293 : Altération de la fonction visuelle
De Wiki ECN
Révision de 13 avril 2014 à 16:09 par Norfen (discussion | contributions) (→Lésion rétrochiasmatique)
Sommaire
Objectifs
- Devant une altération de la fonction visuelle :
- Argumenter les principales hypothèses diagnostiques
- Justifier les examens complémentaires pertinents
Baisse d'acuité visuelle brutale
Œil rouge et douloureux
- Kératite aiguë :
- Douleurs superficielles, photophobie, blépharosmasme
- ↓ transparence de la cornée, cercle périkératique, ulcération(s) cornéenne(s)
- GAFA :
- BAV majeure, douleurs profondes irradiant dans le territoire du trijumeau, nausées, vomissements
- Chambre antérieure aplatie, ↑ tonus oculaire, angle iridocornéen étroit de l'autre œil
- Uvéite antérieure :
- BAV, douleurs modérées
- Cercle périkératique, pupille en myosis, effet Tyndall/précipités rétrocornéens, synéchies iridocristalliniennes
- FO pour éliminer une uvéite postérieure associée
Œil blanc et indolore
Fond d’œil inaccessible
- Hémorragie intravitréenne :
- Souvent précédée d'une impression de pluie de suie, BAV variable selon l'importance de l'hémorragie (minime → myodésopsies, massive → BAV franche jusqu'à perception lumineuse)
- Si rétine ne peut être visualisée → échographie mode B pour éliminer un décollement de rétine
- Causes :
- Rétinopathie diabétique proliférante
- Occlusion de veine centrale de la rétine ischémique
- Déchirure rétinienne pouvant se compliquer de décollement
- Syndrome de Terson : hémorragie intravitréenne + hémorragie méningée par rupture d'anévrysme intracrânien
- Hyalite :
- Trouble inflammatoire du vitré dans les uvéites postérieures
- En général, BAV rapidement progressive
- Présence de cellules inflammatoires dans le vitré (LAF)
Fond d’œil anormal
Occlusion de l'artère centrale de la rétine
- Diagnostic :
- BAV brutale souvent profonde, parfois ATCD d'amaurose transitoire
- OEil blanc, indolore, AV en général = perception lumineuse, mydriase aréflectique (abolition du RPM direct)
- FO : rétrécissement diffus du calibre artériel, œdème blanc rétinien ischémique, tache rouge cerise de la macula (vascularisation choroïdienne)
- Angiographie fluorescéine : ne doit pas retarder le traitement, retard de perfusion des branches artérielles, allongement du temps de remplissage artérioveineux rétinien
- Causes :
- Embolies : parfois visible au FO, causes les plus fréquentes = athérome carotidien et cardiopathies emboligènes ; rarement emboles lipidiques
- Thromboses : maladie de Horton (plutôt NOIA) et maladies de système (LED, Wegener, Takayashu, Kawasaki, Churg-Strauss)
- Troubles de la coagulation
- Lésions rétiniennes définitives s'installent en 90 minutes → urgence fonctionnelle
- Conduite à tenir :
- Bilan étiologique : recherche d'athérome carotidien et de cardiopathie emboligène (échocardiographie), arguments pour une maladie de Horton
- Traitement : objectif = reperméabilisation artérielle rapide
- Hypotonisant : acétazolamide IV ou per os + ponction de l'humeur aqueuse
- Vasodilatateur IV
- Anticoagulant : inefficace dans l'OACR mais en prévention en cas de cardiopathie emboligène
- Fibrinolytique IV : seul traitement efficace mais doit être réalisé très précocement (6 premières heures, sujet jeune)
- Anti-agrégant : aspirine per os 300 mg
- Traitement étiologique dans un second temps
- Cas particulier : occlusion d'une branche de l'ACR → amputation du CV, atteinte maculaire conditionne le pronostic
Occlusion de la veine centrale de la rétine
- Diagnostic :
- Terrain : patient > 50 ans, nombreux FdRV
- BAV ± importante d'apparition brutale, œil blanc indolore
- FO : œdème papillaire, veines rétiniennes tortueuses et dilatées, hémorragies disséminées (flammèches/en tache), nodules cotonneux
- Angiographie à la fluorescéine systématique pour distinguer :
- Forme non-ischémique : hémorragies en flammèche, dilatation veineuse, dilatations capillaires, territoires ischémiques peu étendus
- Forme ischémique : hémorragies en tache, vastes territoires d'ischémie rétinienne
- Bilan étiologique :
- Sujet > 50 ans : recherche de FdRV (tabac, HTA, diabète, hypercholestérolémie) + recherche d'hypertonie oculaire
- Terrain atypique :
- Sujet < 50 ans, pas de FdRV ou OVCR bilatérale
- → Recherche d'anomalie de la coagulation (FVLeiden, déficit pC/pS/AT), SAPL, hyperhomocystéinémie, COP chez la femme jeune
- Recherche systématique d'un glaucome chronique
- Pronostic :
- Forme non-ischémique :
- En général évolution favorable, normalisation de l'AV et du FO en 3 à 6 mois
- Parfois défavorable : forme ischémique secondaire ou persistance d'un œdème maculaire cystoïde avec BAV permanente
- Forme ischémique :
- Pronostic sévère, AV effondrée sans espoir de récupération fonctionnelle
- Risque de développement de néovascularisation irienne, elle-même à risque de glaucome néovasculaire (à 3 mois)
- Risque de néovascularisation prérétinienne ou prépapillaire avec risque d'hémorragie intravitréenne
- Forme non-ischémique :
- Traitement :
- Médicamenteux :
- Hémodilution isovolémique : ↓ viscosité sanguine en abaissant l'hématocrite à 30-35 %
- Triamcinolone (corticoïde) en injection intravitréenne : permet la régression de l’œdème maculaire, mais nombreuses injections et risque de cataracte ou glaucome cortico-induits
- Autres non-validés : anticoagulants, fibrinolytiques, antiagrégants plaquettaires
- Photocoagulation au LASER :
- Photocoagulation panrétinienne : destruction des territoires ischémiques pour prévenir la néovascularisation dans les OVCR ischémiques
- Photocoagulation maculaire : pour régression de l’œdème maculaire cystoïde avec stabilisation de l'AV, indiqué à 3 mois en l'absence de régression de l'OMC
- Indications :
- Forme non-ischémique : hémodilution isovolémique, photocoagulation maculaire si OMC > 3 mois, surveillance clinique et angiographique tous les mois initialement à la recherche d'un passage vers forme ischémique
- Forme ischémique : photocoagulation panrétinienne d'emblée, traitement médical, surveillance de l'apparition d'un GNV
- Glaucome néovasculaire : PPR en urgence après avoir fait baisser la PIO (hypotonisant local + acétazolamide IV ou per os)
- Médicamenteux :
- Cas particulier = occlusion de branche veineuse rétinienne : même tableau qu'OVCR mais dans un territoire drainé par la veine occluse au niveau d'un croisement artérioveineux (territoire triangulaire) ; meilleur pronostic mais mêmes complications
DMLA compliquée de néovaisseaux choroïdiens maculaires
- Voir DMLA
- Survenue brutale, BAV + métamorphopsies
- Décollement exsudatif de la rétine maculaire, ± hémorragies sous-rétiniennes
Décollement de rétine rhegmatogène
- Signes fonctionnels : myodésopsies → phosphènes → amputation du CV périphérique → BAV (atteinte maculaire)
- FO : rétine en relief, mobile, cérébriforme, identification de la déchirure causale
- Examen systématique de l’œil controlatéral : recherche de déchirure sans DR ou de lésions prédisposantes (traitement préventif par photocoagulation)
- 3 types de DR :
- Rhegmatogène : secondaire à une déchirure rétinienne
- Exsudatifs : HTA, toxémie gravidique
- Tractionnel : rétinopathie diabétique
- Causes de DRR :
- Idiopathique (sujet âgé)
- Myopie forte
- Chirurgie de la cataracte
- Evolution spontanée péjorative : extension du DR, atteinte de la macula puis de toute la rétine, cécité en quelques semaines
- Traitement chirurgical en semi-urgence (intervention dans les jours qui suivent), objectif = obturer la déchirure rétinienne périphérique
Neuropathie optique ischémique antérieure
- Ischémie aiguë de la tête du nerf optique par occlusion des artères ciliaires postérieures
- Diagnostic :
- BAV unilatérale brutale et indolore ± précédée d'épisodes d'amaurose fugace
- AV : de perception lumineuse à 10/10
- Anisochorie par ↓ du RPM direct
- FO : œdème papillaire en secteur ou total, papille pâle, hémorragies en flammèches sur le bord papillaire
- CV indispensable : recherche de déficit fasciculaire ou altitudinal, rattachés à la tache aveugle
- Angiographie fluorescéine : confirme l’œdème papillaire, recherche d'ischémie choroïdienne en faveur d'un Horton
- Etiologie :
- Maladie de Horton ou NOIA artéritique :
- Doit être reconnue précocement car impose un traitement en urgence pour éviter la bilatéralisation
- Rechercher : signes systémiques, modification des artères temporales, épisodes d'amaurose fugace, défaut de remplissage choroïdien à l'angiographie
- ↑ VS et CRP
- Biopsie d'artère temporale : ne doit pas retarder la corticothérapie, cellules géantes, épaississement de l'intima, ↓ lumière artérielle
- Artériosclérose (NOIA non-artéritique) :
- Cause la plus fréquente
- Nombreux FdRV
- Maladie de Horton ou NOIA artéritique :
- Pronostic :
- Régression de l’œdème papillaire en 8 semaines avec atrophie optique séquellaire
- Aucun espoir de récupération visuelle
- Risque de récidive ipsi- ou controlatérale, surtout si MH
- Traitement :
- NOIA artéritique : corticothérapie en urgence par voie générale, bolus initialement puis relais per os 1 mg/kg/j pendant ≥ 1 mois
- NOIA non-artéritique : aucun traitement efficace, prise en charge des FdRV
Toxoplasmose oculaire
- Responsable de choriorétinite récidivante avec hyalite
- Myodésopsies, BAV dont l'importance dépend de la proximité foyer-macula
- FO : foyer blanchâtre évoluant vers une cicatrice atrophique
- Traitement antiparasitaire (Sulfadiazine + Pyriméthamine) si menace de l'AV
Fond d’œil normal
- Névrite optique rétrobulbaire (NORB) :
- BAV unilatérale, importante, brutale
- Douleurs oculaires augmentées à la mobilisation
- RPM direct diminué, signe de Marcus-Gunn
- FO normal (rarement œdème papillaire)
- Scotome central ou caecocentral
- Causes : SEP, éthambutol, alcoolisme
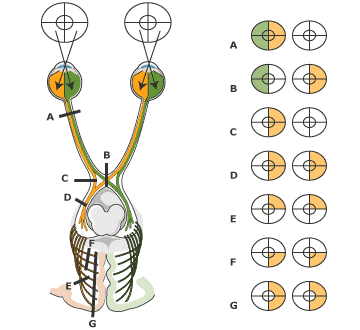
- Atteinte des voies optiques chiasmatiques ou rétrochiasmatiques :
- Chiasmatique → hémianopsie bitemporale d'installation progressive (compression tumorale +++)
- Etiologie vasculaire si brutale
Anomalies transitoires de la vision
- Cécité monoculaire transitoire :
- Quelques minutes, spontanément résolutive, amaurose fugace
- = Accident ischémique rétinien transitoire
- Urgence diagnostique car risque d'OACR ou d'AVC ischémique
- Rechercher un athérome carotidien ou une cardiopathie emboligène
- Insuffisance vertébrobasillaire : amaurose transitoire bilatérale brève, ischémie dans le territoire vertébrobasillaire
- Eclipses visuelles : flou aux changements de position, HTIC ++
- Scotome scintillant :
- Bilatéral, flashes colorés, extension progressive à un hémichamp visuel
- Dure 15 à 20 minutes, suivi de céphalée
- Migraine ophtalmique
Baisse d'acuité visuelle progressive
Cataracte
Glaucome chronique
Affections rétiniennes
Dégénérescences rétiniennes héréditaires
- Centrales (atteinte des cônes) :
- La plus fréquente = maladie de Stargardt : AR, débute dans l'enfance, BAV très sévère
- FO : remaniements maculaires, aspect de maculopathie en œil de bœuf
- Rétinopathie pigmentaire (= atteinte périphérique, des bâtonnets) :
- Nombreux gènes et modes de transmission (AR, AD, RX)
- Héméralopie (gène en vision nocturne), rétrécissement du CV jusqu'à vision tubulaire
- Parfois atteinte des cônes à un stade tardif → cécité complète
- FO : migrations de pigments sous-rétiniens avec aspect en ostéoblastes
- Rétinopathie diabétique : BAV progressive par œdème maculaire ou brutale par hémorragie intravitréenne, DR par traction ou GNV
Atteintes maculaires
- Membranes prémaculaires :
- Sujet âgé
- Membrane fibreuse prémaculaire s'épaississant et se contractant au cours de l'évolution
- BAV, métamorphopsies, évolution lente
- A un stade tardif avec BAV importante, possibilité d'ablation chirurgicale par vitrectomie
- Trous maculaires :
- Trou fovéolaire de formation brutale avec BAV, scotome central et métamorphopsies
- Possibilité de traitement chirurgical
DMLA
Œdèmes maculaires
- Epaississement rétinien maculaire + BAV progressive, œdème maculaire cystoïde à un stade tardif
- Causes :
- Rétinopathie diabétique
- OVCR non-ischémique
- Chirurgie de la cataracte
- Uvéite postérieure
Maculopathies toxiques
- Principaux pourvoyeurs = antipaludéens de synthèse (toxicité par accumulation de métabolites toxiques dans l'épithélium pigmentaire)
- Prédominance maculaire
- Maculopathie bilatérale débutant par une périfovéolopathie :
- Scotome annulaire périfovéolaire (périmétrie +++)
- Dyschromatopsie d'axe bleu-jaune
- Altérations de l'électro-oculogramme
- Altérations non-ressenties par le patient → surveillance systématique régulière sous APS car seul traitement est l'arrêt préventif
- Tardivement : BAV progressive et irréversible, aspect du FO en œil de bœuf
- Surveillance :
- Tous les 6 à 18 mois selon la posologie, la durée et d'éventuels FdR (ex : DMLA)
- AV, périmétrie statique automatisée, examen de la vision chromatique, EOG, FO
Altérations du champ visuel
Au cours d'affections rétiniennes
- Scotomes : atteinte de la rétine centrale isolée ; scotome central = atteinte maculaire → BAV systématique
- Déficits périphériques, ex : DR, rétinopathie pigmentaire
Atteinte des voies optiques
Lésion du nerf optique
- Traumatique : cécité unilatérale
- Atteinte des fibres optiques à point de départ maculaire : scotome central ou caecocentral (englobe la tache aveugle et le point de fixation)
- Déficit fasciculaire par atteinte d'un faisceau de fibres, parfois déficit altitudinal
- NORB
- NOIA
- Neuropathies toxiques et métaboliques :
- Atteinte bilatérale et progressive
- 4 Causes :
- Neuropathie optique éthylique : favorisée par tabagisme, scotome caecocentral bilatéral avec atrophie optique à terme en l'absence de sevrage
- Neuropathie optique médicamenteuse (éthambutol et isoniazide ++) : risque de BAV définitive et d'atteinte du CV → surveillance systématique
- Neuropathie optique professionnelle (ex : plomb)
- Neuropathie optique métabolique : diabète
- Neuropathies optiques tumorales :
- Tumeurs intraorbitaires : gliome (nerf optique), méningiome → atrophie optique + exophtalmie
- Tumeurs de l'étage antérieur (ex : méningiome du sphénoïde)
Lésion du chiasma optique
- Syndrome chiasmatique typique = hémianopsie bitemporale
- Installation progressive, parfois début par quadranopsie bitemporale supérieure
- Causes :
- Adénome hypophysaire
- Adulte : méningiome du tubercule de la selle, anévrysme de la carotide interne, craniopharyngiome
- Enfant : gliome du chiasma sur maladie de Recklinghausen, craniopharyngiome
Lésion rétrochiasmatique
- Typiquement : hémianopsie latérale homonyme du côté opposé à la lésion
- Parfois quadranopsie latérale homonyme
- Causes :
- Vasculaires : installation brutale
- Tumorale : installation progressive
- Traumatique : contexte
Cécité corticale
- Atteinte des 2 lobes occupitaux par AVC dans le territoire vertébrobasillaire
- Cécité brutale bilatérale avec examen ophtalmologique normal
- RPM conservé et anosognosie, DTS, hallucinations visuelles