233 : Diabète sucré de type 1 et 2 de l’enfant et de l’adulte. Complications : Différence entre versions
De Wiki ECN
(Page créée avec « = Objectifs = *Diagnostiquer un diabète chez l’enfant et chez l’adulte *Identifier les situations d’urgence et planifier leur prise en charge *Argumenter l’attitu... ») |
(→Physiopathologie) |
||
| (11 révisions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 13 : | Ligne 13 : | ||
***Ou glycémie aléatoire ≥ 2 g/L et signes cliniques d'hyperglycémie | ***Ou glycémie aléatoire ≥ 2 g/L et signes cliniques d'hyperglycémie | ||
{| class="wikitable" | {| class="wikitable" | ||
| − | ! Caractéristiques !! Type | + | ! Caractéristiques !! Type 1 !! Type 2 |
|- | |- | ||
! ATCD familiaux du même type | ! ATCD familiaux du même type | ||
| Ligne 59 : | Ligne 59 : | ||
*Toujours présente, mais pas d'ATCD familiaux dans 85% des cas | *Toujours présente, mais pas d'ATCD familiaux dans 85% des cas | ||
*Principaux gènes concernés : Ag de classe 2 type HLA (existe également HLA protecteurs) | *Principaux gènes concernés : Ag de classe 2 type HLA (existe également HLA protecteurs) | ||
| − | *Nombreux gènes impliqués : éléments variables du gène de l'insuline, gène | + | *Nombreux gènes impliqués : éléments variables du gène de l'insuline, gène de la protéine CTLA-4, gène PTP-N22 |
| + | |||
=== Facteurs environnementaux === | === Facteurs environnementaux === | ||
*Facteurs génétiques ne suffisent pas à expliquer l'étiopathogénie (50% d'atteinte commune chez les jumeaux homozygotes) | *Facteurs génétiques ne suffisent pas à expliquer l'étiopathogénie (50% d'atteinte commune chez les jumeaux homozygotes) | ||
| Ligne 124 : | Ligne 125 : | ||
**Diabète peptide C - : destruction totale des cellules β | **Diabète peptide C - : destruction totale des cellules β | ||
=== Maladie chronique === | === Maladie chronique === | ||
| − | * | + | *Importance de l'acceptation de la maladie par le patient |
*Education : engagement permanent nécessaire du patient pour gérer le traitement et participer aux soins quotidiens | *Education : engagement permanent nécessaire du patient pour gérer le traitement et participer aux soins quotidiens | ||
*Freins à l'adhésion : | *Freins à l'adhésion : | ||
| Ligne 137 : | Ligne 138 : | ||
**Episodes itératifs de céto-acidoses ou hypoglycémies sévères | **Episodes itératifs de céto-acidoses ou hypoglycémies sévères | ||
**Facteurs psychologiques au premier plan | **Facteurs psychologiques au premier plan | ||
| + | |||
== Prise en charge == | == Prise en charge == | ||
=== Principes === | === Principes === | ||
| Ligne 226 : | Ligne 228 : | ||
***Risque d'aggravation de la rétinopathie et de la néphropathie si non-stabilisées | ***Risque d'aggravation de la rétinopathie et de la néphropathie si non-stabilisées | ||
**'''Contre-indication absolue : insuffisance coronaire''' | **'''Contre-indication absolue : insuffisance coronaire''' | ||
| − | **Objectifs glycémiques | + | **Objectifs glycémiques stricts, suivi rapproché spécialisé mensuel |
*Ménopause : éviter l'hormonothérapie substitutive percutanée | *Ménopause : éviter l'hormonothérapie substitutive percutanée | ||
| + | |||
=== Personne âgée === | === Personne âgée === | ||
*Ne pas craindre l'insulinothérapie | *Ne pas craindre l'insulinothérapie | ||
| Ligne 237 : | Ligne 240 : | ||
*Jeûne prolongé nécessaire : insuline IVSE + glucosé IV | *Jeûne prolongé nécessaire : insuline IVSE + glucosé IV | ||
| + | = Diabète de type 2 = | ||
| + | *85% des diabètes, prévalence ~4% | ||
| + | *Prévalence augmente avec l'âge | ||
| + | *Prévalence augmente de 5%/an | ||
| + | *Personnes à risque : obèses, anomalies du métabolisme glucidique, ATCD familiaux de DT2, ethnies (noirs, hispaniques) | ||
| + | *Découvert en général à l'âge adulte | ||
| + | *Insulinorésistance initialement répondant aux antidiabétiques oraux (ADO), insulinorequérance secondaire | ||
| + | == Physiopathologie == | ||
| + | *Elément central = '''diminution de la sensibilité à l'insuline''', favorisée par l'obésité androïde, l'âge et la sédentarité | ||
| + | *Insulinorésistance : | ||
| + | **Incapacité de l'insuline d'atteindre une réponse maximale au niveau des organes cibles | ||
| + | **Défaut de captation musculaire du glucose | ||
| + | **Accroissement de production de glucose au niveau hépatique → hyperglycémie à jeun | ||
| + | *'''Insulinopénie relative''' : insuffisance de sécrétion d'insuline par rapport au niveau de la glycémie | ||
| + | *'''Facteurs génétiques''' : si les 2 parents sont diabétiques, 30 à 60% de chance pour le sujet de le devenir | ||
| + | *'''Glucotoxicité''' : hyperglycémie aggrave le déficit d'insulinosécrétion et l'insulinorésistance par élévation du seuil du glucose sensor | ||
| + | *'''Lipotoxicité''' : insulinopénie → non-freination de la lipolyse → ↑ acides gras libres → diminue l'insulinosécrétion | ||
| + | *Syndrome métabolique lié +++ à l'insulinorésistance : | ||
| + | **Obésité abdominale (PA > 102 (H)/88 (F) cm) | ||
| + | **Hypertriglycéridémie | ||
| + | **↓ HDL | ||
| + | **HTA | ||
| + | **Hyperglycémie modérée à jeun, voire diabète | ||
| + | == Diagnostic == | ||
| + | === Clinique === | ||
| + | *En général, évolution asymptomatique ou à bas bruit | ||
| + | *En cas de décompensation sévère : | ||
| + | **Polyurie | ||
| + | **Polydipsie | ||
| + | **Amaigrissement | ||
| + | **Prurit vulvaire/balanite | ||
| + | **Infections récidivantes/traînantes | ||
| + | === Dépistage === | ||
| + | *Par glycémie veineuse à jeun | ||
| + | *Quand ? : | ||
| + | **Sujets présentant des signes cliniques évocateurs | ||
| + | **'''Tous les sujets > 40 ans''' (à répéter tous les 3 ans ou plus précocement si facteurs de risque importants) | ||
| + | **Patients ayant un ou plusieurs facteurs de risque : | ||
| + | ***IMC ≥ 27 kg/m² | ||
| + | ***Parent diabétique au 1<sup>er</sup> degré | ||
| + | ***ATCD de diabète gestationnel ou macrosomie | ||
| + | ***HTA | ||
| + | ***HyperTG > 2 g/L ou HDL-C < 0,35 g/L | ||
| + | ***ATCD de diabète cortico-induit | ||
| + | ***Obésité abdominale : > 80 (F)/94 (H) cm | ||
| + | *En cas d'hyperglycémie, arguments en faveur d'un DT2 : âge > 40 ans, ATCD familial de DT2, [[FdRV]] associés, IMC > 27, obésité androïde, absence de cétonurie | ||
| + | === Diagnostics différentiels === | ||
| + | *'''DT1 lent ou LADA''' : patient mince, pas d'ATCD familiaux, anti-IA2 et anti-GAD positifs | ||
| + | *Diabètes génétiques (contexte familial) : | ||
| + | **MODY 2 : diabète modéré du sujet jeune | ||
| + | **MODY 3 : diabète sévère du sujet jeune ou rapidement insulinorequérant (pseudo-type 1) | ||
| + | **Diabète mitochondiral : associé à une rétinite pigmentaire, une surdité | ||
| + | == Evolution == | ||
| + | *Aggravation de l'insulinopénie → devient insulinorequérant | ||
| + | *Vitesse d'aggravation fonction de l'équilibre glycémique | ||
| + | *Pronostic fonction des complications | ||
| + | == Traitement == | ||
| + | *'''Objectifs''' : | ||
| + | **Normalisation de l'HbA1c : < 6,5% | ||
| + | **Amélioration des glycémies et de l'insulinosensibilité | ||
| + | **Prise en charge globale des FdRV : tabac, HTA, dyslipidémie | ||
| + | === Surveillance glycémique === | ||
| + | *'''HbA1c''' : | ||
| + | **Elément essentiel | ||
| + | **Objectif personnalisé | ||
| + | **A faire tous les 3 mois | ||
| + | **< 7% : contrôle bon | ||
| + | **7 à 8 % : à interpréter selon le contexte clinique | ||
| + | **> 8% : contrôle mauvais → '''modification thérapeutique''' | ||
| + | *'''Autosurveillance glycémique''' : | ||
| + | **Traitement oral : | ||
| + | ***Pas obligatoire, nécessaire en cas de pathologie déséquilibrant le diabète ou de modification de traitement | ||
| + | ***Outil d'éducation : sensibilisation du patient aux MHD, déterminer la posologie des médicaments hypoglycémiants, suivre l'évolution de l'insulinopénie | ||
| + | ***1 à 3 cycles hebdomadaires : à jeun, au réveil, à 12h avant le déjeuner et à 17h | ||
| + | **DT2 sous insuline : | ||
| + | ***ASG nécessaire pour adapter les doses | ||
| + | ***Minimum autant de glycémies capillaires que d'injections | ||
| + | === Règles hygiénodiététiques === | ||
| + | *'''Activité physique''' après évaluation cardiologique : | ||
| + | **Exercice physique régulier : ↓ incidence DT2, amélioration de l'insulinorésistance, amélioration des chiffres tensionnels à l'effort, ↓ masse grasse | ||
| + | **Privilégier activités d'endurance, profiter des actes de la vie courante, intensité progressive adaptée au contexte, ne pas dépasser 50% de la FMT | ||
| + | **≥ 30 min/j | ||
| + | **Contre-indications : insuffisance coronarienne non-stabilisée, HTA d'effort, rétinopathie proliférante non-stabilisée | ||
| + | **Attention à : macroprotéinurie, traitements hypoglycémiants, βB, pieds | ||
| + | *'''Alimentation''' : | ||
| + | **Régime diabétique, hypocalorique (si excès pondéral), équilibré, sans sucre d'absorption rapide | ||
| + | **↓ 10% du poids, correction des TCA type grignotages | ||
| + | **Prise en compte des interdits, des coutumes ethniques et des contraintes professionnelles | ||
| + | **50% de glucides, 30% de lipides, 20% de protides | ||
| + | **Glucides : éviter les sucres purs, à consommer au sein d'un repas mixte, privilégier les aliments à index glycémique bas | ||
| + | === Traitement médicamenteux === | ||
| + | *Associé aux règles hygiénodiététiques | ||
| + | ==== Antidiabétiques oraux ==== | ||
| + | {| class="wikitable" | ||
| + | ! !! colspan="2" | Insulinosensibilisateurs !! colspan="5" | Insulinosécréteurs | ||
| + | |- | ||
| + | ! !! Biguanides !! Glitazones !! Sulfamides !! Glinides !! Inhibiteurs de la DPP IV !! Inhibiteurs de l'α-glucosidase !! Analogues du GLP1 | ||
| + | |- | ||
| + | ! Mode d'action | ||
| + | | ↓ insulinorésistance (hépatique) || Agonistes PPARγ<br/>↓ insulinorésistance (adipocytaire et musculaire) || Simulent l'insulinosécrétion || Stimulent l'insulinosécrétion <br/>Durée d'action courte (repas) || DPPIV détruit le GLP1<br/>↑ insulinosécrétion en fonction de la glycémie<br/>↓ glycémies post-prandiales || Retardent l'absorption des glucides complexes || ↑ Insulinosécrétion liée à la glycémie | ||
| + | |- | ||
| + | ! Effets secondaires | ||
| + | | Digestifs : douleurs abdominales, diarrhée → prise en milieu/fin de repas<br/>Pas de risque d'hypoglycémie<br/>'''Acidose lactique si non-respect des contre-indications''' || Hépatiques : surveillance ASAT/ALAT tous les 2 mois la première année<br/>Prise de poids<br/>Anémie : surveillance NFS<br/>OMI<br/>Aggravation d'IC ou d'HTA || '''Hypoglycémie''' si dosage inadapté ou IAM<br/>allergie || Risque d'hypoglycémie (< sulfamides)<br/>Pas d'allergie croisée avec sulfamides || Infection ORL<br/>Allergie || Troubles digestifs (flatulences, diarrhée) → ↑ progressive des doses || Digestifs : N/V<br/>Hypoglycémies si associations aux insulinosécréteurs<br/>Insuffisance rénale | ||
| + | |- | ||
| + | ! Contre-indications | ||
| + | | Age > 70 ans sauf si clairance > 60 mL/min<br/>Pathologie aiguë<br/>'''Insuffisance rénale'''<br/>Insuffisance hépatique<br/>Insuffisance cardiaque<br/>Insuffisance respiratoire || Insuffisance rénale sévère<br/>Insuffisance hépatique<br/>Insuffisance cardiaque<br/>Grossesse, allaitement || Grossesse et allaitement<br/>Insuffisance hépatique/rénale sévère<br/>Allergie sulfamides<br/>Association au myconazole || Grossesse, allaitement<br/>Insuffisance hépatique || Insuffisance rénale<br/>Insuffisance hépatique<br/>Insuffisance cardiaque || Maladies digestives || Insuffisance rénale<br/>ATCD pancréatique | ||
| + | |- | ||
| + | ! Intérêt | ||
| + | | Action sur l'insulinorésistance<br/>Pas de prise de poids<br/>'''Première intention''' sauf CI || Association à la metformine : synergie sur l'insulinorésistance, moindre prise de poids<br/>Effet bénéfique sur la stéatose hépatique et la dyslipidémie || Insulinosécrétion || Efficacité sur l'insulinosécrétion<br/>Pas de contre-indication jusqu'à 75 ans ou en cas d'IRC || Pas d'hypoglycémie<br/>Utilisable chez le sujet âgé<br/>Améliore les glycémies post-prandiales<br/>Pas de prise de poids || Utilisable chez le sujet âgé<br/>Utilisable en cas d'IRC ou d'IHC || Amélioration des glycémies post-prandiales<br/>Pas d'hypoglycémie<br/>Perte de poids<br/>Amélioration de la dyslipidémie | ||
| + | |- | ||
| + | ! Effets métaboliques | ||
| + | | -1% d'HbA1c, protection cardiovasculaire || -1% d'HbA1c || -1% d'HbA1c || -1% d'HbA1c || -0,5 à 1% d'HbA1c || -0,5 à 1% d'HbA1c || -1 à 1,5% d'HbA1c || | ||
| + | |} | ||
| + | ==== Insulinothérapie ==== | ||
| + | *'''Insulinothérapie combinée''' : | ||
| + | **Association aux hypoglycémiants oraux | ||
| + | **En l'absence de contre-indication aux hypoglycémiants oraux si l'insulinorequérance est partielle | ||
| + | **Commencer par une injection d'insuline intermédiaire type NPH au coucher ou d'analogues lents | ||
| + | **Adaptation progressive des doses d'insuline à la glycémie capillaire à jeun | ||
| + | **Intérêts : dose d'insuline facile à adapter sur la glycémie du matin, moindre prise de poids par rapport à 2 prises d'insuline | ||
| + | *'''Insulinothérapie exclusive''' : | ||
| + | **2 à 4 injections | ||
| + | **Schéma basal/bolus ou mélange rapide/intermédiaire | ||
| + | **'''ASG pluriquotidienne nécessaire''' | ||
| + | **Contre-indique le renouvellement du permis poids lourds ! | ||
| + | === Stratégie thérapeutique<ref name="Recos HAS 2013 DT2">[http://www.has-sante.fr/portail/upload/docs/application/pdf/2013-02/reco2clics__diabete_type_2.pdf Recommandations HAS 2013 : Diabète de type 2]</ref> === | ||
| + | [[Fichier:StrategieTherapDT2.png|650px|sans_cadre]] | ||
| + | [[Média:StrategieTherapDT2CIMetf.png|Stratégie en cas de contre-indication à la metformine]] | ||
| + | [[Média:StrategieTherapDT2CISulf.png|Stratégie en cas d'allergie aux sulfamides]] | ||
| + | == Suivi == | ||
| + | *'''Recherche d'atteinte d'organes cibles''' : oculaires, rénales, neurologiques, cardiovasculaires, lésions des pieds | ||
| + | *Examens complémentaires : | ||
| + | **'''FO annuel avec dilatation''' | ||
| + | **'''ECG de repos annuel''' | ||
| + | **Risque cardiovasculaire élevé → bilan cardiologique à la recherche d'ischémie myocardique asymptomatique | ||
| + | **Echo-Doppler des membres inférieurs avec calcul de l'IPS : patients > 40 ans ou diabète > 20 ans, à faire tous les 5 ans ou sur point d'appel clinique +++ | ||
| + | *Suivi biologique : | ||
| + | **HbA1c 4×/an | ||
| + | **Glycémie veineuse à jeun pour contrôler l'ASG, annuellement | ||
| + | **Bilan lipidique annuel | ||
| + | **Recherche de microalbuminurie annuelle | ||
| + | **Créatininémie annuelle avec calcul de clairance | ||
| + | **TSH si signes cliniques | ||
| + | = Complications = | ||
| + | == Rétinopathie diabétique == | ||
| + | *Complication chronique de l'hypoglycémie → | ||
| + | **DT1 : absente au diagnostic, mais 80% après 15 ans d'évolution | ||
| + | **DT2 : 20% au diagnostic, > 50% après 15 ans d'évolution | ||
| + | *Prévalence augmente avec la durée du diabète et le mauvais contrôle glycémique | ||
| + | *'''Première cause de cécité en France chez les moins de 50 ans''' | ||
| + | *Evolution perfide, BAV tardive | ||
| + | *'''Accessible à la prévention''' | ||
| + | *Menace : prolifération de néovaisseaux | ||
| + | *Maculopathie non-systématique | ||
| + | === Physiopathologie === | ||
| + | *Souffrance endothéliale → épaississement de la membrane basale → formation de zones d''''ischémie''' et d''''œdème''' | ||
| + | *Phénomènes occlusifs et ischémiques en périphérie : | ||
| + | **Tendance évolutive vers l'extension | ||
| + | **Prolifération de '''néovaisseaux''' dans la rétine et le vitré | ||
| + | **Risque d'hémorragie intravitréenne, de décollement de rétine, de glaucome néovasculaire et de rubéose irienne | ||
| + | *Phénomènes œdémateux maculaires : | ||
| + | **Exsudats | ||
| + | **Œdème maculaire non-cystoïde puis cystoïde | ||
| + | === Diagnostic === | ||
| + | *'''Fond d’œil''' | ||
| + | **Microanévrismes : hémorragies punctiformes prédominant au pôle postérieur, pas de traduction fonctionnelle | ||
| + | **Nodules cotonneux | ||
| + | **Signes préprolifératifs : | ||
| + | ***Hémorragies intrarétiniennes en tache : taille plus grande que les punctiformes | ||
| + | ***Dilatation veineuse irrégulière en chapelet | ||
| + | ***Anomalies microvasculaires intrarétiniennes (AMIR) : dilatations et télangiectasies vasculaires (néovaisseaux dans l'épaisseur de la rétine) | ||
| + | **Signes de néovascularisation : | ||
| + | ***Néovaisseaux prérétiniens et prépapillaires | ||
| + | ***Hémorragie prérétinienne ou intravitréenne (BAV) avec risque de décollement de rétine par traction lors de sa résorption | ||
| + | **Lésions maculaires : | ||
| + | ***Œdème maculaire | ||
| + | ***Aspect cystoïde : cas sévères | ||
| + | ***Exsudats : aspect sévère = placard exsudatif centromaculaire | ||
| + | *Examens complémentaires spécialisés : | ||
| + | **Angiographie à la fluorescéine : préciser le stade et l'évolutivité au moment du diagnostic, visualisation des zones ischémiques et de perméabilité capillaire | ||
| + | **Tomographie en cohérence optique (OCT) : détecter l’œdème maculaire | ||
| + | *'''Classification''' | ||
| + | {| class="wikitable" | ||
| + | ! Stade !! Lésions !! Altération de la vision !! Traitement | ||
| + | |- | ||
| + | | Non-proliférante || Dilatation capillaire<br/>Microanévrismes<br/>Exsudats<br/>Hémorragies<br/>Rares AMIR || Non || Normalisation glycémique<br/>Contrôle tensionnel | ||
| + | |- | ||
| + | | Préproliférante ou proliférante || Nombreuses zones d'ischémie<br/>Hémorragies rétiniennes en taches<br/>AMIR<br/>Néovaisseaux || Possible || Contrôle tensionnel<br/>Panphotocoagulation au LASER<br/>Normalisation glycémique prudente | ||
| + | |- | ||
| + | | Proliférante compliquée || Hémorragie du vitré<br/>Décollement de rétine || Oui || Normalisation glycémique<br/>Contrôle tensionnel<br/>Panphotocoagulation<br/>Chirurgie | ||
| + | |- | ||
| + | | Maculopathie || Œdème maculaire || Oui || Normalisation glycémique<br/>Contrôle tensionnel<br/>Photocoagulation au LASER | ||
| + | |} | ||
| + | === Dépistage === | ||
| + | *Examen ophtalmologique dès le diagnostic | ||
| + | *Puis '''tous les ans''' | ||
| + | *Etudie : | ||
| + | **Acuité visuelle | ||
| + | **Pression intraoculaire (risque de glaucome) | ||
| + | **Cristallin (risque de cataracte) | ||
| + | **'''FO après dilatation''' | ||
| + | **Angiographie si lésions au FO | ||
| + | *Possibilité de dépistage par photographie de FO avec lecture différée en centre de référence<ref>[http://www.has-sante.fr/portail/upload/docs/application/pdf/2011-03/fiche_de_synthese_retinopathie_vf.pdf Recommandations HAS 2010 : Dépistage de la rétinopathie diabétique par photographie de fond d’œil et lecture différée]</ref> | ||
| + | *Situations nécessitant une surveillance rapprochée : | ||
| + | **Adolescence | ||
| + | **Grossesse : programmation de la grossesse, FO préalable + surveillance trimestrielle | ||
| + | **Après plusieurs années de mauvais contrôle : modérer les objectifs glycémiques à court terme en cas de rétinopathie importante | ||
| + | **Chirurgie de la cataracte : risque d'aggravation, mais possibilité également de meilleure évaluation | ||
| + | === Traitement === | ||
| + | *'''Equilibre glycémique et tensionnel''' | ||
| + | *'''Panphotocoagulation rétinienne''' : | ||
| + | **En ambulatoire, progressivement | ||
| + | **Action sur la néovascularisation +++, plus difficile pour la maculopathie | ||
| + | **Formes sévères ou saignement persistant : injection intraoculaire de VEGF | ||
| + | **Chirurgie : vitrectomie avec laser peropératoire | ||
| + | === Autres complications oculaires === | ||
| + | *'''Cataracte''' | ||
| + | *'''Glaucome néovasculaire''' | ||
| + | *Paralysies oculomotrices isolées (III, IV ou VI) : manifestation de mononeuropathie diabétique, régression spontanée en quelques mois | ||
| + | == Néphropathie diabétique == | ||
| + | *Première cause d'insuffisance rénale terminale en Europe | ||
| + | *Augmente +++ le risque cardiovasculaire des diabétique | ||
| + | === Physiopathologie === | ||
| + | *Atteinte '''glomérulaire''' avec élévation de la pression intraglomérulaire secondaire à la souffrance endothéliale (vasoplégie des artérioles afférentes) | ||
| + | *↑ pression intraglomérulaires → dilatation des glomérules → meilleure filtration à court terme | ||
| + | *Adaptation glomérulaire = épaississement de la membrane basale et prolifération de cellules mésangiales | ||
| + | *Altération progressive de la qualité du filtre glomérulaire → laisse passer de l'albumine toxiques pour les segments distaux | ||
| + | *Sclérose glomérulaire → ↓ DFG | ||
| + | *Différences génétiques de sensibilité à la NPD | ||
| + | === Dépistage === | ||
| + | *'''Dépistage annuel''' : | ||
| + | **BU (recherche de protéinurie et d'hématurie/infection faussant les résultats) + microalbuminurie (sur échantillon ou des 24h) si BU négative | ||
| + | **Microalbuminurie ou protéinurie doit être confirmée à 2 reprises (1 dépistage + 2 confirmations) | ||
| + | **Si confirmée → quantification sur échantillon de 24h | ||
| + | *Risque de faux positif de microalbuminurie : | ||
| + | **Orthostatisme prolongé | ||
| + | **Activité physique intense | ||
| + | **Tabagisme | ||
| + | **Fièvre | ||
| + | **Poussée d'IC | ||
| + | **Hyperglycémie marquée | ||
| + | **Infection urinaire | ||
| + | **Menstruations | ||
| + | === Diagnostic === | ||
| + | *Diagnostic '''histologique''', mais PBR '''rarement pratiquée''' | ||
| + | *En présence d'une rétinopathie et d'une excrétion urinaire d'albumine progressivement croissante, diagnostic de NPD retenu | ||
| + | *PBR = en cas de situations atypiques : | ||
| + | **Absence de rétinopathie | ||
| + | **Apparition précoce (< 10 ans) chez un DT1 | ||
| + | **Aggravation rapide | ||
| + | **HTA sévère, protéinurie non-sélective, syndrome néphrotique à un stade précoce | ||
| + | **Hématurie | ||
| + | *En cas d'HTA difficilement contrôlée/se majorant rapidement : '''recherche de sténose de l'artère rénale''' (attention au PdCI) | ||
| + | **Plus fréquente chez les diabétique | ||
| + | **Aggravation de la fonction rénale sous bloqueur du SRAA | ||
| + | *'''Classification''' : | ||
| + | {| class="wikitable" | ||
| + | ! !! Stade 1 <br/>Hypertrophie et hyperfiltration !! Stade 2 <br/> Phase silencieuse !! Stade 3 <br/> Néphropathie ''incipiens'' !! Stade 4 <br/> Néphropathie !! Stade 5 <br/> Insuffisance rénale | ||
| + | |- | ||
| + | ! Années après le diagnostic | ||
| + | | 1 || 2 à 6 || 7 à 15 || 15 à 20 || > 20 | ||
| + | |- | ||
| + | ! Albuminurie | ||
| + | | Normale || Normale || Microalbuminurie (30-300 mg/j) || Protéinurie (> 0,3 g/j) || Protéinurie massive | ||
| + | |- | ||
| + | ! Pression artérielle | ||
| + | | Normale || Normale || Discrètement augmentée<br/>Perte de la baisse nocturne || Elevée || Elevée | ||
| + | |- | ||
| + | ! Filtration glomérulaire | ||
| + | | Elevée || Elevée à normale || Normale || -10 mL/min/an sans traitement || Effondrée | ||
| + | |} | ||
| + | === Traitement === | ||
| + | ==== Au stade de microalbuminurie ==== | ||
| + | *'''Contrôle glycémique''' : HbA1c < 6,5% | ||
| + | *'''Contrôle tensionnel''' < 130/80 mmHg | ||
| + | *'''Bloqueurs du SRAA''' : IEC ou ARAII | ||
| + | *Prise en charge globale : | ||
| + | **Prise en charge des [[FdRV]] (statine et aspirine +++) | ||
| + | **Régime hypoprotidique à 0,8 g/kg/j | ||
| + | **'''Limiter les néphrotoxiques''' : AINS, PdCI (précautions) | ||
| + | ==== Au stade de macroalbuminurie ==== | ||
| + | *Priorité = '''contrôle tensionnel < 130/80 mmHg''' → IEC/ARAII + thiazidique ± βB ± anticalcique | ||
| + | *'''Prise en charge des complications au stade d'IRC''' : | ||
| + | **Anomalies phosphocalciques | ||
| + | **Anémie arégénérative (plus précoce chez le diabétique) | ||
| + | **Préparation au traitement de suppléance | ||
| + | === Risque infectieux === | ||
| + | *Infections plus fréquentes, 90% asymptomatiques favorisées par la neuropathie vésicale | ||
| + | *Dépistage par BU annuelle | ||
| + | *Conséquences : | ||
| + | **Risque d'infection urinaire haute : PNA compliquée, nécrose papillaire, pyélonéphrite emphysémateuse rare | ||
| + | **Risque d'aggravation d'une néphropathie glomérulaire débutante, ou d'aggravation avancée | ||
| + | *'''Traitement''' : | ||
| + | **Infection symptomatique → comme toute infection urinaire | ||
| + | **Infection asymptomatique → pas de consensus, ne pas traiter systématiquement | ||
| + | *70% de récidives | ||
| + | == Neuropathie diabétique == | ||
| + | *50% des diabétiques après 20 ans d'évolution | ||
| + | *Facteurs favorisants : | ||
| + | **Grande taille | ||
| + | **Tabagisme | ||
| + | **Age | ||
| + | **Présence d'AOMI | ||
| + | **Carences nutritionnelles ou vitaminiques | ||
| + | **Alcool | ||
| + | *Atteinte double : | ||
| + | **Neurotoxicité directe de l'hyperglycémie chronique | ||
| + | **Atteinte vasculaire par oblitération des ''vasa vasorum'' | ||
| + | === Diagnostic === | ||
| + | *Neuropathie débutante souvent silencieuse → '''recherche active''' | ||
| + | *'''Importance de l'examen des pieds''' | ||
| + | ==== Neuropathie sensorimotrice ==== | ||
| + | *Atteinte des fibres les plus longues en premier → chaussettes et gants ; rarement bandes | ||
| + | *Petites fibres : sensibilité thermo-algique et tact épicritique | ||
| + | *Grosses fibres : proprioception, pallesthésie, force motrice | ||
| + | *EMG souvent inutile ! | ||
| + | *'''Polynévrite symétrique distale''' : | ||
| + | **La plus fréquente | ||
| + | **Chronique, progressive, régression rare | ||
| + | **Paresthésies distales remontant lentement en proximal | ||
| + | **Douleurs : atroces, sensation d'arc électrique, d'écrasement, de brûlure | ||
| + | **Hypoesthésie (plaies et cors indolores +++) | ||
| + | **Réflexes achilléens voire rotuliens abolis | ||
| + | **Déformation du pied : de la voûte plantaire, des orteils, avec positions vicieuses et points d'appui anormaux | ||
| + | **A l'extrême : '''pied de Charcot''' presque parallélépipédique, déminéralisation du tarse en radio | ||
| + | *'''Polynévrite asymétrique proximale''' = amyotrophie diabétique : | ||
| + | **Forme rare type radiculopathie L2, L3 ± L4 | ||
| + | **Cruralgie + fatigabilité douloureuse proximale, évolution stable | ||
| + | **Amyotrophie +++ | ||
| + | *Polyradiculopathie thoracique : rare, douleurs abdominales entre niveaux T4 et T12, retard diagnostique fréquent | ||
| + | *'''Mononévrites''' : | ||
| + | **Aiguës, asymétriques | ||
| + | **Nerfs crâniens le plus souvent : VI, III, IV, VII | ||
| + | **Membres supérieurs rarement touchés, plutôt neuropathie compressive type canal carpien bilatéral | ||
| + | *Multinévrites : plusieurs nerfs en général d'un seul côté, rares, rechercher une vascularite | ||
| + | ==== Neuropathie autonome ==== | ||
| + | *Complication d'un diabète ancien, régression rare | ||
| + | *'''Neuropathie autonome cardiovasculaire''' : | ||
| + | **Tachycardie sinusale quasi-permanente autour de 110 bpm variant peu à l'effort | ||
| + | **Rares bradycardies permanentes | ||
| + | **Allongement du QT | ||
| + | **'''Risque d'ischémie silencieuse''' | ||
| + | *'''Neuropathie autonome vasomotrice''' : | ||
| + | **Hypotension orthostatique sans accélération du pouls, peut être favorisée par des traitements antihypertenseurs | ||
| + | **Trouble de la microcirculation périphérique → hyperémie, rougeur, œdème, troubles sudoraux | ||
| + | *'''Troubles de la sudation''' : | ||
| + | **Anomalie de la régulation nerveuse | ||
| + | **Anhidrose des membres inférieurs → sécheresse cutanée, risque d'hyperkératose, cors et plaies | ||
| + | **Parfois hyperhidrose de la partie supérieure du corps | ||
| + | **Complications : prurit, lésions de grattage qui peuvent s'impétiginiser, dépilation | ||
| + | *'''Neuropathie digestive''' : | ||
| + | **Parésie du tractus digestif | ||
| + | **Dysphagie | ||
| + | **'''Gastroparésie''' : satiété rapide, pesanteur abdominale, régurgitations/vomissements, souvent peu symptomatique, à évoquer si hypoglycémies paradoxales post-prandiales | ||
| + | **Diarrhée banale ou motrice d'évolution capricieuse, éliminer d'autres causes | ||
| + | **Constipation (rechercher un cancer colorectal si alternance diarrhée/constipation) | ||
| + | **Rare incontinence fécale | ||
| + | *'''Neuropathie vésicale''' : | ||
| + | **Défaut de perception de la plénitude vésicale + hypoactivité du détrusor | ||
| + | **Favorisée par la polyurie de l'hyperglycémie | ||
| + | **Résidu mictionnel permanent → risque d'incontinence urinaire, de [[RAU]], d'infection et de retentissement sur le haut appareil | ||
| + | **Evaluation clinique et échographique de la prostate +++, bilan urodynamique, échographie vésicale post-mictionnelle | ||
| + | *'''Dysfonction érectile''' : | ||
| + | **Participation psychologique | ||
| + | **Rares syndromes de Leriche | ||
| + | **Neuropathie + fibrose des corps caverneux | ||
| + | **Penser aux diagnostics différentiels | ||
| + | ==== Moyens diagnostiques ==== | ||
| + | *'''Diagnostic clinique''' : | ||
| + | **Interrogatoire : signe d'hypotension orthostatique, diarrhée, douleurs, paresthésies... | ||
| + | **Inspection des pieds | ||
| + | **Recherche des ROT | ||
| + | **'''Test au monofilament''' , coter le nombre d'applications détectées | ||
| + | **Tester la sensibilité épicritique, thermoalgique, pallesthésique et proprioceptive | ||
| + | *'''ECG annuel''' | ||
| + | *EMG : seulement si atypie de la neuropathie ou absence d'autre complication (rétinopathie +++) | ||
| + | *Etude de la variation du rythme cardiaque à l'effort | ||
| + | *Gastroparésie vue en fibroscopie : persistance du bol alimentaire voire bézoard | ||
| + | *Mesure échographique du RPM, bilan urodynamique | ||
| + | *'''Recherche de dénervation cardiaque sympathique''' : | ||
| + | **Variations de la F<sub>C</sub> lors de la respiration profonde : enregistrement ECG en respiration profonde après 15 min de repos, anormale si variation < 10 | ||
| + | **Manœuvre de Valsalva avec mesure du rapport entre RR le plus long et le plus court, N > 1,20, contre-indiquée si rétinopathie proliférante | ||
| + | **Test d'hypotension artérielle orthostatique avec mesure de la variation de F<sub>C</sub> | ||
| + | ==== Diagnostic différentiel ==== | ||
| + | *Neuropathies métaboliques : insuffisance rénale, amylose, hypothyroïdie | ||
| + | *Neuropathies toxiques : alcool, tabac, chimiothérapie, isoniazide | ||
| + | *Neuropathies paranéoplasiques : cancers bronchiques, gastriques, et lymphomes | ||
| + | *Neuropathies carentielles : thiamine, pyridoxine, B6, B12 | ||
| + | *Neuropathies inflammatoires : Guillain-Barré, polynévrite chronique inflammatoire démyélinisante idiopathique | ||
| + | *Infection : lèpre, Lyme | ||
| + | *Autres : Charcot-Marie-Tooth, PAN | ||
| + | === Traitement === | ||
| + | *'''Préventif''' : équilibre glycémique, prise en charge des facteurs favorisants (alcool, tabac, insuffisance rénale, médicaments) | ||
| + | *Prévention des complications une fois la neuropathie installée (mal perforant plantaire +++) | ||
| + | *Traitement symptomatique : | ||
| + | **Antalgiques traditionnels et contre les douleurs neuropathiques (BZD, antiépileptiques, ATD) | ||
| + | **Hydratation des tissus cutanés : crème, pommade | ||
| + | **Traitement mécanique des hyperkératoses = pédicurie | ||
| + | == Macroangiopathie == | ||
| + | *Athérosclérose accélérée | ||
| + | *Complications vasculaires plus sévères ([[IDM]] plus souvent mortels) | ||
| + | *Association à une calcification diffuse de la média : '''médiacalcose''' | ||
| + | *Mortalité cardiovasculaire = '''principale cause de mortalité des DT2''' (coronaire ×3, AVC × 2, AOMI ×10) | ||
| + | *Physiopathologie : voir [[FdRV]] | ||
| + | === Dépistage === | ||
| + | *Approche globale → risque de décès cardiovasculaire à 10 ans | ||
| + | *'''Identifier les facteurs de risque''' : | ||
| + | **Age, durée du diabète (> 10 ans +++), ATCD familiaux cardiovasculaires précoces | ||
| + | **Tabagisme | ||
| + | **HTA | ||
| + | **HDL < 0,4 g/L et LDL > 1,6 g/L | ||
| + | **Microalbuminurie > 30 mg/24h | ||
| + | **Obésité abdominale (102 H/88 F), obésité (IMC > 30 kg/m²) | ||
| + | **Consommation excessive d'alcool | ||
| + | **Sédentarité | ||
| + | **Aspects psychosociaux | ||
| + | *'''Rechercher une atteinte artérielle''' : | ||
| + | **Coronaire : | ||
| + | ***ECG de repos annuel | ||
| + | ***Si signes cliniques ou ECG évocateurs : épreuve d'effort, scintigraphie myocardique, voire coronarographie | ||
| + | ***Recherche d''''ischémie silencieuse''' | ||
| + | **Carotidienne : | ||
| + | ***Auscultation à chaque consultation | ||
| + | ***EDTSA si symptomatologie évocatrice d'AIT voire systématique tous les 3 ans si HTA | ||
| + | **AOMI : | ||
| + | ***Inspection des pieds, palpation des pouls, auscultation des trajets artériels | ||
| + | ***Recherche de claudication | ||
| + | ***Mesure de l''''IPS''' mais attention à la médiacalcose | ||
| + | ***EDAMI | ||
| + | === Diagnostic === | ||
| + | *'''Fréquence des ischémies myocardiques silencieuses''' | ||
| + | **Penser systématiquement à un IDM devant la survenue de symptômes inexpliqués : troubles digestifs, douleur épigastrique, asthénie à l'effort, TdR, embolie, baisse de la PA | ||
| + | **Dépistage systématique si risque CV élevé | ||
| + | *Situations à risque vasculaire extrême : | ||
| + | **Diabétique avec microangiopathie sévère, protéinurie > 1 g/L | ||
| + | **Diabétique avec atteinte vasculaire avérée | ||
| + | *AOMI : | ||
| + | **Risque de forme atténuée par neuropathie concomitante | ||
| + | **Risque élevé de gangrène même quand les pouls distaux sont conservés | ||
| + | **Gangrène témoigne toujours d'une macroangiopathie → revascularisation +++ car même en cas d'amputation, risque de non-cicatrisation | ||
| + | === Traitement === | ||
| + | *'''Prévention''' primaire et secondaire | ||
| + | *Revascularisation : risque de sténose important → stent systématique sur les coronaires, place importante du pontage | ||
| + | *'''Contrôle glycémique''' : | ||
| + | **Objectif d'HbA1c < 7% (6,5% si sujet jeune) | ||
| + | **Rôle +++ de la metformine chez les obèses | ||
| + | **Importance du contrôle glycémique en phase aiguë (SCA, AVC) pour le pronostic | ||
| + | *'''Activité physique''' : | ||
| + | **Systématiquement recommandée à un niveau adapté au patient | ||
| + | **Réintroduction en général, 30 minutes 3 fois/semaine | ||
| + | **Si suspicion de coronaropathie latente : épreuve d'effort préalable ± scintigraphie myocardique | ||
| + | *'''Contrôle lipidique''' : | ||
| + | **Objectifs de LDL-C : | ||
| + | ***Aucun risque additionnel, évolution < 5 ans, pas de microangiopathie : < 1,9 g/L | ||
| + | ***≤ 1 FdRV : < 1,6 g/L | ||
| + | ***≥ 2 autres FdRV et diabète < 10 ans : < 1,3 g/L | ||
| + | ***Prévention secondaire ou atteinte rénale ou diabète > 10 ans ou > 2 FdRV : < 1 g/L | ||
| + | **Moyens : intensification du traitement du diabète, régime pauvre en graisses animales, ± statine | ||
| + | *'''Contrôle tensionnel''' : | ||
| + | **Objectif < 130/80 mmHg | ||
| + | **MHD + traitement antihypertenseur si échec : βB, IEC, ARAII, inhibiteur calcique, thiazidiques | ||
| + | *'''Prévention du risque thrombotique''' : AAP type aspirine si ≥ 1 FdRV associé | ||
| + | *'''Maîtrise pondérale''' : IMC < 25 kg/m², tour de taille < 94 (H)/80 (F) cm | ||
| + | *'''Sevrage tabagique''' | ||
| + | == Pied diabétique == | ||
| + | *Artériopathie + neuropathie +++ | ||
| + | *Du mal perforant plantaire (neuropathie pure) à l'ischémie aiguë d'orteil ou de membre (artériopathie pure) | ||
| + | *Complication : risque d''''infection'''+++ | ||
| + | *Patients à risque podologique élevé : | ||
| + | **Artéritiques : pouls abolis | ||
| + | **Troubles de la statique du pied | ||
| + | **Trouble de la sensibilité algique, vibratoire, thermique, profonde | ||
| + | **'''ATCD d'ulcération au niveau des pieds''' | ||
| + | *Stades : | ||
| + | **Grade 0 : absence de neuropathie sensitive et d'artériopathie | ||
| + | **Grade 1 : neuropathie sensitive isolée | ||
| + | **Grade 2 : association neuropathie + artériopathie ou neuropathie + déformation des pieds | ||
| + | **Grade 3 : ATCD d'ulcération ou d'amputation | ||
| + | === Formes cliniques === | ||
| + | *'''Mal perforant plantaire''' : | ||
| + | **Neuropathie → hypoesthésie + déformations articulaires | ||
| + | **Points d'appuis normaux : 5 têtes des métatarsiens + styloïde du 5<sup>ème</sup> métatarsien + talon | ||
| + | **Au niveau des points d'appui, développement de durillon qui peuvent évoluer vers le MPP | ||
| + | **Pression permanente excessive → '''hyperkératose''' réactionnelle → '''durillons''' | ||
| + | **Durillon + hypoesthésie → pas de douleur → à chaque appui, tissus mous écrasés entre l'os et le durillon → dilacération → formation de collections | ||
| + | **Soins inadaptés + sécheresse du durillon → fissures du durillon → porte d'entrée infectieuse vers la collection → abcès sous le durillon → risque d'ostéite | ||
| + | **Manifestation révélatrice : | ||
| + | ***Pus va sourdre des fissures → tache la chaussette | ||
| + | ***Inflammation de la zone autour du durillon | ||
| + | ***Fusée plantaire : zone inflammatoire par propagation du pus le long d'une gaine aponévrotique | ||
| + | ***Cellulite de révélation bruyante avec signes généraux | ||
| + | *'''Ischémie/nécrose noire''' : | ||
| + | **Obstruction ou sténose des artères de petit et moyen calibre | ||
| + | **Peau froide, dépilée, fine, livedo | ||
| + | **Moindre plaie va induire une nécrose | ||
| + | **Urgence = '''revascularisation''' | ||
| + | *Lésions complexes : MPP + nécrose, nécessité de '''revascularisation en urgence''', risque de surinfection +++ | ||
| + | *'''Gangrène''' ou cellulite extensive : | ||
| + | **Terrain artériel, urgence infectieuse vitale, tableau septique +++ | ||
| + | **Gangrène gazeuse : ''C. perfringens'', crépitations à la palpation, clartés des parties molles à la radio → '''amputation en urgence vitale''' + réanimation + ATB | ||
| + | === Conduite à tenir en urgence === | ||
| + | *Bilan lésionnel initial : | ||
| + | **Dater l'apparition de la lésion, qualifier en neuropathie ou artériopathie | ||
| + | **Localiser la plaie, vérifier sa couleur | ||
| + | **Rechercher des signes locaux de diffusion (lymphangite, fusée plantaire, érysipèle...) | ||
| + | **Vérifier les signes généraux et coter la douleur | ||
| + | *Examens de première intention : | ||
| + | **Radiographie de pied centrée sur la zone atteinte, bilatérale | ||
| + | **Hémogramme, ionogramme sanguin, créatinine, CRP, hémocultures si fièvre | ||
| + | *Surveillance : pouls, PA, température, diurèse, glycémie horaire | ||
| + | *Traitement d'urgence : | ||
| + | **'''Décharge systématique''' | ||
| + | **Parage de la lésion, excision de l'hyperkératose pour bilan lésionnel, prélèvement profond, rechercher un contact osseux avec stylet pointe mousse | ||
| + | **Antibiothérapie si infection clinique | ||
| + | **Anticoagulation préventive | ||
| + | **Antalgie efficace | ||
| + | **'''Insulinothérapie''' IVSE si mauvais équilibre | ||
| + | **Matelas anti-escarre | ||
| + | **'''SAT-VAT''' | ||
| + | === Principes de traitement === | ||
| + | *'''Décharge de toutes les plaies''' : proscrire l'appui, chaussures adaptées | ||
| + | *Détersion manuelle de l'hyperkératose | ||
| + | *Revascularisation si participation artériopathique | ||
| + | *ATB si plaie infectée cliniquement : CGP sur plaie récente, BGN si traînante ; durée de 15 jours | ||
| + | *Ostéite : diagnostic radiologique (répéter les radio), recherche de contact osseux à la pointe mousse +++, traitement = résection chirurgicale ou ATB 12 semaines | ||
| + | === Education du patient === | ||
| + | *Patient diabétique sans risque : | ||
| + | **Bon équilibre glycémique | ||
| + | **Prise en charge des FdRV (tabac +++) | ||
| + | *Patient à risque : | ||
| + | **Protection des pieds : ne pas marcher pieds nus, poncer les cors (ne pas les entailler), pas de substance corosice, pas de bouillotte pour réchauffer les pieds | ||
| + | **Inspection quotidienne des pieds | ||
| + | **Vérifier l'absence de corps étranger dans les chaussures | ||
| + | **Laver les pieds tous les jours à l'eau et bien les sécher | ||
| + | **Hydratation quotidienne des pieds si sécheresse | ||
| + | **Soins de pédicurie réguliers | ||
| + | **Chaussures adaptées | ||
| + | **Changer les chaussettes tous les jours | ||
| + | **Eviter les élastiques serrant le mollet | ||
| + | == Complications dentaires == | ||
| + | *Risque élevé de maladie parodontale | ||
| + | *Inflammation grave destructrice des gencives, cause de pertes de dents +++ | ||
| + | *Nettoyages trop peu fréquents → accumulation de bactéries dans le sillon gingival → formation de plaque dentaire → toxines et tarte → désolidarisation de la gencive et de la dent | ||
| + | *Risque également d'abcès dentaires, surtout si diabète déséquilibré | ||
| + | *Facteurs favorisants : | ||
| + | **Diabétiques produisent plus de plaque dentaire | ||
| + | **Hyperglycémie modifie la flore | ||
| + | **Collagène altéré par l'hyperglycémie chronique | ||
| + | **Altération de la vascularisation gingivale | ||
| + | *Prise en charge : | ||
| + | **Contrôle du diabète | ||
| + | **Hygiène buccale : brossage pluriquotidien, fil dentaire, produits de rinçage luttant contre la plaque dentaire | ||
| + | **Soins dentaires de prévention primaire et secondaire, consultation tous les 6 mois | ||
| + | == Complications métaboliques == | ||
| + | === Coma céto-acidosique === | ||
| + | *Définition du coma céto-acidosique : | ||
| + | **Acétonurie ≥ 2 + | ||
| + | **Glycosurie > 2 + | ||
| + | **Glycémie ≥ 2,5 g/L | ||
| + | **pH veineux < 7,25 | ||
| + | **Bicarbonate < 15 mEq/L | ||
| + | ==== Etiologie ==== | ||
| + | *Déficit absolu en insuline inaugural (DT1) ou arrêt d'insulinothérapie | ||
| + | *Déficit relatif en insuline : diabète (pas forcément insulinodépendant) + facteur surajouté : IDM, infection, corticothérapie... | ||
| + | *Cause inconnue : 25% | ||
| + | ==== Diagnostic ==== | ||
| + | *Phase de cétose : syndrome cardinal aggravé + troubles digestifs (N/V, douleurs abdominales) | ||
| + | *Phase de céto-acidose : | ||
| + | **'''Dyspnée de Kusmall''', troubles de la conscience, déshydratation mixte | ||
| + | **Diagnostic par BU + gaz du sang | ||
| + | **Ionogramme en urgence pour la kaliémie | ||
| + | *Critères de gravité : | ||
| + | **Sujet âgé | ||
| + | **pH < 7 | ||
| + | **Kaliémie < 4 ou > 6 | ||
| + | **Coma profond | ||
| + | **Instabilité tensionnelle | ||
| + | **Non-reprise de diurèse après 3h | ||
| + | **Vomissements incoercibles | ||
| + | *Diagnostic différentiel : urgence abdominale, coma hyperosmolaire (natrémie corrigée ++) | ||
| + | *Evolution : régression sous traitement en 24-48h, risque de complications iatrogènes (œdème cérébral, surcharge hydrosodée) | ||
| + | ==== Traitement ==== | ||
| + | *Préventif : règles éducatives en cas de cétose → maintien des injections même si inappétence, acétonurie systématique si glycémie > 2,5 g/L | ||
| + | *Premiers gestes : | ||
| + | **Scope, surveillance biologique | ||
| + | **Si besoin : SNG, SV, bilan infectieux, bilan hépatique | ||
| + | *Traitement curatif : | ||
| + | **Insuline rapide IVSE à débit constant tant que dure la cétose | ||
| + | **Remplissage par SSI (4 à 7 L) | ||
| + | **'''Apports potassiques''' IVSE avec surveillance de la kaliémie | ||
| + | **G10 IV pour glycémie à 2,5 g/L | ||
| + | **Traitement du facteur déclenchant | ||
| + | === Coma hyperosmolaire === | ||
| + | *Décompensation du sujet âgé DT2, parfois inaugurale si polyurie compensée par boissons sucrées | ||
| + | *30% de mortalité | ||
| + | *Cliniquement : déshydratation intense, troubles de la vigilance | ||
| + | *Diagnostic biologique : | ||
| + | **Glycémie > 6 g/L | ||
| + | **Osmolalité > 350 mOsm/kg | ||
| + | **Natrémie corrigée > 155 mEq/L : Na(mesuré) + 1,6 × (Glycémie(g/L)-1) | ||
| + | **Absence de cétose et d'acidose | ||
| + | *Facteurs de risque : | ||
| + | **Age > 80 | ||
| + | **Infection aiguë | ||
| + | **Diurétiques | ||
| + | **Défaut d'accès aux boissons | ||
| + | **Corticothérapie | ||
| + | *Traitement : | ||
| + | **Mise en condition : VVP(C), prévention complications de décubitus | ||
| + | **'''Réhydratation prudente et lente''' selon le terrain, 6 à 10 L de SSI dans les 24h | ||
| + | **'''Insulinothérapie''' IVSE pour glycémie horaire > 2,5 g/L | ||
| + | **Surveillance : conscience, pouls, PA, température, diurèse, ionogramme, créatinine | ||
| + | **Traitement de l'affection causale | ||
| + | === [[Hypoglycémie|Hypoglycémies]] === | ||
| + | *Inévitable chez les DT1 même bien équilibrés (3 à 5 hypoglycémies modérées/sem) | ||
| + | *Combattre les fausses croyances : pas mortelle, pas de séquelles cérébrales sauf si très prolongée | ||
| + | *Attention à l'alcoolisme concomitant | ||
| + | *Risque d'hypoglycémie sévère si non-perception ou perception tardive | ||
| + | *Causes fréquentes : repas sautés, effort physique non-pris en compte, erreur d'injection d'insuline | ||
| + | *Education +++ | ||
= Sources = | = Sources = | ||
Version actuelle en date du 9 avril 2014 à 16:30
Sommaire
- 1 Objectifs
- 2 Définitions
- 3 Diabète de type 1
- 4 Diabète de type 2
- 5 Complications
- 6 Sources
Objectifs
- Diagnostiquer un diabète chez l’enfant et chez l’adulte
- Identifier les situations d’urgence et planifier leur prise en charge
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Définitions
- Glycémie :
- Normale à jeun < 1,10 g/L
- Hyperglycémie modérée à jeun : 1,10 - 1,26 g/L
- Diabète sucré :
- Glycémie à jeun ≥ 1,26 g/L à 2 reprises
- Ou glycémie aléatoire ≥ 2 g/L et signes cliniques d'hyperglycémie
| Caractéristiques | Type 1 | Type 2 |
|---|---|---|
| ATCD familiaux du même type | Rares | Fréquents |
| Age de survenue | < 35 ans | > 35 ans |
| Début | Rapide, explosif | Lent, insidieux |
| Facteur déclenchant | Souvent présent | |
| Symptomatologie | Bruyante | Pauvre/absente |
| Poids | Normal ou maigre | Obésité abdominale |
| Hyperglycémie au diagnostic | > 3 g/L | < 2 g/L |
| Cétose | Fréquente | Rare |
| Complications au moment du diagnostic | Absentes | 50% des cas |
| Cause de mortalité | Insuffisance rénale | Maladies cardiovasculaires |
Diabète de type 1
- Prévalence : 200 000 en France, gradient Nord/Sud
- Survient avant 35 ans (adolescence +++)
- Augmentation régulière de l'incidence
- Sex-ratio = 1
Physiopathologie
- Carence absolue en insuline due à la destruction des cellules β-pancréatiques
- 2 sous-types :
- Diabète type 1 auto-immun (90%) : diabète type 1 classique + LADA (Latent Autoimmune Diabetes in Adult)
- Diabète type 1 idiopathique (absence d'auto-anticorps) : diabètes cétosiques du sujet noir, diabètes suraigus japonais
Prédisposition génétique
- Toujours présente, mais pas d'ATCD familiaux dans 85% des cas
- Principaux gènes concernés : Ag de classe 2 type HLA (existe également HLA protecteurs)
- Nombreux gènes impliqués : éléments variables du gène de l'insuline, gène de la protéine CTLA-4, gène PTP-N22
Facteurs environnementaux
- Facteurs génétiques ne suffisent pas à expliquer l'étiopathogénie (50% d'atteinte commune chez les jumeaux homozygotes)
- Nombreux virus suspectés (coxsackie, CMV, rubéole, oreillons)
- Différence importante avec les facteurs précipitant le diagnostic : grippe, stress...
- Théorie hygiéniste
Processus auto-immun
- Principaux antigènes :
- Insuline et pro-insuline
- GAD (Glutamic Acid Decarboxylase)
- IA2 (islet antigen 2)
- Insulite auto-immune avec destruction des cellules β par les lymphocytes cytotoxiques
- Anticorps détectables au diagnostic :
- ICA : anticorps anti-îlots
- Anti-GAD
- Anti-IA2
- Anti-insuline
- Fréquence des autres pathologies auto-immunes associées → polyendocrinopathies auto-immunes type 1 et 2
Diagnostic
Présentation clinique initiale
- Début rapide ou explosif
- Syndrome cardinal : polyuro-polydipsie, amaigrissement, polyphagie
- Troubles visuels transitoires : jours qui suivent le début de l'insulinothérapie +++
- Fonte musculaire (quadriceps), rarement hépatomégalie
- Dyspnée de Kusmall = acidose
- Glycémie veineuse très élevée
- Glycosurie + cétonurie
- Révélation par une acidocétose inaugurale
Formes cliniques
- LADA ou diabète type 1 lent :
- Début tardif et progressif proche du type 2
- Anticorps positifs (anti-GAD +++)
- Insulinothérapie nécessaire en 2 à 10 ans
- Diabète cétosique de l'Africain :
- Début par décompensation cétosique suivie d'une possibilité d'arrêt de l'insuline dans 50% des cas après la phase aiguë
- Possibilité de répétition des épisodes de cétose avec rémission
- Anticorps négatifs
- Diagnostic tardif au stade de coma acidocétosique
- Lune de miel : période suivant le diagnostic du diabète type 1 : équilibre avec doses faibles d'insuline, parfois arrêt
Confirmation diagnostique
- Diagnostic clinique : maigreur + cétose + âge < 35 ans
- Paramètres immunologiques (si triade incomplète) : auto-anticorps ± typage HLA
- Si marqueurs immunologiques négatifs → éliminer d'autres formes de diabète proches du DT1 :
- Diabètes génétiques monogéniques : MODY, mutation du gène de l'insuline, diabètes mitochondriaux, syndrome de Wolfram (diabète insipide, diabète sucré, atrophie optique, surdité)
- Diabètes secondaires : pancréatite chronique, pancréatectomie totale, cancer du pancréas, hémochromatose, mucoviscide
- Diabète néonatal : apparition aiguë dans les 6 premiers mois, peut persister ou régresser et récidiver ; rechercher une origine non-autoimmune
- Autres causes rares :
- Inhibition fonctionnelle de l'insulinosécrétion : hypokaliémie, jeûne prolongé, phéochromocytome, somatostatinome
- Glucagonome
- Insulinorésistance primitive profonde
- Insulinorésistance secondaire : hypercorticisme, acromégalie, hyperthyroïdie
- Diabètes iatrogènes : corticoïdes, immunosuppresseurs, diurétiques hypokaliémiants, progestatifs de synthèse, salbutamol, antiprotéases du SIDA, pentamidine
Evolution
Histoire naturelle
- Modèle d'Eisenbach :
- Phase préclinique : destruction des cellules β par les processus immuns
- Diagnostic clinique : destruction > 85%
- Phase clinique séquellaire : disparition lente des cellules restantes
- Etapes :
- Prédisposition génétique
- Insulite silencieuse
- Diabète préclinique : signes métaboliques précoces, hyperglycémie
- Diabète patent peptide C + : insulinodépendance
- Diabète peptide C - : destruction totale des cellules β
Maladie chronique
- Importance de l'acceptation de la maladie par le patient
- Education : engagement permanent nécessaire du patient pour gérer le traitement et participer aux soins quotidiens
- Freins à l'adhésion :
- Peur des hypoglycémies
- Peur de prendre du poids
- Non-acceptation de la maladie
- Refus des contraintes (adolescent +++)
- Insulinothérapie inadaptée au mode de vie
- Erreurs techniques : injections trop profondes/superficielles, lipodystrophie
- Maladie surajoutée (infection +++)
- Diabète instable :
- Episodes itératifs de céto-acidoses ou hypoglycémies sévères
- Facteurs psychologiques au premier plan
Prise en charge
Principes
- Importance de l'éducation thérapeutique :
- Transfert des connaissances par enseignement collectif ou individuel
- Vérification des comportements et des acquis
- Importance des consultations infirmières et diététiques
- Définir des objectifs thérapeutiques personnalisés et acceptés :
- Réduction du risque cardiovasculaire
- Objectifs idéaux chez le diabétique type 1 non-âgé :
- Glycémie le matin à jeun : 1-1,20 g/L
- Glycémie préprandiale : 0,8-1,2
- Glycémie post-prandiale (2h) : 1,2-1,8
- Au coucher : 1,2
- A 3h du matin : > 0,8
- HbA1c ≤ 7%
- Hypoglycémies : modérées < 5/semaine, pas d'hypoglycémie sévère
- Autocontrôles : 3 à 6 par jour
- 3 à 5 injections/j
- Equilibre délicat de l'insulinothérapie :
- Diminution des complications (rétinopathie, néphropathie, neuropathie, coronaropathie) avec ↓ HbA1c
- Risque d'hypoglycémie sévère si insulinothérapie intensive
- Chez l'enfant jeune et la personne âgée : objectif d'HbA1c plus laxiste
Autosurveillance
- Buts :
- Suivre le diabète
- Adapter les doses
- Avoir une idée de l'équilibre moyen
- Gérer les situations d'urgence
- ASG ≥ 4 ×/j : pré-prandial + coucher, de temps en temps post-prandial et à 3h du matin
- Carnet d'autosurveillance
Surveillance
- Hémoglobine glyquée :
- HbA1c par méthode standardisée
- Normale : 4-6%
- Objectifs : ≤ 7%, 8% chez l'enfant et la personne âgée fragile, 8,5% avant 6 ans
- Reflet de l'équilibre glycémique sur 3 mois : glycémie moyenne (g/L) = 1,5 + (HbA1c - 7)×0,3
- Causes d'erreur de mesure : anémie hémolytique, urémie, hémoglobinopathie, traitement par EPO, saignées → fructosamine
- Bilan métabolique annuel : EAL, créatinine, microalbuminurie, ECBU, ECG
- Dépistage FO annuel
- Consultation spécialisée tous les 3 à 4 mois
Insulinothérapie
- Traitement principal, palliatif, à vie
- Variétés :
- Insuline recombinante : identique à l'insuline humaine
- Insulines rapides : Actrapid, Insuman
- Insulines ralenties : NPH, Ultraltard
- Analogues de l'insuline : structure modifiée à but thérapeutique
- Analogues rapides (juste avant le repas) : Humalogue, Novorapid
- Analogues lents (1 à 2 fois par jour à heure fixe) : Lantus, Levemir
- Parfois mélanges préconditionnés
- Insuline recombinante : identique à l'insuline humaine
- Résorption cutanée dépend de la profondeur, de la zone, de la dose, de l'environnement thermique et de l'activité musculaire du membre concerné
- 2 modes d'administration :
- Stylos à insuline (réutilisables ou UU)
- Pompes portables pour administration continue modulée : plus efficaces mais plus contraignantes et chères
- Schémas :
- Choix selon acceptation, autonomisation, objectifs thérapeutiques
- Schéma basal-bolus : analogues lents couvrant le nycthémère + analogues rapides avant les repas
- 4 injections : 3 rapides pré-prandiales, 1 lente pour couvrir la nuit
- 3 injections : regroupement injection lente et rapide du soir
- Doses en général < 1 UI/kg, à adapter en fonction des glycémies, de l'activité physique et de l'alimentation prévues
- Education thérapeutique pour l'auto-gestion +++ (insulinothérapie fonctionnelle)
- Effets secondaires :
- Hypoglycémies
- Prise de poids : +5 kg en moyenne
- Allergie (rare)
- Lipoatrophie d'origine immunologique
- Lipohypertrophie si piqûre au même endroit
Traitement non-insulinique
- Maladie chronique → suivi multidisciplinaire, consultation d'annonce, soutien et accompagnement
- Alimentation variée sans interdit mais horaires et apports glucidiques réguliers
- Exercice physique
- Associations de patients
Cas particuliers
Diabète de l'enfant et de l'adolescent
- Fréquence des acido-cétoses
- Attention aux hypoglycémies sévères, surtout chez le jeune enfant
- Diabète difficile à équilibrer : ↑ des besoins en insuline, acceptation difficile
- Part croissante de diabète de type 2 chez les enfants obèses
Diabète chez la femme
- Diabète gestationnel
- Contraception : contre-indication aux estroprogestatifs et des progestatifs dérivés des norstéroïdes
- Grossesse :
- Pronostic normal si équilibre périconceptionnel parfait et jusqu'à l'accouchement
- Utiliser des analogues de l'insuline ayant l'AMM chez la femme enceinte
- Retentissement de la grossesse sur le diabète :
- Baisse physiologique de l'HbA1c
- ↑ des besoins en fin de grossesse, ↓ en post-partum
- Risque d'aggravation de la rétinopathie et de la néphropathie si non-stabilisées
- Contre-indication absolue : insuffisance coronaire
- Objectifs glycémiques stricts, suivi rapproché spécialisé mensuel
- Ménopause : éviter l'hormonothérapie substitutive percutanée
Personne âgée
- Ne pas craindre l'insulinothérapie
- Objectifs plus laxistes chez les personnes fragiles à haut risque hypoglycémique
Diabète et jeûne
- Ne jamais arrêter l'insuline en cas d'intolérance alimentaire, essayer des collations liquides fractionnées ou administration de glucose IV
- Vérifier la cétonurie et la cétonémie : troubles digestifs peuvent révéler une cétose
- Hospitalisation systématique en cas de nécessité de jeûne > 1h avec perfusion glucosée et adaptation des doses d'insuline
- Jeûne prolongé nécessaire : insuline IVSE + glucosé IV
Diabète de type 2
- 85% des diabètes, prévalence ~4%
- Prévalence augmente avec l'âge
- Prévalence augmente de 5%/an
- Personnes à risque : obèses, anomalies du métabolisme glucidique, ATCD familiaux de DT2, ethnies (noirs, hispaniques)
- Découvert en général à l'âge adulte
- Insulinorésistance initialement répondant aux antidiabétiques oraux (ADO), insulinorequérance secondaire
Physiopathologie
- Elément central = diminution de la sensibilité à l'insuline, favorisée par l'obésité androïde, l'âge et la sédentarité
- Insulinorésistance :
- Incapacité de l'insuline d'atteindre une réponse maximale au niveau des organes cibles
- Défaut de captation musculaire du glucose
- Accroissement de production de glucose au niveau hépatique → hyperglycémie à jeun
- Insulinopénie relative : insuffisance de sécrétion d'insuline par rapport au niveau de la glycémie
- Facteurs génétiques : si les 2 parents sont diabétiques, 30 à 60% de chance pour le sujet de le devenir
- Glucotoxicité : hyperglycémie aggrave le déficit d'insulinosécrétion et l'insulinorésistance par élévation du seuil du glucose sensor
- Lipotoxicité : insulinopénie → non-freination de la lipolyse → ↑ acides gras libres → diminue l'insulinosécrétion
- Syndrome métabolique lié +++ à l'insulinorésistance :
- Obésité abdominale (PA > 102 (H)/88 (F) cm)
- Hypertriglycéridémie
- ↓ HDL
- HTA
- Hyperglycémie modérée à jeun, voire diabète
Diagnostic
Clinique
- En général, évolution asymptomatique ou à bas bruit
- En cas de décompensation sévère :
- Polyurie
- Polydipsie
- Amaigrissement
- Prurit vulvaire/balanite
- Infections récidivantes/traînantes
Dépistage
- Par glycémie veineuse à jeun
- Quand ? :
- Sujets présentant des signes cliniques évocateurs
- Tous les sujets > 40 ans (à répéter tous les 3 ans ou plus précocement si facteurs de risque importants)
- Patients ayant un ou plusieurs facteurs de risque :
- IMC ≥ 27 kg/m²
- Parent diabétique au 1er degré
- ATCD de diabète gestationnel ou macrosomie
- HTA
- HyperTG > 2 g/L ou HDL-C < 0,35 g/L
- ATCD de diabète cortico-induit
- Obésité abdominale : > 80 (F)/94 (H) cm
- En cas d'hyperglycémie, arguments en faveur d'un DT2 : âge > 40 ans, ATCD familial de DT2, FdRV associés, IMC > 27, obésité androïde, absence de cétonurie
Diagnostics différentiels
- DT1 lent ou LADA : patient mince, pas d'ATCD familiaux, anti-IA2 et anti-GAD positifs
- Diabètes génétiques (contexte familial) :
- MODY 2 : diabète modéré du sujet jeune
- MODY 3 : diabète sévère du sujet jeune ou rapidement insulinorequérant (pseudo-type 1)
- Diabète mitochondiral : associé à une rétinite pigmentaire, une surdité
Evolution
- Aggravation de l'insulinopénie → devient insulinorequérant
- Vitesse d'aggravation fonction de l'équilibre glycémique
- Pronostic fonction des complications
Traitement
- Objectifs :
- Normalisation de l'HbA1c : < 6,5%
- Amélioration des glycémies et de l'insulinosensibilité
- Prise en charge globale des FdRV : tabac, HTA, dyslipidémie
Surveillance glycémique
- HbA1c :
- Elément essentiel
- Objectif personnalisé
- A faire tous les 3 mois
- < 7% : contrôle bon
- 7 à 8 % : à interpréter selon le contexte clinique
- > 8% : contrôle mauvais → modification thérapeutique
- Autosurveillance glycémique :
- Traitement oral :
- Pas obligatoire, nécessaire en cas de pathologie déséquilibrant le diabète ou de modification de traitement
- Outil d'éducation : sensibilisation du patient aux MHD, déterminer la posologie des médicaments hypoglycémiants, suivre l'évolution de l'insulinopénie
- 1 à 3 cycles hebdomadaires : à jeun, au réveil, à 12h avant le déjeuner et à 17h
- DT2 sous insuline :
- ASG nécessaire pour adapter les doses
- Minimum autant de glycémies capillaires que d'injections
- Traitement oral :
Règles hygiénodiététiques
- Activité physique après évaluation cardiologique :
- Exercice physique régulier : ↓ incidence DT2, amélioration de l'insulinorésistance, amélioration des chiffres tensionnels à l'effort, ↓ masse grasse
- Privilégier activités d'endurance, profiter des actes de la vie courante, intensité progressive adaptée au contexte, ne pas dépasser 50% de la FMT
- ≥ 30 min/j
- Contre-indications : insuffisance coronarienne non-stabilisée, HTA d'effort, rétinopathie proliférante non-stabilisée
- Attention à : macroprotéinurie, traitements hypoglycémiants, βB, pieds
- Alimentation :
- Régime diabétique, hypocalorique (si excès pondéral), équilibré, sans sucre d'absorption rapide
- ↓ 10% du poids, correction des TCA type grignotages
- Prise en compte des interdits, des coutumes ethniques et des contraintes professionnelles
- 50% de glucides, 30% de lipides, 20% de protides
- Glucides : éviter les sucres purs, à consommer au sein d'un repas mixte, privilégier les aliments à index glycémique bas
Traitement médicamenteux
- Associé aux règles hygiénodiététiques
Antidiabétiques oraux
| Insulinosensibilisateurs | Insulinosécréteurs | |||||||
|---|---|---|---|---|---|---|---|---|
| Biguanides | Glitazones | Sulfamides | Glinides | Inhibiteurs de la DPP IV | Inhibiteurs de l'α-glucosidase | Analogues du GLP1 | ||
| Mode d'action | ↓ insulinorésistance (hépatique) | Agonistes PPARγ ↓ insulinorésistance (adipocytaire et musculaire) |
Simulent l'insulinosécrétion | Stimulent l'insulinosécrétion Durée d'action courte (repas) |
DPPIV détruit le GLP1 ↑ insulinosécrétion en fonction de la glycémie ↓ glycémies post-prandiales |
Retardent l'absorption des glucides complexes | ↑ Insulinosécrétion liée à la glycémie | |
| Effets secondaires | Digestifs : douleurs abdominales, diarrhée → prise en milieu/fin de repas Pas de risque d'hypoglycémie Acidose lactique si non-respect des contre-indications |
Hépatiques : surveillance ASAT/ALAT tous les 2 mois la première année Prise de poids Anémie : surveillance NFS OMI Aggravation d'IC ou d'HTA |
Hypoglycémie si dosage inadapté ou IAM allergie |
Risque d'hypoglycémie (< sulfamides) Pas d'allergie croisée avec sulfamides |
Infection ORL Allergie |
Troubles digestifs (flatulences, diarrhée) → ↑ progressive des doses | Digestifs : N/V Hypoglycémies si associations aux insulinosécréteurs Insuffisance rénale | |
| Contre-indications | Age > 70 ans sauf si clairance > 60 mL/min Pathologie aiguë Insuffisance rénale Insuffisance hépatique Insuffisance cardiaque Insuffisance respiratoire |
Insuffisance rénale sévère Insuffisance hépatique Insuffisance cardiaque Grossesse, allaitement |
Grossesse et allaitement Insuffisance hépatique/rénale sévère Allergie sulfamides Association au myconazole |
Grossesse, allaitement Insuffisance hépatique |
Insuffisance rénale Insuffisance hépatique Insuffisance cardiaque |
Maladies digestives | Insuffisance rénale ATCD pancréatique | |
| Intérêt | Action sur l'insulinorésistance Pas de prise de poids Première intention sauf CI |
Association à la metformine : synergie sur l'insulinorésistance, moindre prise de poids Effet bénéfique sur la stéatose hépatique et la dyslipidémie |
Insulinosécrétion | Efficacité sur l'insulinosécrétion Pas de contre-indication jusqu'à 75 ans ou en cas d'IRC |
Pas d'hypoglycémie Utilisable chez le sujet âgé Améliore les glycémies post-prandiales Pas de prise de poids |
Utilisable chez le sujet âgé Utilisable en cas d'IRC ou d'IHC |
Amélioration des glycémies post-prandiales Pas d'hypoglycémie Perte de poids Amélioration de la dyslipidémie | |
| Effets métaboliques | -1% d'HbA1c, protection cardiovasculaire | -1% d'HbA1c | -1% d'HbA1c | -1% d'HbA1c | -0,5 à 1% d'HbA1c | -0,5 à 1% d'HbA1c | -1 à 1,5% d'HbA1c | |
Insulinothérapie
- Insulinothérapie combinée :
- Association aux hypoglycémiants oraux
- En l'absence de contre-indication aux hypoglycémiants oraux si l'insulinorequérance est partielle
- Commencer par une injection d'insuline intermédiaire type NPH au coucher ou d'analogues lents
- Adaptation progressive des doses d'insuline à la glycémie capillaire à jeun
- Intérêts : dose d'insuline facile à adapter sur la glycémie du matin, moindre prise de poids par rapport à 2 prises d'insuline
- Insulinothérapie exclusive :
- 2 à 4 injections
- Schéma basal/bolus ou mélange rapide/intermédiaire
- ASG pluriquotidienne nécessaire
- Contre-indique le renouvellement du permis poids lourds !
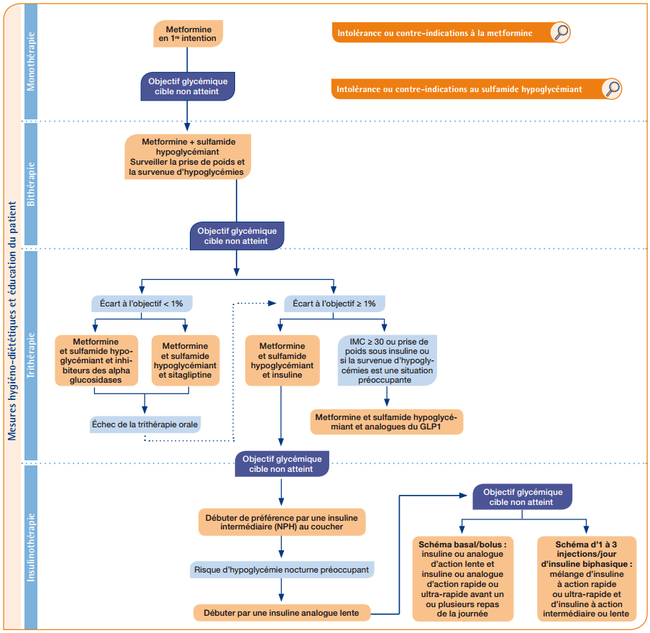
Stratégie thérapeutique[1]
Stratégie en cas de contre-indication à la metformine
Stratégie en cas d'allergie aux sulfamides
Suivi
- Recherche d'atteinte d'organes cibles : oculaires, rénales, neurologiques, cardiovasculaires, lésions des pieds
- Examens complémentaires :
- FO annuel avec dilatation
- ECG de repos annuel
- Risque cardiovasculaire élevé → bilan cardiologique à la recherche d'ischémie myocardique asymptomatique
- Echo-Doppler des membres inférieurs avec calcul de l'IPS : patients > 40 ans ou diabète > 20 ans, à faire tous les 5 ans ou sur point d'appel clinique +++
- Suivi biologique :
- HbA1c 4×/an
- Glycémie veineuse à jeun pour contrôler l'ASG, annuellement
- Bilan lipidique annuel
- Recherche de microalbuminurie annuelle
- Créatininémie annuelle avec calcul de clairance
- TSH si signes cliniques
Complications
Rétinopathie diabétique
- Complication chronique de l'hypoglycémie →
- DT1 : absente au diagnostic, mais 80% après 15 ans d'évolution
- DT2 : 20% au diagnostic, > 50% après 15 ans d'évolution
- Prévalence augmente avec la durée du diabète et le mauvais contrôle glycémique
- Première cause de cécité en France chez les moins de 50 ans
- Evolution perfide, BAV tardive
- Accessible à la prévention
- Menace : prolifération de néovaisseaux
- Maculopathie non-systématique
Physiopathologie
- Souffrance endothéliale → épaississement de la membrane basale → formation de zones d'ischémie et d'œdème
- Phénomènes occlusifs et ischémiques en périphérie :
- Tendance évolutive vers l'extension
- Prolifération de néovaisseaux dans la rétine et le vitré
- Risque d'hémorragie intravitréenne, de décollement de rétine, de glaucome néovasculaire et de rubéose irienne
- Phénomènes œdémateux maculaires :
- Exsudats
- Œdème maculaire non-cystoïde puis cystoïde
Diagnostic
- Fond d’œil
- Microanévrismes : hémorragies punctiformes prédominant au pôle postérieur, pas de traduction fonctionnelle
- Nodules cotonneux
- Signes préprolifératifs :
- Hémorragies intrarétiniennes en tache : taille plus grande que les punctiformes
- Dilatation veineuse irrégulière en chapelet
- Anomalies microvasculaires intrarétiniennes (AMIR) : dilatations et télangiectasies vasculaires (néovaisseaux dans l'épaisseur de la rétine)
- Signes de néovascularisation :
- Néovaisseaux prérétiniens et prépapillaires
- Hémorragie prérétinienne ou intravitréenne (BAV) avec risque de décollement de rétine par traction lors de sa résorption
- Lésions maculaires :
- Œdème maculaire
- Aspect cystoïde : cas sévères
- Exsudats : aspect sévère = placard exsudatif centromaculaire
- Examens complémentaires spécialisés :
- Angiographie à la fluorescéine : préciser le stade et l'évolutivité au moment du diagnostic, visualisation des zones ischémiques et de perméabilité capillaire
- Tomographie en cohérence optique (OCT) : détecter l’œdème maculaire
- Classification
| Stade | Lésions | Altération de la vision | Traitement |
|---|---|---|---|
| Non-proliférante | Dilatation capillaire Microanévrismes Exsudats Hémorragies Rares AMIR |
Non | Normalisation glycémique Contrôle tensionnel |
| Préproliférante ou proliférante | Nombreuses zones d'ischémie Hémorragies rétiniennes en taches AMIR Néovaisseaux |
Possible | Contrôle tensionnel Panphotocoagulation au LASER Normalisation glycémique prudente |
| Proliférante compliquée | Hémorragie du vitré Décollement de rétine |
Oui | Normalisation glycémique Contrôle tensionnel Panphotocoagulation Chirurgie |
| Maculopathie | Œdème maculaire | Oui | Normalisation glycémique Contrôle tensionnel Photocoagulation au LASER |
Dépistage
- Examen ophtalmologique dès le diagnostic
- Puis tous les ans
- Etudie :
- Acuité visuelle
- Pression intraoculaire (risque de glaucome)
- Cristallin (risque de cataracte)
- FO après dilatation
- Angiographie si lésions au FO
- Possibilité de dépistage par photographie de FO avec lecture différée en centre de référence[2]
- Situations nécessitant une surveillance rapprochée :
- Adolescence
- Grossesse : programmation de la grossesse, FO préalable + surveillance trimestrielle
- Après plusieurs années de mauvais contrôle : modérer les objectifs glycémiques à court terme en cas de rétinopathie importante
- Chirurgie de la cataracte : risque d'aggravation, mais possibilité également de meilleure évaluation
Traitement
- Equilibre glycémique et tensionnel
- Panphotocoagulation rétinienne :
- En ambulatoire, progressivement
- Action sur la néovascularisation +++, plus difficile pour la maculopathie
- Formes sévères ou saignement persistant : injection intraoculaire de VEGF
- Chirurgie : vitrectomie avec laser peropératoire
Autres complications oculaires
- Cataracte
- Glaucome néovasculaire
- Paralysies oculomotrices isolées (III, IV ou VI) : manifestation de mononeuropathie diabétique, régression spontanée en quelques mois
Néphropathie diabétique
- Première cause d'insuffisance rénale terminale en Europe
- Augmente +++ le risque cardiovasculaire des diabétique
Physiopathologie
- Atteinte glomérulaire avec élévation de la pression intraglomérulaire secondaire à la souffrance endothéliale (vasoplégie des artérioles afférentes)
- ↑ pression intraglomérulaires → dilatation des glomérules → meilleure filtration à court terme
- Adaptation glomérulaire = épaississement de la membrane basale et prolifération de cellules mésangiales
- Altération progressive de la qualité du filtre glomérulaire → laisse passer de l'albumine toxiques pour les segments distaux
- Sclérose glomérulaire → ↓ DFG
- Différences génétiques de sensibilité à la NPD
Dépistage
- Dépistage annuel :
- BU (recherche de protéinurie et d'hématurie/infection faussant les résultats) + microalbuminurie (sur échantillon ou des 24h) si BU négative
- Microalbuminurie ou protéinurie doit être confirmée à 2 reprises (1 dépistage + 2 confirmations)
- Si confirmée → quantification sur échantillon de 24h
- Risque de faux positif de microalbuminurie :
- Orthostatisme prolongé
- Activité physique intense
- Tabagisme
- Fièvre
- Poussée d'IC
- Hyperglycémie marquée
- Infection urinaire
- Menstruations
Diagnostic
- Diagnostic histologique, mais PBR rarement pratiquée
- En présence d'une rétinopathie et d'une excrétion urinaire d'albumine progressivement croissante, diagnostic de NPD retenu
- PBR = en cas de situations atypiques :
- Absence de rétinopathie
- Apparition précoce (< 10 ans) chez un DT1
- Aggravation rapide
- HTA sévère, protéinurie non-sélective, syndrome néphrotique à un stade précoce
- Hématurie
- En cas d'HTA difficilement contrôlée/se majorant rapidement : recherche de sténose de l'artère rénale (attention au PdCI)
- Plus fréquente chez les diabétique
- Aggravation de la fonction rénale sous bloqueur du SRAA
- Classification :
| Stade 1 Hypertrophie et hyperfiltration |
Stade 2 Phase silencieuse |
Stade 3 Néphropathie incipiens |
Stade 4 Néphropathie |
Stade 5 Insuffisance rénale | |
|---|---|---|---|---|---|
| Années après le diagnostic | 1 | 2 à 6 | 7 à 15 | 15 à 20 | > 20 |
| Albuminurie | Normale | Normale | Microalbuminurie (30-300 mg/j) | Protéinurie (> 0,3 g/j) | Protéinurie massive |
| Pression artérielle | Normale | Normale | Discrètement augmentée Perte de la baisse nocturne |
Elevée | Elevée |
| Filtration glomérulaire | Elevée | Elevée à normale | Normale | -10 mL/min/an sans traitement | Effondrée |
Traitement
Au stade de microalbuminurie
- Contrôle glycémique : HbA1c < 6,5%
- Contrôle tensionnel < 130/80 mmHg
- Bloqueurs du SRAA : IEC ou ARAII
- Prise en charge globale :
- Prise en charge des FdRV (statine et aspirine +++)
- Régime hypoprotidique à 0,8 g/kg/j
- Limiter les néphrotoxiques : AINS, PdCI (précautions)
Au stade de macroalbuminurie
- Priorité = contrôle tensionnel < 130/80 mmHg → IEC/ARAII + thiazidique ± βB ± anticalcique
- Prise en charge des complications au stade d'IRC :
- Anomalies phosphocalciques
- Anémie arégénérative (plus précoce chez le diabétique)
- Préparation au traitement de suppléance
Risque infectieux
- Infections plus fréquentes, 90% asymptomatiques favorisées par la neuropathie vésicale
- Dépistage par BU annuelle
- Conséquences :
- Risque d'infection urinaire haute : PNA compliquée, nécrose papillaire, pyélonéphrite emphysémateuse rare
- Risque d'aggravation d'une néphropathie glomérulaire débutante, ou d'aggravation avancée
- Traitement :
- Infection symptomatique → comme toute infection urinaire
- Infection asymptomatique → pas de consensus, ne pas traiter systématiquement
- 70% de récidives
Neuropathie diabétique
- 50% des diabétiques après 20 ans d'évolution
- Facteurs favorisants :
- Grande taille
- Tabagisme
- Age
- Présence d'AOMI
- Carences nutritionnelles ou vitaminiques
- Alcool
- Atteinte double :
- Neurotoxicité directe de l'hyperglycémie chronique
- Atteinte vasculaire par oblitération des vasa vasorum
Diagnostic
- Neuropathie débutante souvent silencieuse → recherche active
- Importance de l'examen des pieds
Neuropathie sensorimotrice
- Atteinte des fibres les plus longues en premier → chaussettes et gants ; rarement bandes
- Petites fibres : sensibilité thermo-algique et tact épicritique
- Grosses fibres : proprioception, pallesthésie, force motrice
- EMG souvent inutile !
- Polynévrite symétrique distale :
- La plus fréquente
- Chronique, progressive, régression rare
- Paresthésies distales remontant lentement en proximal
- Douleurs : atroces, sensation d'arc électrique, d'écrasement, de brûlure
- Hypoesthésie (plaies et cors indolores +++)
- Réflexes achilléens voire rotuliens abolis
- Déformation du pied : de la voûte plantaire, des orteils, avec positions vicieuses et points d'appui anormaux
- A l'extrême : pied de Charcot presque parallélépipédique, déminéralisation du tarse en radio
- Polynévrite asymétrique proximale = amyotrophie diabétique :
- Forme rare type radiculopathie L2, L3 ± L4
- Cruralgie + fatigabilité douloureuse proximale, évolution stable
- Amyotrophie +++
- Polyradiculopathie thoracique : rare, douleurs abdominales entre niveaux T4 et T12, retard diagnostique fréquent
- Mononévrites :
- Aiguës, asymétriques
- Nerfs crâniens le plus souvent : VI, III, IV, VII
- Membres supérieurs rarement touchés, plutôt neuropathie compressive type canal carpien bilatéral
- Multinévrites : plusieurs nerfs en général d'un seul côté, rares, rechercher une vascularite
Neuropathie autonome
- Complication d'un diabète ancien, régression rare
- Neuropathie autonome cardiovasculaire :
- Tachycardie sinusale quasi-permanente autour de 110 bpm variant peu à l'effort
- Rares bradycardies permanentes
- Allongement du QT
- Risque d'ischémie silencieuse
- Neuropathie autonome vasomotrice :
- Hypotension orthostatique sans accélération du pouls, peut être favorisée par des traitements antihypertenseurs
- Trouble de la microcirculation périphérique → hyperémie, rougeur, œdème, troubles sudoraux
- Troubles de la sudation :
- Anomalie de la régulation nerveuse
- Anhidrose des membres inférieurs → sécheresse cutanée, risque d'hyperkératose, cors et plaies
- Parfois hyperhidrose de la partie supérieure du corps
- Complications : prurit, lésions de grattage qui peuvent s'impétiginiser, dépilation
- Neuropathie digestive :
- Parésie du tractus digestif
- Dysphagie
- Gastroparésie : satiété rapide, pesanteur abdominale, régurgitations/vomissements, souvent peu symptomatique, à évoquer si hypoglycémies paradoxales post-prandiales
- Diarrhée banale ou motrice d'évolution capricieuse, éliminer d'autres causes
- Constipation (rechercher un cancer colorectal si alternance diarrhée/constipation)
- Rare incontinence fécale
- Neuropathie vésicale :
- Défaut de perception de la plénitude vésicale + hypoactivité du détrusor
- Favorisée par la polyurie de l'hyperglycémie
- Résidu mictionnel permanent → risque d'incontinence urinaire, de RAU, d'infection et de retentissement sur le haut appareil
- Evaluation clinique et échographique de la prostate +++, bilan urodynamique, échographie vésicale post-mictionnelle
- Dysfonction érectile :
- Participation psychologique
- Rares syndromes de Leriche
- Neuropathie + fibrose des corps caverneux
- Penser aux diagnostics différentiels
Moyens diagnostiques
- Diagnostic clinique :
- Interrogatoire : signe d'hypotension orthostatique, diarrhée, douleurs, paresthésies...
- Inspection des pieds
- Recherche des ROT
- Test au monofilament , coter le nombre d'applications détectées
- Tester la sensibilité épicritique, thermoalgique, pallesthésique et proprioceptive
- ECG annuel
- EMG : seulement si atypie de la neuropathie ou absence d'autre complication (rétinopathie +++)
- Etude de la variation du rythme cardiaque à l'effort
- Gastroparésie vue en fibroscopie : persistance du bol alimentaire voire bézoard
- Mesure échographique du RPM, bilan urodynamique
- Recherche de dénervation cardiaque sympathique :
- Variations de la FC lors de la respiration profonde : enregistrement ECG en respiration profonde après 15 min de repos, anormale si variation < 10
- Manœuvre de Valsalva avec mesure du rapport entre RR le plus long et le plus court, N > 1,20, contre-indiquée si rétinopathie proliférante
- Test d'hypotension artérielle orthostatique avec mesure de la variation de FC
Diagnostic différentiel
- Neuropathies métaboliques : insuffisance rénale, amylose, hypothyroïdie
- Neuropathies toxiques : alcool, tabac, chimiothérapie, isoniazide
- Neuropathies paranéoplasiques : cancers bronchiques, gastriques, et lymphomes
- Neuropathies carentielles : thiamine, pyridoxine, B6, B12
- Neuropathies inflammatoires : Guillain-Barré, polynévrite chronique inflammatoire démyélinisante idiopathique
- Infection : lèpre, Lyme
- Autres : Charcot-Marie-Tooth, PAN
Traitement
- Préventif : équilibre glycémique, prise en charge des facteurs favorisants (alcool, tabac, insuffisance rénale, médicaments)
- Prévention des complications une fois la neuropathie installée (mal perforant plantaire +++)
- Traitement symptomatique :
- Antalgiques traditionnels et contre les douleurs neuropathiques (BZD, antiépileptiques, ATD)
- Hydratation des tissus cutanés : crème, pommade
- Traitement mécanique des hyperkératoses = pédicurie
Macroangiopathie
- Athérosclérose accélérée
- Complications vasculaires plus sévères (IDM plus souvent mortels)
- Association à une calcification diffuse de la média : médiacalcose
- Mortalité cardiovasculaire = principale cause de mortalité des DT2 (coronaire ×3, AVC × 2, AOMI ×10)
- Physiopathologie : voir FdRV
Dépistage
- Approche globale → risque de décès cardiovasculaire à 10 ans
- Identifier les facteurs de risque :
- Age, durée du diabète (> 10 ans +++), ATCD familiaux cardiovasculaires précoces
- Tabagisme
- HTA
- HDL < 0,4 g/L et LDL > 1,6 g/L
- Microalbuminurie > 30 mg/24h
- Obésité abdominale (102 H/88 F), obésité (IMC > 30 kg/m²)
- Consommation excessive d'alcool
- Sédentarité
- Aspects psychosociaux
- Rechercher une atteinte artérielle :
- Coronaire :
- ECG de repos annuel
- Si signes cliniques ou ECG évocateurs : épreuve d'effort, scintigraphie myocardique, voire coronarographie
- Recherche d'ischémie silencieuse
- Carotidienne :
- Auscultation à chaque consultation
- EDTSA si symptomatologie évocatrice d'AIT voire systématique tous les 3 ans si HTA
- AOMI :
- Inspection des pieds, palpation des pouls, auscultation des trajets artériels
- Recherche de claudication
- Mesure de l'IPS mais attention à la médiacalcose
- EDAMI
- Coronaire :
Diagnostic
- Fréquence des ischémies myocardiques silencieuses
- Penser systématiquement à un IDM devant la survenue de symptômes inexpliqués : troubles digestifs, douleur épigastrique, asthénie à l'effort, TdR, embolie, baisse de la PA
- Dépistage systématique si risque CV élevé
- Situations à risque vasculaire extrême :
- Diabétique avec microangiopathie sévère, protéinurie > 1 g/L
- Diabétique avec atteinte vasculaire avérée
- AOMI :
- Risque de forme atténuée par neuropathie concomitante
- Risque élevé de gangrène même quand les pouls distaux sont conservés
- Gangrène témoigne toujours d'une macroangiopathie → revascularisation +++ car même en cas d'amputation, risque de non-cicatrisation
Traitement
- Prévention primaire et secondaire
- Revascularisation : risque de sténose important → stent systématique sur les coronaires, place importante du pontage
- Contrôle glycémique :
- Objectif d'HbA1c < 7% (6,5% si sujet jeune)
- Rôle +++ de la metformine chez les obèses
- Importance du contrôle glycémique en phase aiguë (SCA, AVC) pour le pronostic
- Activité physique :
- Systématiquement recommandée à un niveau adapté au patient
- Réintroduction en général, 30 minutes 3 fois/semaine
- Si suspicion de coronaropathie latente : épreuve d'effort préalable ± scintigraphie myocardique
- Contrôle lipidique :
- Objectifs de LDL-C :
- Aucun risque additionnel, évolution < 5 ans, pas de microangiopathie : < 1,9 g/L
- ≤ 1 FdRV : < 1,6 g/L
- ≥ 2 autres FdRV et diabète < 10 ans : < 1,3 g/L
- Prévention secondaire ou atteinte rénale ou diabète > 10 ans ou > 2 FdRV : < 1 g/L
- Moyens : intensification du traitement du diabète, régime pauvre en graisses animales, ± statine
- Objectifs de LDL-C :
- Contrôle tensionnel :
- Objectif < 130/80 mmHg
- MHD + traitement antihypertenseur si échec : βB, IEC, ARAII, inhibiteur calcique, thiazidiques
- Prévention du risque thrombotique : AAP type aspirine si ≥ 1 FdRV associé
- Maîtrise pondérale : IMC < 25 kg/m², tour de taille < 94 (H)/80 (F) cm
- Sevrage tabagique
Pied diabétique
- Artériopathie + neuropathie +++
- Du mal perforant plantaire (neuropathie pure) à l'ischémie aiguë d'orteil ou de membre (artériopathie pure)
- Complication : risque d'infection+++
- Patients à risque podologique élevé :
- Artéritiques : pouls abolis
- Troubles de la statique du pied
- Trouble de la sensibilité algique, vibratoire, thermique, profonde
- ATCD d'ulcération au niveau des pieds
- Stades :
- Grade 0 : absence de neuropathie sensitive et d'artériopathie
- Grade 1 : neuropathie sensitive isolée
- Grade 2 : association neuropathie + artériopathie ou neuropathie + déformation des pieds
- Grade 3 : ATCD d'ulcération ou d'amputation
Formes cliniques
- Mal perforant plantaire :
- Neuropathie → hypoesthésie + déformations articulaires
- Points d'appuis normaux : 5 têtes des métatarsiens + styloïde du 5ème métatarsien + talon
- Au niveau des points d'appui, développement de durillon qui peuvent évoluer vers le MPP
- Pression permanente excessive → hyperkératose réactionnelle → durillons
- Durillon + hypoesthésie → pas de douleur → à chaque appui, tissus mous écrasés entre l'os et le durillon → dilacération → formation de collections
- Soins inadaptés + sécheresse du durillon → fissures du durillon → porte d'entrée infectieuse vers la collection → abcès sous le durillon → risque d'ostéite
- Manifestation révélatrice :
- Pus va sourdre des fissures → tache la chaussette
- Inflammation de la zone autour du durillon
- Fusée plantaire : zone inflammatoire par propagation du pus le long d'une gaine aponévrotique
- Cellulite de révélation bruyante avec signes généraux
- Ischémie/nécrose noire :
- Obstruction ou sténose des artères de petit et moyen calibre
- Peau froide, dépilée, fine, livedo
- Moindre plaie va induire une nécrose
- Urgence = revascularisation
- Lésions complexes : MPP + nécrose, nécessité de revascularisation en urgence, risque de surinfection +++
- Gangrène ou cellulite extensive :
- Terrain artériel, urgence infectieuse vitale, tableau septique +++
- Gangrène gazeuse : C. perfringens, crépitations à la palpation, clartés des parties molles à la radio → amputation en urgence vitale + réanimation + ATB
Conduite à tenir en urgence
- Bilan lésionnel initial :
- Dater l'apparition de la lésion, qualifier en neuropathie ou artériopathie
- Localiser la plaie, vérifier sa couleur
- Rechercher des signes locaux de diffusion (lymphangite, fusée plantaire, érysipèle...)
- Vérifier les signes généraux et coter la douleur
- Examens de première intention :
- Radiographie de pied centrée sur la zone atteinte, bilatérale
- Hémogramme, ionogramme sanguin, créatinine, CRP, hémocultures si fièvre
- Surveillance : pouls, PA, température, diurèse, glycémie horaire
- Traitement d'urgence :
- Décharge systématique
- Parage de la lésion, excision de l'hyperkératose pour bilan lésionnel, prélèvement profond, rechercher un contact osseux avec stylet pointe mousse
- Antibiothérapie si infection clinique
- Anticoagulation préventive
- Antalgie efficace
- Insulinothérapie IVSE si mauvais équilibre
- Matelas anti-escarre
- SAT-VAT
Principes de traitement
- Décharge de toutes les plaies : proscrire l'appui, chaussures adaptées
- Détersion manuelle de l'hyperkératose
- Revascularisation si participation artériopathique
- ATB si plaie infectée cliniquement : CGP sur plaie récente, BGN si traînante ; durée de 15 jours
- Ostéite : diagnostic radiologique (répéter les radio), recherche de contact osseux à la pointe mousse +++, traitement = résection chirurgicale ou ATB 12 semaines
Education du patient
- Patient diabétique sans risque :
- Bon équilibre glycémique
- Prise en charge des FdRV (tabac +++)
- Patient à risque :
- Protection des pieds : ne pas marcher pieds nus, poncer les cors (ne pas les entailler), pas de substance corosice, pas de bouillotte pour réchauffer les pieds
- Inspection quotidienne des pieds
- Vérifier l'absence de corps étranger dans les chaussures
- Laver les pieds tous les jours à l'eau et bien les sécher
- Hydratation quotidienne des pieds si sécheresse
- Soins de pédicurie réguliers
- Chaussures adaptées
- Changer les chaussettes tous les jours
- Eviter les élastiques serrant le mollet
Complications dentaires
- Risque élevé de maladie parodontale
- Inflammation grave destructrice des gencives, cause de pertes de dents +++
- Nettoyages trop peu fréquents → accumulation de bactéries dans le sillon gingival → formation de plaque dentaire → toxines et tarte → désolidarisation de la gencive et de la dent
- Risque également d'abcès dentaires, surtout si diabète déséquilibré
- Facteurs favorisants :
- Diabétiques produisent plus de plaque dentaire
- Hyperglycémie modifie la flore
- Collagène altéré par l'hyperglycémie chronique
- Altération de la vascularisation gingivale
- Prise en charge :
- Contrôle du diabète
- Hygiène buccale : brossage pluriquotidien, fil dentaire, produits de rinçage luttant contre la plaque dentaire
- Soins dentaires de prévention primaire et secondaire, consultation tous les 6 mois
Complications métaboliques
Coma céto-acidosique
- Définition du coma céto-acidosique :
- Acétonurie ≥ 2 +
- Glycosurie > 2 +
- Glycémie ≥ 2,5 g/L
- pH veineux < 7,25
- Bicarbonate < 15 mEq/L
Etiologie
- Déficit absolu en insuline inaugural (DT1) ou arrêt d'insulinothérapie
- Déficit relatif en insuline : diabète (pas forcément insulinodépendant) + facteur surajouté : IDM, infection, corticothérapie...
- Cause inconnue : 25%
Diagnostic
- Phase de cétose : syndrome cardinal aggravé + troubles digestifs (N/V, douleurs abdominales)
- Phase de céto-acidose :
- Dyspnée de Kusmall, troubles de la conscience, déshydratation mixte
- Diagnostic par BU + gaz du sang
- Ionogramme en urgence pour la kaliémie
- Critères de gravité :
- Sujet âgé
- pH < 7
- Kaliémie < 4 ou > 6
- Coma profond
- Instabilité tensionnelle
- Non-reprise de diurèse après 3h
- Vomissements incoercibles
- Diagnostic différentiel : urgence abdominale, coma hyperosmolaire (natrémie corrigée ++)
- Evolution : régression sous traitement en 24-48h, risque de complications iatrogènes (œdème cérébral, surcharge hydrosodée)
Traitement
- Préventif : règles éducatives en cas de cétose → maintien des injections même si inappétence, acétonurie systématique si glycémie > 2,5 g/L
- Premiers gestes :
- Scope, surveillance biologique
- Si besoin : SNG, SV, bilan infectieux, bilan hépatique
- Traitement curatif :
- Insuline rapide IVSE à débit constant tant que dure la cétose
- Remplissage par SSI (4 à 7 L)
- Apports potassiques IVSE avec surveillance de la kaliémie
- G10 IV pour glycémie à 2,5 g/L
- Traitement du facteur déclenchant
Coma hyperosmolaire
- Décompensation du sujet âgé DT2, parfois inaugurale si polyurie compensée par boissons sucrées
- 30% de mortalité
- Cliniquement : déshydratation intense, troubles de la vigilance
- Diagnostic biologique :
- Glycémie > 6 g/L
- Osmolalité > 350 mOsm/kg
- Natrémie corrigée > 155 mEq/L : Na(mesuré) + 1,6 × (Glycémie(g/L)-1)
- Absence de cétose et d'acidose
- Facteurs de risque :
- Age > 80
- Infection aiguë
- Diurétiques
- Défaut d'accès aux boissons
- Corticothérapie
- Traitement :
- Mise en condition : VVP(C), prévention complications de décubitus
- Réhydratation prudente et lente selon le terrain, 6 à 10 L de SSI dans les 24h
- Insulinothérapie IVSE pour glycémie horaire > 2,5 g/L
- Surveillance : conscience, pouls, PA, température, diurèse, ionogramme, créatinine
- Traitement de l'affection causale
Hypoglycémies
- Inévitable chez les DT1 même bien équilibrés (3 à 5 hypoglycémies modérées/sem)
- Combattre les fausses croyances : pas mortelle, pas de séquelles cérébrales sauf si très prolongée
- Attention à l'alcoolisme concomitant
- Risque d'hypoglycémie sévère si non-perception ou perception tardive
- Causes fréquentes : repas sautés, effort physique non-pris en compte, erreur d'injection d'insuline
- Education +++