22 : Accouchement, délivrance et suites de couches normales : Différence entre versions
De Wiki ECN
| Ligne 12 : | Ligne 12 : | ||
== Bassin maternel == | == Bassin maternel == | ||
*'''Détroit supérieur''' | *'''Détroit supérieur''' | ||
| − | [[Fichier:DetroitSupPelvimetrie.jpg|vignette|droite|Diamètres du détroit supérieur]] | + | [[Fichier:DetroitSupPelvimetrie.jpg|300px|vignette|droite|Diamètres du détroit supérieur]] |
**Plan de l'engagement | **Plan de l'engagement | ||
**Limites : bord supérieur de la symphyse pubienne, ligne innominée, promontoire | **Limites : bord supérieur de la symphyse pubienne, ligne innominée, promontoire | ||
Version du 14 juillet 2013 à 16:06
Sommaire
Objectifs
- Expliquer les différentes phases du travail et de l’accouchement
- Argumenter la conduite à tenir devant un accouchement inopiné à domicile
- Argumenter la prise en charge d’une accouchée durant la période du post-partum
Accouchement normal et délivrance
- 3 obstacles : col de l'utérus, bassin, périnée
- 3 phases :
- Dilatation du col
- Progression du fœtus divisée en engagement, descente et rotation et dégagement
- Délivrance (expulsion placenta + membranes)
Bassin maternel
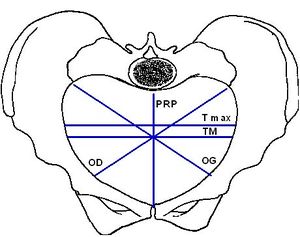
- Détroit supérieur
- Plan de l'engagement
- Limites : bord supérieur de la symphyse pubienne, ligne innominée, promontoire
- Diamètres :
| Légende | Nom | Limites | Valeur moyenne |
|---|---|---|---|
| PRP | Diamètre promonto-rétro-pubien | Bord supérieur symphyse pubienne et promontoire | 105 mm |
| TM | Diamètre transverse médian | Diamètre transversal à mi-distance du pubis et du promontoire | 125 mm |
| TMax | Diamètre transverse maximum | Plus grande dimension transversale | 135 mm |
| OD/OG | Diamètres obliques | De l'articulation sacro-iliaque au pubis en passant par le milieu de TM | 120 mm |
- Indice de Magning = PRP + TM, N ≥ 230 mm
- Détroit inférieur
- Plan du dégagement et de la présentation
- Limites : bord inférieur de la symphyse pubienne, sommet du coccyx, bord inférieur des branches ischio-pubiennes, bord inférieur des tubérosités ischiatiques, bords inférieurs des ligaments
sacro-sciatiques
- Diamètre : Diamètre bi-ischiatique (entre les deux tubérosités ischiatiques), valeur moyenne = 110 - 120 mm
- Petit bassin ou excavation pelvienne
- Région de la descente et de la rotation
- Limites :
- Détroits supérieur et inférieur en haut et en bas
- Face antérieure du sacrum et symphyse pubienne en arrière et en avant
- Face interne de l'os iliaque latéralement
- Zone de rétrécissement = détroit moyen
- Diamètre bisciatique = entre les deux épines sciatiques, moyenne = 100 - 110 mm
- Paramètres mesurables radiologiquement (pelviscanner) = pelvimétrie (indiqué si présentation du siège, ATCD de fracture du bassin ou rachitisme, ou suspicion clinique de rétrécissement du bassin)
Mobile fœtal
- Présentation :
- Céphalique = normale, 95%
- Caudale (du siège) = 4%, siègle complet ou décomplété
- Autres présentations contre-indiquant la voie basse
- Présentation désignée par palpation abdominale et TV (palpation des fontanelles +++)
Accouchement
- Phases :
- Modifications du col : se raccourcit, se centre, se ramollit, s'ouvre
- Descente et rotation
- Délivrance
- Travail =
- Contractions utérines (rapprochées, douloureuses, fréquence augmentant)
- Modifications du col, jusqu'à dilatation complète (10 cm)
- Dilatation ≈ 1 cm/h de travail
- Progression du foetus :
- Engagement : franchissement du détroit supérieur par le plus grand diamètre de la présentation
- Césarienne devient impossible
- Diagnostic clinique : palpation des épines sciatiques (présentation à ce niveau = engagée), signes de Farabeuf et de Demelin
- Variétés de position d'engagement : OIGA (Occipito-Iliaque Gauche Antérieure, la plus fréquente, occiput fœtal vers l'avant et la gauche), OIDP (33%), OIGP, OIDA
- Descente et rotation : rotation pour devenir occipito-pubienne
- Dégagement : tête fœtale s'appuie sur le périnée → dégagement sous l'action des CU + poussées abdominales
- Zone sous-occipitale du fœtus se bloque contre la symphyse pubienne → déflexion (occipito-pubienne ou occipito-sacrale)
- Rôle de l'accoucheur = contrôler le mouvement de la tête + surveiller le périnée (± épisiotomie) + dégagement des épaules
- Si efforts expulsifs > 30 min → Efforts expulsifs inefficaces
- Engagement : franchissement du détroit supérieur par le plus grand diamètre de la présentation
- Délivrance : expulsion du placenta et des membranes
- 3 phases :
- Décollement : reprise des CU qui décollent le placenta, métrorragies
- Expulsion : CU + efforts expulsifs
- Hémostase : Rétraction utérine → ligature vivante → globe utérin de sécurité
- Risque = Hémorragie de la délivrance
- Délivrance > 30 min impose la délivrance artificielle + révision utérine
- Examen systématique du placenta et des membranes, si délivrance incomplète → RU
- 3 phases :
Surveillance
- Début de travail
- Lecture du dossier obstétrical, calcul du terme, constantes, HU, TV (présentation, caractéristiques du col et du bassin)
- Vérification du groupe sanguin et Rhésus, des sérologies, bilan biologique de base (NFS, hémostase)
- Hospitalisation en salle d'accouchement, repos, VVP, mise en réserve de CG, vidange vésicale
- Pendant le travail
- ERCF continu pour surveillance fœtale
- Couleur du LA lors de la rupture
- TV horaire
- Surveillance des CU (± ocytociques)
- Le tout sur partogramme
- Analgésie = péridurale
Accouchement inopiné à domicile
Interrogatoire et examen clinique
- Préciser : Terme (si prématuré → SAMU pédiatrique +++), parité, caractéristiques des CU (durée et intervalle), envie de pousser ?, rupture de la poche des eaux
- TV pour évaluer modifications du col
- Accouchement imminent = qui va se produire dans l'heure
Conduite à tenir
- Organiser le transfert vers la maternité la plus proche par SAMU
- Installation de la patiente : au calme, sur un lit ou une table protégé(e)
- Préparer compresses, fil, ciseaux, si possible VVP
- Diriger les efforts expulsifs : une fois la tête fœtale appuyée sur le périnée
- Rassurer la patiente et accompagner l'accouchement
- Surveillance du bien être fœtal : stéthoscope obstétrical
- Surveillance du périnée
- Premiers soins néonatals
- Section du cordon
- Calcul du Score d'Apgar
- S'assurer de la liberté des voies respiratoires ± aspiration nasale et oropharyngée
- Prévention de l'hypothermie néonatale : sécher l'enfant et le couvrir de draps chauds
- Délivrance
- Reprise des CU après une phase de rémission
- Diriger la délivrance naturelle : s'assurer du décollement placentaire, ne pas tirer sur le cordon
- Empaumer le fond utérin et pousser vers le bas
- S'assurer de la bonne rétraction utérine + 10 UI d'ocytociques (Syntocinon) IVL
- Quantifier les saignements
- Conserver le placenta pour examen après transfert
- Transfert en maternité
Conduite à tenir en cas d'hémorragie de la délivrance
- Pronostic vital engagé
- 2ème VVP, perfusion de macromolécules
- Si délivrance n'a pas eu lieu → délivrance artificielle + révision utérine en asepsie sous analgésie
- Massage doux de l'utérus + ocytociques IVL
- Sondage urinaire
- Transfert en urgence
Suites de couches normales
- De l'accouchement jusqu'au retour de couches (règles)
- Période à risque de complications : hémorragiques, infectieuses, thromboemboliques et psychiatriques
- Nécessité d'une surveillance
- Physiologie :
- Involution utérine (progressive, dimensions normales à 2 mois)
- Sphère génitale reprend ses dimensions normales et son tonus normal, cicatrisation
- Montée laiteuse au 3ème jour
- Reprise du cycle quand la femme n'allaite pas, ovulation entre J25 et J45, retour de couches 15 jours plus tard
- Equilibration des perturbations biologiques (glycémiques et lipidiques), sauf hypercoagulabilité pendant tout le premier mois
Post-partum immédiat
- 2 premières heures suivant l'accouchement
- Patiente à jeun, perfusée, mise au sein dans la première heure si allaitement maternel
- Surveillance toutes les 30 min
- Constantes : Fc, TA, T°
- Vérification du globe utérin de sécurité (rétraction sous l'ombilic)
- Surveillance des saignements + expression utérine
- Surveillance de reprise de la miction spontanée : risque de RAU → Si pas d'urines avant retour en chambre, sondage
Hospitalisation en suites de couches
- 3 à 5 jours
- Premier jour :
- Prévention des accidents thrombo-emboliques par lever précoce et bas de contention ± traitement anticoagulant
- Reprise de l'alimentation
- Surveillance
- Constantes
- Globe utérin
- Lochies (écoulement glairo-sanglant d'origine utérine persistant 3 semaines)
- Surveillance mictions et transit
- Palpation des mollets
- Examen des seins, déroulement de l'allaitement
- Biologie : NFS, coagulation (recherche anémie ou trouble de l'hémostase)
- Si allaitement artificiel : Bromocriptine 3 semaines
- Si Rh - → γ-globulines anti-D dans les 72h
- J2 à J5 :
- Surveillance : constantes, globe utérin, lochies, mictions, périnée (cicatrisation, hémorroïdes), seins, évaluation de l'état psychique
- Montée laiteuse vers le 3ème jour → fébricule
- Vaccination rubéole si mère séronégative
- Proposer une contraception
Post-partum tardif
- De la sortie de maternité jusqu'au retour de couches
- Involution utérine en 2 mois
- Lochies pendant 3 semaines
- Reprise de l'activité sexuelle
- Consultation post-natale obligatoire :
- 6 à 8 semaines après l'accouchement
- Examen gynécologique complet
- Vérification de la cicatrisation périnéale
- Evaluation de l'état psychique maternel et du lien mère-enfant
- Adapter la contraception
- Frottis si > 3 ans
- Proposer une rééducation abdomino-périnéale
- Vaccinations recommandées dans le post-partum[1] :
- Anti-rubéoleuse si sérologie négative
- Anti-varicelle en l'absence d'antécédent
- Anti-coqueluche si pas de vaccination dans les 5 dernières années (dTPCa), également conseillée pour l'entourage (stratégie du cocooning)
Sources
- ↑ Calendrier vaccinal 2013