226 : Asthme de l’enfant et de l’adulte : Différence entre versions
De Wiki ECN
(Page créée avec « = Objectifs = *Diagnostiquer un asthme de l’enfant et de l’adulte *Identifier les situations d’urgence '''(P)''' et planifier leur prise en charge *Argumenter l’a... ») |
(→Education thérapeutique) |
||
| (6 révisions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 5 : | Ligne 5 : | ||
*Décrire les principes de la prise en charge au long cours | *Décrire les principes de la prise en charge au long cours | ||
| + | = Physiopathologie = | ||
| + | *Prévalence : 5% adultes | ||
| + | *Mortalité en diminution mais morbidité +++ | ||
| + | *Définition par 3 éléments : | ||
| + | **Maladie inflammatoire chronique des voies aériennes (mastocytes, éosinophiles, LcT) | ||
| + | **Episodes récidivants d'essoufflement, oppression thoracique, toux, sifflements, chez des sujets prédisposés, particulièrement à l'effort ou la nuit | ||
| + | **Associés à une obstruction bronchique réversible | ||
| + | *Rôle +++ de prédisposition génétique, mais pas maladie monogénique | ||
| + | *Processus inflammatoires impliquent : | ||
| + | **Cellules résidentes normales de l'appareil respiratoire : PNEo (présence corrélée à la sévérité de l'asthme), LcT avec modulation Th2 prédominante | ||
| + | **Anomalies de la paroi bronchique : desquamation épithéliale avec mise à nu des terminaisons nerveuses, hyper-perméabilité des vaisseaux, hyper-contractilité du muscle lisse bronchique, remodelage bronchique hypertrophique | ||
| + | **Structures nerveuses : système cholinergique, système adrénergique, système NANC (non-adrénergique non-cholinergique) avec libération de neuropeptides pro-inflammatoires | ||
| + | = Diagnostic = | ||
| + | == Définitions == | ||
| + | *'''Crise d'asthme''' : accès paroxystique de symptômes de durée < 24h | ||
| + | *'''Exacerbation''' : enchaînement de crises subintrantes sur quelques jours ; grave si nécessité de corticothérapie orale ou chute DEP > 30% | ||
| + | *'''Asthme aigu grave''' : | ||
| + | **'''Pronostic vital''' menacé | ||
| + | **Etat de mal asthmatique d'installation progressive (heures-jours) | ||
| + | **Ou crise d'asthme brutale d'emblée sévère, bronchospasme +++, rare mais cause de décès | ||
| + | == Diagnostic en situation aiguë == | ||
| + | *Bradypnée expiratoire avec sibilance | ||
| + | *Réponse totale ou partielle aux bronchodilatateurs | ||
| + | *'''Critères diagnostiques d'asthme aigu grave''' : | ||
| + | **Dyspnée : au repos, penché en avant | ||
| + | **Parle avec des mots | ||
| + | **Agitation | ||
| + | **F<sub>R</sub> > 24 | ||
| + | **Mise en jeu des muscles respiratoires accessoires | ||
| + | **Sibilants importants | ||
| + | **F<sub>C</sub> > 120 bpm | ||
| + | **DEP < 50% de la valeur prédite | ||
| + | **PaO<sub>2</sub>/PaCO<sub>2</sub> : < 60/> 45 mmHg | ||
| + | **SpO<sub>2</sub> < 90% | ||
| + | *Facteurs de risque d'asthme aigu grave : | ||
| + | **Conditions socio-économiques défavorisées | ||
| + | **Comorbidités, surtout psychiatriques | ||
| + | **Adolescent, sujet âgé | ||
| + | **ATCD d'hospitalisation en réanimation pour crise d'asthme | ||
| + | **VEMS < 40% | ||
| + | **Réversibilité > 50% | ||
| + | **Recours médical fréquent | ||
| + | **Patients mauvais percepteurs de l'obstruction bronchique | ||
| + | **'''Tabagisme''' | ||
| + | **Mauvaise observance, déni | ||
| + | **≥ 3 médicaments pour l'asthme | ||
| + | **Arrêt d'une corticothérapie dans les 3 mois | ||
| + | **Intolérance à l'aspirine | ||
| + | == Diagnostic en dehors de l'urgence == | ||
| + | === Clinique === | ||
| + | *ATCD familiaux | ||
| + | *ATCD personnels d'atopie : rhinite allergique, [[dermatite atopique]] | ||
| + | *Symptômes : oppression thoracique, sifflements expiratoires transitoires, gêne nocturne avec réveil, dyspnée, toux, histoire de "bronchite à répétition" | ||
| + | *Prédominance '''nocturne''' | ||
| + | *Facteurs déclenchant : '''effort''', rire, irritants, allergènes, infections virales ORL | ||
| + | *'''Mesure du DEP''' (débitmètre de pointe) : | ||
| + | **Evaluation de l'obstruction bronchique | ||
| + | **Amélioration après bronchodilatateur | ||
| + | **DEP variable +++ si asthme non-contrôlé | ||
| + | === EFR === | ||
| + | *'''Trouble ventilatoire obstructif''' : VEMS/CVF (Tiffeneau) < 0,7 | ||
| + | *'''Réversibilité''' = augmentation du VEMS après bronchodilatateur : | ||
| + | **> 200 mL en différence absolue | ||
| + | **> 12% en différence relative | ||
| + | **Réversibilité complète : VEMS/CVF post > 0,7, VEMS > 80% théorique | ||
| + | *'''Hyperréactivité bronchique''' : | ||
| + | **Intérêt si absence de TVO mais suspicion clinique forte | ||
| + | **Inhalation de métacholine → chute VEMS > 15% | ||
| + | === Imagerie thoracique === | ||
| + | *Radiographie thoracique : | ||
| + | **Indispensable lors de la 1<sup>ère</sup> consultation → diagnostic différentiel +++ | ||
| + | **Lors des exacerbations graves ou difficultés de contrôle → recherche de complication (PNO, PNP) | ||
| + | **Peu utile au suivi | ||
| + | *TDM thoracique inutile | ||
| + | == Diagnostic différentiel == | ||
| + | *Causes cardiovasculaires : insuffisance cardiaque gauche (pseudo-asthme cardiaque) | ||
| + | *Tumeur trachéobronchique | ||
| + | *Congénitales : [[mucoviscidose]], dyskinésie ciliaire | ||
| + | *Fonctionnelles : | ||
| + | **[[BPCO]] | ||
| + | **Corps étranger | ||
| + | **Cause laryngée : dysfonction des cordes vocales | ||
| + | **Syndrome d'hyperventilation | ||
| + | *Asthmes hyperéosinophiliques : | ||
| + | **Aspergillose bronchopulmonaire allergique | ||
| + | **Vascularite de Churg et Strauss | ||
| + | *Arguments pour doute sur asthme : | ||
| + | **Histoire clinique atypique | ||
| + | **Asymétrie auscultatoire | ||
| + | **Courbe débit-volume en plateau | ||
| + | **Non-réversibilité même sous corticoïdes | ||
| + | **Manifestations extra-thoraciques | ||
| + | **Tabagisme | ||
| + | == Diagnostic étiologique == | ||
| + | *Recherche de facteurs d'aggravation | ||
| + | *'''Facteurs allergiques''' : | ||
| + | **Pneumallergènes +++ : acariens, pollens, phanères animales, blattes, moisissures | ||
| + | **'''Allergie alimentaire''' = risque de CAAG | ||
| + | **Enquête : interrogatoire orienté, tests cutanés d'hypersensibilité immédiate (bilan initial + en cas de changement de profil évolutif) | ||
| + | **Mesures spécifiques : éviction +++, rarement désensibilisation | ||
| + | *'''Atteinte des voies aériennes supérieures''' : | ||
| + | **Rhinite/rhinosinusite chronique | ||
| + | **Polypose naso-sinusienne, '''rechercher intolérance à l'aspirine''' (syndrome de Widal) | ||
| + | *'''Exposition aux irritants''' : | ||
| + | **Tabagisme passif ou actif | ||
| + | **Pollution atmosphérique | ||
| + | **Environnement professionnel : boulangers, coiffeurs, métiers de santé, peintres, travailleurs du bois, métiers d'entretien | ||
| + | *'''Médicaments''' : | ||
| + | **'''β-bloquants contre-indiqués''' | ||
| + | **Aspirine et AINS | ||
| + | *'''Infections respiratoires''' : | ||
| + | **Virales, ORL +++ | ||
| + | **'''Vaccination anti-grippale annuelle systématique''' | ||
| + | *Facteurs hormonaux : amélioration à la puberté, parfois aggravations menstruelles | ||
| + | *Facteurs psychologiques : anxiété, dépression, stresses émotionnels aigus | ||
| + | *'''[[RGO]]''' à rechercher si asthme non-contrôlé | ||
| + | *Obésité | ||
| + | = Traitement = | ||
| + | == Principes thérapeutiques == | ||
| + | *Objectifs : | ||
| + | **Faire disparaître les crises, réduire la symptomatologie | ||
| + | **Bonne tolérance du traitement | ||
| + | **Permettre une vie la plus normale possible | ||
| + | **Normaliser la fonction ventilatoire | ||
| + | === Prise en charge des facteurs aggravants === | ||
| + | *Eviction des irritants : | ||
| + | **'''Tabac''' | ||
| + | **Allergènes identifiés | ||
| + | *'''Rechercher et traiter une atteinte ORL associée''' (rhinite allergique +++) | ||
| + | *'''Rechercher et traiter un [[RGO]]''' | ||
| + | *'''Médicaments contre-indiqués''' : | ||
| + | **β-bloquants, même en collyres | ||
| + | **Aspirine et AINS si ATCD d'intolérance | ||
| + | *Eventuellement désensibilisation à un allergène identifié | ||
| + | === Médicaments === | ||
| + | ==== Bronchodilatateurs ==== | ||
| + | *'''β<sub>2</sub>-mimétiques''' : | ||
| + | **Les plus efficaces | ||
| + | **Courte durée d'action à la demande : voie inhalée +++ (aérosol, nébulisation...), voie IV en urgence si échec nébulisation | ||
| + | **Longue durée d'action : | ||
| + | ***Salmétérol, formotérol | ||
| + | ***Traitement de fond associé au traitement anti-inflammatoire | ||
| + | **Effets secondaires (rares en forme inhalée) : tremblements, tachycardie, palpitations | ||
| + | *'''Anticholinergiques''' : | ||
| + | **Action complémentaire des agonistes β<sub>2</sub> | ||
| + | **Bronchodilatation moins rapide et moins importante → adjuvants en cas de crise d'asthme aigu grave ++ | ||
| + | *Théophylline : | ||
| + | **Action relaxante sur les muscles lisses | ||
| + | **Voie orale ou IV | ||
| + | **Effets indésirables et interactions médicamenteuses +++ → 2<sup>nde</sup> intention | ||
| + | ==== Anti-inflammatoires bronchiques ==== | ||
| + | *'''Corticostéroïdes inhalés''' : | ||
| + | **Béclométhasone (dose max : 2000 µg/j), budésonide (dose max : 1000 µg/j) ou fluticasone (dose max : 1600 µg/j) | ||
| + | **'''Traitement de fond de référence''' | ||
| + | **Associations fixes avec agonistes β<sub>2</sub> +++ : ''Symbicort'', ''Sérétide'' | ||
| + | **Effets secondaires systémiques rares sauf doses fortes proches maximales | ||
| + | **Effets secondaires locaux : | ||
| + | ***Mycose bucco-pharyngée, dysphonie | ||
| + | ***Prévention par chambre d'inhalation et rinçage de bouche après prise | ||
| + | *'''Corticostéroïdes systémiques''' : | ||
| + | **Cures courtes lors des exacerbations | ||
| + | **Rarement, traitement de fond pour les asthmes très sévères | ||
| + | **Voie orale, IM ou IV | ||
| + | **Prednisone, prednisolone | ||
| + | *Anti-leucotriènes (montélukast) | ||
| + | **Action anti-inflammatoire et bronchoconstrictrice | ||
| + | **Indications : asthme persistant léger à modéré, en complément des corticoïdes inhalés si insuffisants ; ou seuls si asthme d'effort | ||
| + | **Effets secondaires (rares) : douleurs abdominales, céphalées | ||
| + | ==== Autres ==== | ||
| + | *Anti-IgE : | ||
| + | **Omalizumab (''Xolair'') | ||
| + | **ACMC IgG1 anti-IgE humaines | ||
| + | **Indication : prescription par spécialiste, asthmes allergiques non-contrôlés malgré traitement de fond élevé bien conduit | ||
| + | *Anti-histaminiques H1 : efficaces sur une rhinite allergique associée mais pas sur l'asthme | ||
| + | === Education === | ||
| + | *Importance de l'éducation pour l'utilisation des dispositifs d'inhalation | ||
| + | *'''Mauvaise utilisation = 1<sup>ère</sup> cause de mauvais contrôle''' | ||
| + | *Signes de décompensation devant faire consulter | ||
| + | == Traitement de fond == | ||
| + | === Evaluation du contrôle de l'asthme === | ||
| + | *Appréciation de l'équilibre sur une période courte (1 semaine - 3 mois) | ||
| + | {| class="wikitable" | ||
| + | ! Critères !! Contrôle total !! Contrôle partiel !! Non-contrôlé | ||
| + | |- | ||
| + | ! Symptômes diurnes | ||
| + | | ≤ 2 / sem || > 2 / sem || rowspan="5" | 3 critères ou plus du contrôle partiel | ||
| + | |- | ||
| + | ! Limitation des activités | ||
| + | | Non || Oui | ||
| + | |- | ||
| + | ! Symptômes nocturnes | ||
| + | | Aucun || Présents | ||
| + | |- | ||
| + | ! Utilisation de β<sub>2</sub> CDA | ||
| + | | ≤ 2 / sem || > 2 / sem | ||
| + | |- | ||
| + | ! VEMS ou DEP | ||
| + | | Normale : > 80% || Meilleure valeur < 80% | ||
| + | |- | ||
| + | ! Exacerbations | ||
| + | | Aucune || ≥ 1 /an || 1 exacerbation dans la semaine | ||
| + | |} | ||
| + | === Paliers thérapeutiques === | ||
| + | *Palier 1 : β<sub>2</sub>CA seuls à la demande | ||
| + | *Palier 2 : | ||
| + | **β<sub>2</sub>CA à la demande | ||
| + | **CSI faible dose | ||
| + | *Palier 3 : | ||
| + | **β<sub>2</sub>CA à la demande | ||
| + | **Traitement de fond : | ||
| + | ***CSI faible dose + β<sub>2</sub>LA | ||
| + | ***CSI moyenne/forte dose | ||
| + | ***CSI faible dose + anti-leucotriènes ou théophylline | ||
| + | *Palier 4 : | ||
| + | **β<sub>2</sub>CA à la demande | ||
| + | **CSI moyenne/forte dose + β<sub>2</sub>LA | ||
| + | **Anti-leucotriène ou théophylline | ||
| + | *Palier 5 : | ||
| + | **β<sub>2</sub>CA à la demande | ||
| + | **Corticothérapie systémique | ||
| + | **± Anti-IgE | ||
| + | === Changements de palier et suivi au long cours === | ||
| + | *En général, lors de la découverte d'un asthme → palier 2 ou 3 | ||
| + | *Réévaluation à '''3 mois''' (1 mois si corticothérapie systémique) → évaluation du contrôle et adaptation du palier | ||
| + | *Fréquence de surveillance d'un asthme contrôlé adapté ensuite à la sévérité (= palier auquel le patient est contrôlé) | ||
| + | *EFR annuelles | ||
| + | *Education thérapeutique régulière | ||
| + | == Traitement de la crise d'asthme == | ||
| + | === Evaluation === | ||
| + | *3 paramètres : | ||
| + | **'''Terrain''' : recherche des facteurs de risque de CAAG | ||
| + | **'''Circonstances''' : | ||
| + | ***Rupture thérapeutique | ||
| + | ***Absence d'anti-inflammatoire | ||
| + | ***Exposition massive à un allergène | ||
| + | ***Prise de médicament contre-indiqué | ||
| + | ***Négligence d'une dégradation de l'état respiratoire depuis plusieurs jours | ||
| + | **'''Présentation clinique''' (''vide supra'') dont DEP et SpO<sub>2</sub> +++ | ||
| + | === Traitement === | ||
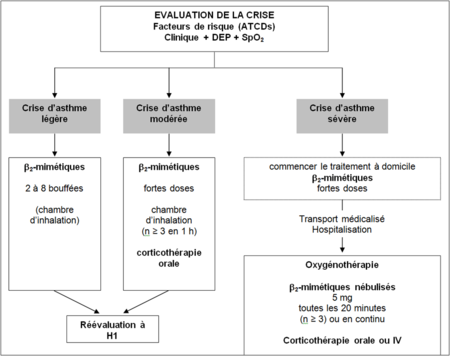
| + | [[Fichier:PECCriseAsthme.png|450px|vignette|droite]] | ||
| + | *En urgence | ||
| + | *'''β<sub>2</sub> à courte durée d'action''' : | ||
| + | **Aérosol +++ | ||
| + | **En spray ou inhalateur à poudre sèche : 2 à 8 bouffées répétées toutes les 20 minutes jusqu'à amélioration clinique | ||
| + | **En nébulisation : | ||
| + | ***6 à 8 L/min d'O<sub>2</sub> | ||
| + | ***+ 5 mg de terbutaline en 10 minutes répétés toutes les 20 minutes la 1<sup>ère</sup> heure | ||
| + | ***Suivis de 5 mg toutes les 3 h | ||
| + | ***Possibilité d'association d'un anticholinergique | ||
| + | **Voie injectable si inefficace : | ||
| + | ***A domicile : 1 amp terbutaline (0,5 mg) SC | ||
| + | ***En milieu médicalisé : salbutamol IVSE débuté à 0,5 mg/h | ||
| + | *'''Oxygénothérapie''' : 6-8 L/min avec surveillance SpO<sub>2</sub> | ||
| + | *'''Corticoïdes''' : | ||
| + | **Délai d'action +++ → objectif = prévention des rechutes | ||
| + | **Prednisone 1 mg/kg/j (2 mg/kg/j chez l'enfant) en 1 prise ''per os'' | ||
| + | **Pendant 5 à 7 jours | ||
| + | *Autres : | ||
| + | **ATB si contexte clinique évocateur | ||
| + | **Adrénaline si choc anaphylactique | ||
| + | **Sulfate de Mg si crise grave, IV sur 20 minutes | ||
| + | === Réévaluation === | ||
| + | *Forme sévère : hospitalisation d'emblée | ||
| + | *Réévaluation de l'efficacité du traitement de 1<sup>ère</sup> ligne → maintien à domicile ? | ||
| + | *Paramètres cliniques : | ||
| + | **Mise en jeu des muscles respiratoires accessoires | ||
| + | **F<sub>R</sub>, F<sub>C</sub> | ||
| + | **Auscultation | ||
| + | **DEP, SpO<sub>2</sub> | ||
| + | *En cas d'hospitalisation : '''transport médicalisé''' | ||
| + | |||
| + | == Education thérapeutique == | ||
| + | *Efficacité sur : | ||
| + | **Hospitalisations | ||
| + | **Recours aux soins d'urgence | ||
| + | **Consultations non-programmées | ||
| + | *Démarche éducative : | ||
| + | **Diagnostic éducatif | ||
| + | **Contrat éducatif | ||
| + | **Mise en place d'activités éducatives structurées | ||
| + | **Evaluation des compétences acquises | ||
| + | *Contenu d'un programme éducatif (adulte) : | ||
| + | **Capacité à l'auto-évaluation de l'asthme | ||
| + | **Compréhension de la maladie | ||
| + | **Expression des représentations et du vécu de la maladie | ||
| + | **Connaissance des signes annonciateurs de crise | ||
| + | **Capacité à mesurer le DEP | ||
| + | **Connaissance du traitement : mode d'action, différence traitement de fond/de crise, maîtrise des techniques d'inhalation, interprétation du DEP | ||
| + | **Contrôle de l'environnement | ||
| + | |||
| + | = Particularités chez l'enfant = | ||
| + | == Diagnostiques == | ||
| + | *'''Asthme de l'enfant de moins de 36 mois''' : | ||
| + | **Tout enfant < 3 ans avant au moins 3 épisodes dyspnéiques sibilants | ||
| + | **Facteurs de pérennisation : | ||
| + | ***Atopie familiale | ||
| + | ***Tabagisme maternel pendant la grossesse, tabagisme passif | ||
| + | ***Sexe masculin | ||
| + | ***Exposition allergénique précoce | ||
| + | ***Conditions socio-économiques défavorables | ||
| + | ***Infections virales à répétition | ||
| + | *Radiographie de thorax systématique | ||
| + | *Diagnostics différentiels : | ||
| + | **Obstruction des VA proximales : trachéomalacie, bronchomalacie, corps étranger, anomalie des arcs aortiques, kyste bronchogénique, sténose trachéale, tumeur, ADP, granulome | ||
| + | **Obstruction des VA distales : [[mucoviscidose]], dysplasie bronchopulmonaire, dyskinésie ciliaire, bronchiolite oblitérante (séquelle grave de virose) | ||
| + | **Pathologie d'aspiration : [[RGO]], fistule œso-trachéale, troubles de déglutition | ||
| + | **Cardiopathie congénitale : shunt gauche-droite, cardiomégalie | ||
| + | **Pneumonies à répétition sur immunodépression | ||
| + | *EFR : | ||
| + | **Jamais avant 3 ans | ||
| + | **Possibilité de mesure des résistances des VA entre 3 et 6 ans mais techniques lourdes | ||
| + | **Possibles après 6 ans | ||
| + | *Bilan allergologique recommandé si : | ||
| + | **Enfant asthmatique à partir de l'âge de 3 ans | ||
| + | **Enfant < 3 ans si : | ||
| + | ***Symptômes sévères/persistants malgré traitement de fond | ||
| + | ***Symptômes extrarespiratoires d'allure allergique | ||
| + | ***Contexte familial atopique marqué | ||
| + | == Thérapeutiques == | ||
| + | *'''Modalités d'inhalation''' : | ||
| + | **< 3 ans : chambre d'inhalation + masque facial | ||
| + | **3 - 6 ans : chambre d'inhalation seule | ||
| + | **> 6 ans : mêmes méthodes que l'adulte | ||
| + | *'''Bronchodilatateurs de longue durée d'action n'ont pas d'AMM avant 4 ans''' | ||
| + | *Importance des mesures associées : | ||
| + | **Arrêt du tabagisme passif | ||
| + | **'''[[Vaccination]] antigrippale''' | ||
| + | **Education thérapeutique | ||
| + | **PAI pour les exacerbations avec consignes écrites | ||
| + | **ALD si asthme sévère | ||
[[Category:Items]] | [[Category:Items]] | ||
| + | [[Category:Posologies]] | ||
[[Category:Pneumologie]] | [[Category:Pneumologie]] | ||
[[Category:Pédiatrie]] | [[Category:Pédiatrie]] | ||
[[Category:Deuxième partie : Maladies et grands syndromes]] | [[Category:Deuxième partie : Maladies et grands syndromes]] | ||
Version actuelle en date du 21 avril 2014 à 18:42
Sommaire
Objectifs
- Diagnostiquer un asthme de l’enfant et de l’adulte
- Identifier les situations d’urgence (P) et planifier leur prise en charge
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Physiopathologie
- Prévalence : 5% adultes
- Mortalité en diminution mais morbidité +++
- Définition par 3 éléments :
- Maladie inflammatoire chronique des voies aériennes (mastocytes, éosinophiles, LcT)
- Episodes récidivants d'essoufflement, oppression thoracique, toux, sifflements, chez des sujets prédisposés, particulièrement à l'effort ou la nuit
- Associés à une obstruction bronchique réversible
- Rôle +++ de prédisposition génétique, mais pas maladie monogénique
- Processus inflammatoires impliquent :
- Cellules résidentes normales de l'appareil respiratoire : PNEo (présence corrélée à la sévérité de l'asthme), LcT avec modulation Th2 prédominante
- Anomalies de la paroi bronchique : desquamation épithéliale avec mise à nu des terminaisons nerveuses, hyper-perméabilité des vaisseaux, hyper-contractilité du muscle lisse bronchique, remodelage bronchique hypertrophique
- Structures nerveuses : système cholinergique, système adrénergique, système NANC (non-adrénergique non-cholinergique) avec libération de neuropeptides pro-inflammatoires
Diagnostic
Définitions
- Crise d'asthme : accès paroxystique de symptômes de durée < 24h
- Exacerbation : enchaînement de crises subintrantes sur quelques jours ; grave si nécessité de corticothérapie orale ou chute DEP > 30%
- Asthme aigu grave :
- Pronostic vital menacé
- Etat de mal asthmatique d'installation progressive (heures-jours)
- Ou crise d'asthme brutale d'emblée sévère, bronchospasme +++, rare mais cause de décès
Diagnostic en situation aiguë
- Bradypnée expiratoire avec sibilance
- Réponse totale ou partielle aux bronchodilatateurs
- Critères diagnostiques d'asthme aigu grave :
- Dyspnée : au repos, penché en avant
- Parle avec des mots
- Agitation
- FR > 24
- Mise en jeu des muscles respiratoires accessoires
- Sibilants importants
- FC > 120 bpm
- DEP < 50% de la valeur prédite
- PaO2/PaCO2 : < 60/> 45 mmHg
- SpO2 < 90%
- Facteurs de risque d'asthme aigu grave :
- Conditions socio-économiques défavorisées
- Comorbidités, surtout psychiatriques
- Adolescent, sujet âgé
- ATCD d'hospitalisation en réanimation pour crise d'asthme
- VEMS < 40%
- Réversibilité > 50%
- Recours médical fréquent
- Patients mauvais percepteurs de l'obstruction bronchique
- Tabagisme
- Mauvaise observance, déni
- ≥ 3 médicaments pour l'asthme
- Arrêt d'une corticothérapie dans les 3 mois
- Intolérance à l'aspirine
Diagnostic en dehors de l'urgence
Clinique
- ATCD familiaux
- ATCD personnels d'atopie : rhinite allergique, dermatite atopique
- Symptômes : oppression thoracique, sifflements expiratoires transitoires, gêne nocturne avec réveil, dyspnée, toux, histoire de "bronchite à répétition"
- Prédominance nocturne
- Facteurs déclenchant : effort, rire, irritants, allergènes, infections virales ORL
- Mesure du DEP (débitmètre de pointe) :
- Evaluation de l'obstruction bronchique
- Amélioration après bronchodilatateur
- DEP variable +++ si asthme non-contrôlé
EFR
- Trouble ventilatoire obstructif : VEMS/CVF (Tiffeneau) < 0,7
- Réversibilité = augmentation du VEMS après bronchodilatateur :
- > 200 mL en différence absolue
- > 12% en différence relative
- Réversibilité complète : VEMS/CVF post > 0,7, VEMS > 80% théorique
- Hyperréactivité bronchique :
- Intérêt si absence de TVO mais suspicion clinique forte
- Inhalation de métacholine → chute VEMS > 15%
Imagerie thoracique
- Radiographie thoracique :
- Indispensable lors de la 1ère consultation → diagnostic différentiel +++
- Lors des exacerbations graves ou difficultés de contrôle → recherche de complication (PNO, PNP)
- Peu utile au suivi
- TDM thoracique inutile
Diagnostic différentiel
- Causes cardiovasculaires : insuffisance cardiaque gauche (pseudo-asthme cardiaque)
- Tumeur trachéobronchique
- Congénitales : mucoviscidose, dyskinésie ciliaire
- Fonctionnelles :
- BPCO
- Corps étranger
- Cause laryngée : dysfonction des cordes vocales
- Syndrome d'hyperventilation
- Asthmes hyperéosinophiliques :
- Aspergillose bronchopulmonaire allergique
- Vascularite de Churg et Strauss
- Arguments pour doute sur asthme :
- Histoire clinique atypique
- Asymétrie auscultatoire
- Courbe débit-volume en plateau
- Non-réversibilité même sous corticoïdes
- Manifestations extra-thoraciques
- Tabagisme
Diagnostic étiologique
- Recherche de facteurs d'aggravation
- Facteurs allergiques :
- Pneumallergènes +++ : acariens, pollens, phanères animales, blattes, moisissures
- Allergie alimentaire = risque de CAAG
- Enquête : interrogatoire orienté, tests cutanés d'hypersensibilité immédiate (bilan initial + en cas de changement de profil évolutif)
- Mesures spécifiques : éviction +++, rarement désensibilisation
- Atteinte des voies aériennes supérieures :
- Rhinite/rhinosinusite chronique
- Polypose naso-sinusienne, rechercher intolérance à l'aspirine (syndrome de Widal)
- Exposition aux irritants :
- Tabagisme passif ou actif
- Pollution atmosphérique
- Environnement professionnel : boulangers, coiffeurs, métiers de santé, peintres, travailleurs du bois, métiers d'entretien
- Médicaments :
- β-bloquants contre-indiqués
- Aspirine et AINS
- Infections respiratoires :
- Virales, ORL +++
- Vaccination anti-grippale annuelle systématique
- Facteurs hormonaux : amélioration à la puberté, parfois aggravations menstruelles
- Facteurs psychologiques : anxiété, dépression, stresses émotionnels aigus
- RGO à rechercher si asthme non-contrôlé
- Obésité
Traitement
Principes thérapeutiques
- Objectifs :
- Faire disparaître les crises, réduire la symptomatologie
- Bonne tolérance du traitement
- Permettre une vie la plus normale possible
- Normaliser la fonction ventilatoire
Prise en charge des facteurs aggravants
- Eviction des irritants :
- Tabac
- Allergènes identifiés
- Rechercher et traiter une atteinte ORL associée (rhinite allergique +++)
- Rechercher et traiter un RGO
- Médicaments contre-indiqués :
- β-bloquants, même en collyres
- Aspirine et AINS si ATCD d'intolérance
- Eventuellement désensibilisation à un allergène identifié
Médicaments
Bronchodilatateurs
- β2-mimétiques :
- Les plus efficaces
- Courte durée d'action à la demande : voie inhalée +++ (aérosol, nébulisation...), voie IV en urgence si échec nébulisation
- Longue durée d'action :
- Salmétérol, formotérol
- Traitement de fond associé au traitement anti-inflammatoire
- Effets secondaires (rares en forme inhalée) : tremblements, tachycardie, palpitations
- Anticholinergiques :
- Action complémentaire des agonistes β2
- Bronchodilatation moins rapide et moins importante → adjuvants en cas de crise d'asthme aigu grave ++
- Théophylline :
- Action relaxante sur les muscles lisses
- Voie orale ou IV
- Effets indésirables et interactions médicamenteuses +++ → 2nde intention
Anti-inflammatoires bronchiques
- Corticostéroïdes inhalés :
- Béclométhasone (dose max : 2000 µg/j), budésonide (dose max : 1000 µg/j) ou fluticasone (dose max : 1600 µg/j)
- Traitement de fond de référence
- Associations fixes avec agonistes β2 +++ : Symbicort, Sérétide
- Effets secondaires systémiques rares sauf doses fortes proches maximales
- Effets secondaires locaux :
- Mycose bucco-pharyngée, dysphonie
- Prévention par chambre d'inhalation et rinçage de bouche après prise
- Corticostéroïdes systémiques :
- Cures courtes lors des exacerbations
- Rarement, traitement de fond pour les asthmes très sévères
- Voie orale, IM ou IV
- Prednisone, prednisolone
- Anti-leucotriènes (montélukast)
- Action anti-inflammatoire et bronchoconstrictrice
- Indications : asthme persistant léger à modéré, en complément des corticoïdes inhalés si insuffisants ; ou seuls si asthme d'effort
- Effets secondaires (rares) : douleurs abdominales, céphalées
Autres
- Anti-IgE :
- Omalizumab (Xolair)
- ACMC IgG1 anti-IgE humaines
- Indication : prescription par spécialiste, asthmes allergiques non-contrôlés malgré traitement de fond élevé bien conduit
- Anti-histaminiques H1 : efficaces sur une rhinite allergique associée mais pas sur l'asthme
Education
- Importance de l'éducation pour l'utilisation des dispositifs d'inhalation
- Mauvaise utilisation = 1ère cause de mauvais contrôle
- Signes de décompensation devant faire consulter
Traitement de fond
Evaluation du contrôle de l'asthme
- Appréciation de l'équilibre sur une période courte (1 semaine - 3 mois)
| Critères | Contrôle total | Contrôle partiel | Non-contrôlé |
|---|---|---|---|
| Symptômes diurnes | ≤ 2 / sem | > 2 / sem | 3 critères ou plus du contrôle partiel |
| Limitation des activités | Non | Oui | |
| Symptômes nocturnes | Aucun | Présents | |
| Utilisation de β2 CDA | ≤ 2 / sem | > 2 / sem | |
| VEMS ou DEP | Normale : > 80% | Meilleure valeur < 80% | |
| Exacerbations | Aucune | ≥ 1 /an | 1 exacerbation dans la semaine |
Paliers thérapeutiques
- Palier 1 : β2CA seuls à la demande
- Palier 2 :
- β2CA à la demande
- CSI faible dose
- Palier 3 :
- β2CA à la demande
- Traitement de fond :
- CSI faible dose + β2LA
- CSI moyenne/forte dose
- CSI faible dose + anti-leucotriènes ou théophylline
- Palier 4 :
- β2CA à la demande
- CSI moyenne/forte dose + β2LA
- Anti-leucotriène ou théophylline
- Palier 5 :
- β2CA à la demande
- Corticothérapie systémique
- ± Anti-IgE
Changements de palier et suivi au long cours
- En général, lors de la découverte d'un asthme → palier 2 ou 3
- Réévaluation à 3 mois (1 mois si corticothérapie systémique) → évaluation du contrôle et adaptation du palier
- Fréquence de surveillance d'un asthme contrôlé adapté ensuite à la sévérité (= palier auquel le patient est contrôlé)
- EFR annuelles
- Education thérapeutique régulière
Traitement de la crise d'asthme
Evaluation
- 3 paramètres :
- Terrain : recherche des facteurs de risque de CAAG
- Circonstances :
- Rupture thérapeutique
- Absence d'anti-inflammatoire
- Exposition massive à un allergène
- Prise de médicament contre-indiqué
- Négligence d'une dégradation de l'état respiratoire depuis plusieurs jours
- Présentation clinique (vide supra) dont DEP et SpO2 +++
Traitement
- En urgence
- β2 à courte durée d'action :
- Aérosol +++
- En spray ou inhalateur à poudre sèche : 2 à 8 bouffées répétées toutes les 20 minutes jusqu'à amélioration clinique
- En nébulisation :
- 6 à 8 L/min d'O2
- + 5 mg de terbutaline en 10 minutes répétés toutes les 20 minutes la 1ère heure
- Suivis de 5 mg toutes les 3 h
- Possibilité d'association d'un anticholinergique
- Voie injectable si inefficace :
- A domicile : 1 amp terbutaline (0,5 mg) SC
- En milieu médicalisé : salbutamol IVSE débuté à 0,5 mg/h
- Oxygénothérapie : 6-8 L/min avec surveillance SpO2
- Corticoïdes :
- Délai d'action +++ → objectif = prévention des rechutes
- Prednisone 1 mg/kg/j (2 mg/kg/j chez l'enfant) en 1 prise per os
- Pendant 5 à 7 jours
- Autres :
- ATB si contexte clinique évocateur
- Adrénaline si choc anaphylactique
- Sulfate de Mg si crise grave, IV sur 20 minutes
Réévaluation
- Forme sévère : hospitalisation d'emblée
- Réévaluation de l'efficacité du traitement de 1ère ligne → maintien à domicile ?
- Paramètres cliniques :
- Mise en jeu des muscles respiratoires accessoires
- FR, FC
- Auscultation
- DEP, SpO2
- En cas d'hospitalisation : transport médicalisé
Education thérapeutique
- Efficacité sur :
- Hospitalisations
- Recours aux soins d'urgence
- Consultations non-programmées
- Démarche éducative :
- Diagnostic éducatif
- Contrat éducatif
- Mise en place d'activités éducatives structurées
- Evaluation des compétences acquises
- Contenu d'un programme éducatif (adulte) :
- Capacité à l'auto-évaluation de l'asthme
- Compréhension de la maladie
- Expression des représentations et du vécu de la maladie
- Connaissance des signes annonciateurs de crise
- Capacité à mesurer le DEP
- Connaissance du traitement : mode d'action, différence traitement de fond/de crise, maîtrise des techniques d'inhalation, interprétation du DEP
- Contrôle de l'environnement
Particularités chez l'enfant
Diagnostiques
- Asthme de l'enfant de moins de 36 mois :
- Tout enfant < 3 ans avant au moins 3 épisodes dyspnéiques sibilants
- Facteurs de pérennisation :
- Atopie familiale
- Tabagisme maternel pendant la grossesse, tabagisme passif
- Sexe masculin
- Exposition allergénique précoce
- Conditions socio-économiques défavorables
- Infections virales à répétition
- Radiographie de thorax systématique
- Diagnostics différentiels :
- Obstruction des VA proximales : trachéomalacie, bronchomalacie, corps étranger, anomalie des arcs aortiques, kyste bronchogénique, sténose trachéale, tumeur, ADP, granulome
- Obstruction des VA distales : mucoviscidose, dysplasie bronchopulmonaire, dyskinésie ciliaire, bronchiolite oblitérante (séquelle grave de virose)
- Pathologie d'aspiration : RGO, fistule œso-trachéale, troubles de déglutition
- Cardiopathie congénitale : shunt gauche-droite, cardiomégalie
- Pneumonies à répétition sur immunodépression
- EFR :
- Jamais avant 3 ans
- Possibilité de mesure des résistances des VA entre 3 et 6 ans mais techniques lourdes
- Possibles après 6 ans
- Bilan allergologique recommandé si :
- Enfant asthmatique à partir de l'âge de 3 ans
- Enfant < 3 ans si :
- Symptômes sévères/persistants malgré traitement de fond
- Symptômes extrarespiratoires d'allure allergique
- Contexte familial atopique marqué
Thérapeutiques
- Modalités d'inhalation :
- < 3 ans : chambre d'inhalation + masque facial
- 3 - 6 ans : chambre d'inhalation seule
- > 6 ans : mêmes méthodes que l'adulte
- Bronchodilatateurs de longue durée d'action n'ont pas d'AMM avant 4 ans
- Importance des mesures associées :
- Arrêt du tabagisme passif
- Vaccination antigrippale
- Education thérapeutique
- PAI pour les exacerbations avec consignes écrites
- ALD si asthme sévère