219 : Troubles de l’équilibre acido-basique et désordres hydro-électrolytiques : Différence entre versions
(→Objectifs) |
|||
| (17 révisions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 7 : | Ligne 7 : | ||
**Une dysnatrémie | **Une dysnatrémie | ||
**Une dyscalcémie | **Une dyscalcémie | ||
| + | ''Remarque : les dyscalcémies sont traitées dans l'[[Hypercalcémie|item 319]]. | ||
= Troubles de l'hydratation = | = Troubles de l'hydratation = | ||
| Ligne 77 : | Ligne 78 : | ||
**Par voie IV : SSI (9 g/L de NaCl), éventuellement bicarbonate de sodium isotonique si acidose associée | **Par voie IV : SSI (9 g/L de NaCl), éventuellement bicarbonate de sodium isotonique si acidose associée | ||
*Vitesse d'administration variable : en général correction de 50% du déficit dans les 6 premières heures ; à adapter à la fonction myocardique et à la surveillance hémodynamique et pulmonaire | *Vitesse d'administration variable : en général correction de 50% du déficit dans les 6 premières heures ; à adapter à la fonction myocardique et à la surveillance hémodynamique et pulmonaire | ||
| − | + | $$ Deficit \; extracellulaire \; en \; litres \; = \; 20 \% \; × \; Poids \; actuel \; × \; \frac{ Hematocrite \; actuel \; - \; 45 \% }{ 45 \% } $$ | |
==== Etiologique ==== | ==== Etiologique ==== | ||
*Indispensable, associé au traitement symptomatique | *Indispensable, associé au traitement symptomatique | ||
| Ligne 84 : | Ligne 85 : | ||
*Utilisation prudente des diurétiques (personnes âgées ++) | *Utilisation prudente des diurétiques (personnes âgées ++) | ||
*Régime normosodé en cas de néphropathie interstitielle, d'insuffisance surrénale chronique substituée ; en l'absence d'insuffisance cardiaque | *Régime normosodé en cas de néphropathie interstitielle, d'insuffisance surrénale chronique substituée ; en l'absence d'insuffisance cardiaque | ||
| + | == Hyperhydratation extracellulaire == | ||
| + | *Œdèmes généralisés +++ | ||
| + | *Bilan sodé positif | ||
| + | *2 mécanismes : | ||
| + | **'''Diminution de la pression oncotique intracapillaire''' : | ||
| + | ***Hypoprotidémie sévère soit par défaut de synthèse (insuffisance hépatocellulaire), d'apport (cachexie), soit par fuite (digestive ou rénale) | ||
| + | ***→ Passage d'eau et de sodium dans la secteur interstitiel | ||
| + | ***→ Hypovolémie efficace → réabsorption rénale de sodium | ||
| + | **'''Augmentation de la pression hydrostatique intracapillaire''' : | ||
| + | ***Hypervolémie et augmentation du secteur interstitiel | ||
| + | ***Insuffisance cardiaque ou rétention de sel d'origine primitivement rénale | ||
| + | *Association des 2 mécanismes possibles | ||
| + | === Diagnostic === | ||
| + | *Essentiellement '''clinique''' | ||
| + | *'''Œdèmes périphériques généralisés''' : | ||
| + | **Œdèmes blancs mous indolores prenant le godet | ||
| + | **Epanchements des séreuses : péricardique, pleural, ascite | ||
| + | **Secteur interstitiel pulmonaire : '''œdème aigu du poumon''' | ||
| + | *'''Surcharge du secteur vasculaire''' : HTA, OAP | ||
| + | *Prise de poids | ||
| + | *Biologiquement, hémodilution inconstante (anémie, hypoprotidémie) | ||
| + | *Diagnostic étiologique selon le contexte clinique | ||
| + | === Etiologie === | ||
| + | *Conséquences rénales : | ||
| + | **De l'insuffisance cardiaque | ||
| + | **De la cirrhose ascitique | ||
| + | **Du syndrome néphrotique | ||
| + | *Maladies primitives rénales : | ||
| + | **Glomérulonéphrites aiguës | ||
| + | **Insuffisance rénale aiguë ou chronique avec excès d'apport en sel | ||
| + | *Autres causes : | ||
| + | **Hypoprotidémie (dénutrition, entéropathie exsudative) | ||
| + | **Vasodilatation périphérique excessive (FAV, maladie de Paget, grossesse, traitement vasodilatateur) | ||
| + | === Traitement === | ||
| + | *Symptomatique : '''induire un bilan sodé négatif''' | ||
| + | **Régime désodé (< 2 g/24h) | ||
| + | **Réduction modérée des apports hydriques | ||
| + | **Repos au lit pour diminuer l'hyperaldostéronisme | ||
| + | **'''[[Diurétiques]] d'action rapide''' : | ||
| + | ***Diurétiques de l'anse, actifs sur la branche ascendante de la anse de Henlé (action en 2 minutes IV, 30 min ''per os''), actifs 4 à 6 heures | ||
| + | ***Diurétiques thiazidiques, actifs sur le tube contourné distal, moins puissants mais de durée d'action plus longue | ||
| + | ***Epargneurs de potassium : amiloride et anti-aldostérones, utilisés en association avec les autres si syndrome œdémateux résistant | ||
| + | == Déshydratation intracellulaire == | ||
| + | *Diminution du volume intracellulaire avec mouvement d'eau vers le secteur extracellulaire secondaire à une '''hyperosmolalité plasmatique''' | ||
| + | *Le plus souvent par '''bilan hydrique négatif''' | ||
| + | *Caractérisée par une '''hypernatrémie''' | ||
| + | *Osmolalité plasmatique : | ||
| + | ω<sub>pl</sub> = (Na<sup>+</sup> × 2) + Glycémie (mmol/L) | ||
| + | |||
| + | N = 285 mOsm/L | ||
| + | *Equilibre de l'eau grâce : | ||
| + | **A la soif pour la régulation des entrées | ||
| + | **Au rein pour la régulation des sorties, sous l'influence de l''''ADH''' sécrétée par l'hypothalamus (→ incorporation d'aquaporines à la membrane des cellules du tube collecteur) | ||
| + | **Sécrétion d'ADH régulée finement par les variations d'osmolalité plasmatique et grossièrement par les variations de volume plasmatique | ||
| + | *DHIC ne survient que lorsque la '''soif est inopérante''' | ||
| + | === Diagnostic === | ||
| + | *Signes cliniques d'orientation : | ||
| + | **Troubles neurologiques aspécifiques corrélés au degré et à la rapidité d'installation de la DHIC : somnolence, asthénie, irritabilité, crise convulsive, coma, hémorragie méningée, TVC | ||
| + | **'''Soif''' | ||
| + | **Sécheresse des muqueuses (face interne des joues +++) | ||
| + | **Syndrome polyuro-polydipsique si origine rénale | ||
| + | **Perte de poids | ||
| + | *Signes biologiques : | ||
| + | **Osmolalité plasmatique élevée (> 300 mOsm/kg) | ||
| + | **Hypernatrémie (> 145 mEq/L) | ||
| + | === Etiologie === | ||
| + | *Principal élément d'orientation = '''natrémie''' | ||
| + | ==== DHIC avec hypernatrémie ==== | ||
| + | ===== Perte d'eau non-compensée ===== | ||
| + | *Réponse rénale normale : pas de polyurie, U/P osm > 1 | ||
| + | **Perte cutanée : coup de chaleur, brûlure | ||
| + | **Perte respiratoire : polypnée, hyperventilation prolongée, hyperthermie | ||
| + | *Origine rénale : | ||
| + | **Polyurie hypotonique | ||
| + | **Polyurie osmotique : diabète, mannitol | ||
| + | **'''Diabète insipide''' : | ||
| + | ***Diabète insipide central : | ||
| + | ****Traumatisme hypophysaire | ||
| + | ****Chirurgie des adénomes hypophysaires | ||
| + | ****Ischémique | ||
| + | ****Néoplasique : pinéalome, métastases, craniopharyngiome | ||
| + | ****Granulome hypophysaire : sarcoïdose, histiocytose | ||
| + | ****Infectieuse : encéphalite, méningite | ||
| + | ****Idiopathique | ||
| + | ***Diabète insipide néphrogénique : | ||
| + | ****Médicamenteux : lithium, déméclocycline, amphotéricine B | ||
| + | ****Insuffisance rénale | ||
| + | ****Néphropathie interstitielle : amylose, syndrome de Gougerot-Sjögren, néphrocalcinose | ||
| + | ****Syndrome de levée d'obstacle, diurétiques | ||
| + | ****Métabolique : hypercalcémie, hypokaliémie | ||
| + | ****Héréditaire : lié à l'X +++, autosomique récessif | ||
| + | *Origine digestive : diarrhée osmotique infectieuse, diarrhée induite par lactulose | ||
| + | ===== Apport massif de sodium ===== | ||
| + | *Utilisation de soluté bicarbonaté hypertonique après réanimation d'un arrêt cardio-circulatoire, notamment chez l'enfant | ||
| + | *Utilisation d'un bain de dyalise trop riche en sodium | ||
| + | ===== Déficit d'apport d'eau ===== | ||
| + | *Anomalie hypothalamique : hypodypsie primitive | ||
| + | *Pas d'accès libre à l'eau : nourrissons, vieillards, coma | ||
| + | ==== DHIC sans hypernatrémie ==== | ||
| + | *Présence d'un soluté osmotiquement actif responsable d'un '''trou osmotique''' : différence entre osmolalité mesurée et osmolalité calculée | ||
| + | *Ex : mannitol, éthylène glycol | ||
| + | === Démarche diagnostique === | ||
| + | ==== Devant une hypernatrémie ==== | ||
| + | [[File:DiagrammeHypernatremie.gif]] | ||
| + | ==== Devant un syndrome polyuro-polydipsique ==== | ||
| + | *Epreuves fines en milieu spécialisé : | ||
| + | **Test de restriction hydrique pendant 12h → Surveillance du poids, de la diurèse, de la natrémie et de l'osmolalité plasmatique et urinaire ; but = stimuler une réponse de l'ADH | ||
| + | **Injection de ddAVP (''Minirin'' = ADH exogène) si le test de restriction oriente vers un diabète insipide | ||
| + | *Résultat : | ||
| + | **Diabète insipide néphrogénique complet → ω<sub>u</sub> ne se modifie pas | ||
| + | **Diabète insipide néphrogénique partiel → ω<sub>u</sub> augmente un peu, mais n'est pas modifiée par la ddAVP | ||
| + | **Diabète insipide central → ω<sub>u</sub> n'augmente qu'après injection de ddAVP | ||
| + | |||
| + | === Traitement === | ||
| + | *Etiologique (arrêt d'un médicament, traitement d'un diabète sucré), préventif si pas d'accès à l'eau, et symptomatique | ||
| + | *Hypernatrémie aiguë symptomatique → abaissement de 1 mEq/L/h jusqu'à 145 mEq/L | ||
| + | *Hypernatrémie chronique → pas plus de 10 mEq/L/jour pour ne pas induire d’œdème cérébral | ||
| + | *Quantité d'eau à administrer : | ||
| + | $$ Deficit \; en \; eau \; = \; 60 \% \; × \; Poids \; actuel \; × \; \frac{ Natremie \; actuelle \; - \; 140 }{ 140 } $$ | ||
| + | *Mode d'administration : | ||
| + | **Eau pure par voie orale ou en SNG | ||
| + | **SG5% ou 2,5% IVL | ||
| + | **NaCl hypo-osmotique (0,45%) | ||
| + | *Indications : | ||
| + | **Déshydratation globale → NaCl 4,5 g/L | ||
| + | **DHIC pure → eau pure ''per os'' | ||
| + | **DHIC + HHEC → diurétique + eau pure ''per os'' ou soluté hypotonique IV | ||
| + | == Hyperhydratation intracellulaire == | ||
| + | *Transfert d'eau du secteur extracellulaire vers le secteur intracellulaire secondaire à une hypo-osmolalité plasmatique | ||
| + | *Traduction biologique = '''hyponatrémie''' (< 135 mEq/L) | ||
| + | === Diagnostic === | ||
| + | *Clinique : | ||
| + | **'''Troubles neurologiques''' aspécifiques, corrélés à la rapidité d'installation : nausées, vomissements, anorexie, céphalées, obnubilation, coma, crises convulsives | ||
| + | **Prise de poids modérée | ||
| + | **'''Dégoût de l'eau''' | ||
| + | *Biologiques : | ||
| + | **Hyponatrémie < 135 mEq/L | ||
| + | **'''Osmolalité plasmatique diminuée''' < 270 mOsm/kg | ||
| + | === Etiologie === | ||
| + | *1<sup>ère</sup> étape : '''Eliminer une pseudo-hyponatrémie''' | ||
| + | **Hyponatrémie mais osmolalité normale ou élevée | ||
| + | **Eliminer une hyperprotidémie ou une hyperlipidémie | ||
| + | **Hyperglycémie majeure ou intoxication au méthanol/à l'éthanol : hyponatrémie secondaire à l'hyperosmolalité plasmatique entraînant un mouvement d'eau vers le secteur extracellulaire mais '''DHIC''' | ||
| + | *2<sup>ème</sup> étape : '''Evaluer le compartiment extra-cellulaire''' : | ||
| + | **HHIC + DHEC = déficit en eau et en sel mais compensation avec de l'eau donc excès d'eau → mesurer la '''natriurèse''' | ||
| + | ***< 20 mEq/L = pertes extra-rénales : digestives, cutanées, ou 3<sup>ème</sup>secteur | ||
| + | ***> 20 mEq/L = pertes rénales : insuffisance surrénalienne ++ | ||
| + | **HHIC pure = excès d'eau pure → mesurer l'osmolalité urinaire | ||
| + | ***ω<sub>u</sub> < 100 mOsm/kg → '''potomanie''' | ||
| + | ***ω<sub>u</sub> > 100 mOsm/kg → '''sécrétion inappropriée d'ADH''' (''vide infra'') | ||
| + | **Hyperhydratation globale : insuffisance cardiaque, syndrome néphrotique, insuffisance hépatocellulaire, insuffisance rénale avancée | ||
| + | ==== Causes de SIADH ==== | ||
| + | *Sécrétion hypothalamique : | ||
| + | **Affections du SNC : infectieuses (méningo-encéphalite, méningite), [[AVC]] ischémique ou hémorragique, [[SEP]], PRN, traumatisme crânien | ||
| + | **Affections pulmonaires : infectieuses (bactériennes ou virales), insuffisance respiratoire aiguë, tuberculose, cancer, asthme, ventilation assistée avec PEP | ||
| + | **Période post-opératoire | ||
| + | **Syndrome nauséeux important | ||
| + | **'''Médicaments''' : carbamazépine, psychotropes (ex : halopéridol, phénothiazines, IRS, ATD tricycliques, IMAO, drogues), médicaments émétisants (cyclophosphamide, vincristine, vinblastine) | ||
| + | *Sécrétion tumorale ectopique : '''carcinomes bronchiques''', cancers prostatiques/gastriques, lymphomes... | ||
| + | *Endocrinopathies : '''hypothyroïdie''', '''insuffisance cortico-surrénalienne''', adénome à prolactine | ||
| + | *Potentialisation de l'ADH par des médicaments : sulfamides hypoglycémiants, théophylline, clofibrate | ||
| + | *Apport exogène : ddAVP, ocytocine | ||
| + | === Traitement === | ||
| + | *Symptomatique et étiologique | ||
| + | $$ Exces \; en \; eau \; = \; 60 \% \; × \; Poids \; actuel \; × \; \frac{ Natremie \; actuelle \; - \; 140 }{ 140 } $$ | ||
| + | ==== Hyponatrémie asymptomatique ==== | ||
| + | *'''Restriction hydrique''' (500 - 700 cc/j) pour corriger progressivement | ||
| + | *Quantité de sodium selon l'hydratation extra-cellulaire | ||
| + | *Possible à compléter par un inhibiteur pharmacologique de l'ADH : Déméclocycline | ||
| + | ==== Hyponatrémie symptomatique ==== | ||
| + | *Correction prudente car risque de '''myélinolyse centro-pontine''' (risque augmenté si contexte d'hypoxie, de malnutrition ou d'éthylisme) | ||
| + | *Perfusion de '''sérum salé hypertonique''' (10%) | ||
| + | *Ne pas corriger la natrémie de plus de 2 mEq/L/h dans les 4 premières heures et 10 mEq/L dans les 24 premières heures | ||
| + | *Secondairement, traitement d'une hyponatrémie asymptomatique | ||
| + | |||
| + | = Anomalies du potassium = | ||
| + | *Ion principalement '''intracellulaire''' | ||
| + | *N = [3,5 ; 5] mEq/L | ||
| + | *Transferts régulés par : équilibre acido-basique, insuline, catécholamines, aldostérone | ||
| + | == Hyperkaliémie == | ||
| + | === Diagnostic === | ||
| + | *[K<sup>+</sup>] > 5 mEq/L | ||
| + | *Si constitution brutale → '''engage le pronostic vital''' → urgence | ||
| + | *Eliminer une fausse hyperkaliémie : | ||
| + | **Hémolyse si prélèvement long avec garrot serré | ||
| + | **Centrifugation tardive du tube | ||
| + | **Hyperleucocytose majeure ou thrombocytémie | ||
| + | *'''Signes cardiaques''' : | ||
| + | **'''Réalisation systématique d'un ECG en cas de suspicion d'hyperkaliémie''' | ||
| + | **Troubles de la repolarisation : ondes T amples, pointues et symétriques | ||
| + | **Anomalies de la conduction auriculaire : diminution puis disparition de l'onde P, allongement du PR | ||
| + | **Anomalies de la conduction intraventriculaire : élargissement des QRS | ||
| + | **A l'extrême : tachycardie ventriculaire, fibrillation ventriculaire | ||
| + | {{Memo|titre=Signes ECG d'hyperkaliémie|contenu=La '''T'''ête '''pointue''' de mon '''grand-père''' '''élargit''' le '''curé'''}} | ||
| + | *Signes neurologiques (aspécifiques) : | ||
| + | **Paresthésies des extrémités et péri-buccales | ||
| + | **Faiblesse musculaire | ||
| + | **A l'extrême, paralysie | ||
| + | |||
| + | === Etiologie === | ||
| + | ==== Excès d'apport ==== | ||
| + | *Rare sauf en cas d'insuffisance rénale | ||
| + | *Risque augmenté en cas d'administration rapide, et chez l'enfant | ||
| + | ==== Transfert ==== | ||
| + | *Du compartiment intracellulaire au compartiment extracellulaire | ||
| + | *'''Acidose métabolique''' : élévation de la kaliémie de 0,5 mEq/L par diminution de 0,1 du pH artériel | ||
| + | *'''Catabolisme cellulaire accru''' : rhabdomyolyse, écrasement musculaire, brûlure étendue, hémolyse massive, lyse tumorale (spontanée/chimiothérapie), syndrome de revascularisation post-opératoire, hémorragie digestive sévère, hypothermie | ||
| + | *'''Exercice physique intense''' | ||
| + | *'''Causes médicamenteuses et toxiques''' : | ||
| + | **β-bloquants non-sélectifs : facteur favorisant mais pas cause (en cas d'insuffisance rénale ++) | ||
| + | **Intoxication aux digitaliques | ||
| + | **Agonistes α-adrénergiques | ||
| + | **Succinylcholine (anesthésie) | ||
| + | **Monohydrochloride d'arginine | ||
| + | **Intoxication aux fluorures ou aux ions cyanures | ||
| + | ==== Réduction de l'excrétion rénale ==== | ||
| + | *'''Insuffisance rénale''' : | ||
| + | **Aiguë → hyperkaliémie rapide mettant en jeu le pronostic vital, surtout si anurie | ||
| + | **Chronique → en général homéostasie tenue jusqu'à un stade avancé → si n'est pas à un stade pré-terminale, rechercher une autre cause | ||
| + | *'''Déficit minéralocorticoïde''' : | ||
| + | **Insuffisance surrénalienne (Addison, déficits enzymatiques) | ||
| + | **Syndrome hyporéninisme-hypoaldostéronisme : hyperkaliémie + acidose métabolique hyperchlorémique. Néphropathie diabétique, néphropathies interstitielles, HIV... | ||
| + | **'''Causes iatrogènes''' (les plus fréquentes) : AINS, ciclosporine, tacrolimus, héparines, '''IEC et ARAII''' surtout si hypovolémie efficace (insuffisance cardiaque, DHEC) | ||
| + | **Résistance à l'aldostérone : médicaments +++ (diurétiques épargneurs de potassium +++, anti-aldostérones +++, triméthoprime, pentamidine) | ||
| + | === Traitement === | ||
| + | *Dépend de la vitesse d'installation, du niveau de l'hyperkaliémie, du retentissement ECG, de l'état clinique | ||
| + | *> 7 mEq/L ou troubles de la conduction intraventriculaire = '''hyperkaliémie menaçante''' → '''traitement en extrême urgence''' | ||
| + | ==== Moyens ==== | ||
| + | *'''Antagonistes membranaires directs''' : | ||
| + | **Gluconate de calcium à 10%, 10 mL IV sur 3 minutes, renouvelée à 5 minutes si inefficace | ||
| + | **But = améliorer les anomalies de conduction cardiaque (actif en 3 minutes) | ||
| + | **Contre-indiqués si traitement par digitaliques | ||
| + | *'''Transfert vers le compartiment intracellulaire''' : | ||
| + | **Insuline + sérum glucosé, diminue la kaliémie de 0,5 à 1 mEq/L/h | ||
| + | **Agonistes β-adrénergiques : salbutamol +++, effet additif avec l'insuline, à éviter chez le coronarien | ||
| + | **Alcalinisation plasmatique : chez les sujets en acidose métabolique seulement, par bicarbonate isotonique IV (1,4%), action en 30 minutes mais risque de surcharge hydro-sodée et de toxicité veineuse | ||
| + | *'''Elimination de la surcharge potassique''' : | ||
| + | **Diurétiques de l'anse : action en 1 à 4 heures, nécessite un DFG suffisant | ||
| + | **Résines échangeuses d'ions : ''Kayexalate'' | ||
| + | ***''Per os'' = action lente, agit en quelques heures | ||
| + | ***En lavement, agit en 1h | ||
| + | ***↓ 0,5 à 1 mEq/L/h de la kaliémie | ||
| + | **Epuration extra-rénale par hémodialyse : le plus rapide et le plus efficace, '''impérative si insuffisance rénale anurique ou hyperkaliémie menaçante à l'ECG''' | ||
| + | ==== Principes ==== | ||
| + | *'''Arrêter tout médicament hyperkaliémiant''' | ||
| + | *Hyperkaliémie menaçante : | ||
| + | **Urgence absolue | ||
| + | **Gluconate de Ca IV hors intoxication aux digitaliques | ||
| + | **SG10% + insuline IV ± salbutamol | ||
| + | **Soluté bicarbonaté si acidose métabolique associée | ||
| + | **Si OAP → furosémide fortes doses + ''Kayexalate'' en lavement en attente d'une EER ; soluté bicarbonaté '''contre-indiqué''' | ||
| + | *Hyperkaliémie modérée sans retentissement : | ||
| + | **'''Diminution des apports potassiques''' | ||
| + | **Résines échangeuses d'ions ''per os'' | ||
| + | **Apports de bicarbonate si acidose | ||
| + | *Intoxication par digitaliques → antidote = anticorps spécifiques (''Digidote'') | ||
| + | *Hyperkaliémie avec hypoaldostéronisme (insuffisance surrénalienne) → fludrocortisone | ||
| + | == Hypokaliémie == | ||
| + | === Diagnostic === | ||
| + | *[K<sup>+</sup>] < 3,5 mEq/L | ||
| + | *Fausses hypokaliémies : malades leucémiques très hyperleucocytaires | ||
| + | *'''Signes cardiaques''' : | ||
| + | **Allongement du PR | ||
| + | **Aplatissement puis inversion des ondes T | ||
| + | **Augmentation de l'onde U physiologique | ||
| + | **Sous-décalage du ST | ||
| + | **A l'extrême : élargissement des QRS puis TdRSV ou TdRV avec risque de torsades de pointe et FV | ||
| + | {{Memo|titre=Signes ECG d'hypokaliémie|contenu=T'aplatis Hugh Grant sous cette tornade :<br/>T aplaties/U/sous-décalage ST/torsade de pointes}} | ||
| + | *'''Signes musculaires''' : crampes, myalgies, faiblesse musculaire, paralysie ; parfois rhabdomyolyse | ||
| + | *Signes digestifs : constipation, iléus paralytique, retard à la reprise du transit post-opératoire | ||
| + | *Signes rénaux : hypokaliémie sévère prolongée peut entraîner une '''néphropathie hypokaliémique''' : résistance tubulaire à l'ADH (syndrome polyuro-polydipsique), alcalose métabolique, néphropathie interstitielle chronique | ||
| + | |||
| + | === Etiologie === | ||
| + | ==== Carence d'apports ==== | ||
| + | *Exceptionnellement responsable mais peut faciliter | ||
| + | *Anorexie mentale → rechercher vomissements, prise de laxatifs ou de diurétiques | ||
| + | *Nutrition artificielle exclusive sans apport de potassium maintenu | ||
| + | ==== Transfert excessif ==== | ||
| + | *De l'EC vers l'IC | ||
| + | *Alcalose métabolique ou respiratoire : -0,5 mEq/L par élévation de 0,1 du pH | ||
| + | *Hyperinsulinisme aigu : administration d'insuline en cas d'acido-cétose ou hyperinsulinisme réactionnel après perfusion de sérum glucosé | ||
| + | *Agonistes β-adrénergiques : | ||
| + | **Endogènes : phéochromocytome, stress aigu intense | ||
| + | **Exogènes : salbutamol, dobutamine, intoxication à la théophylline | ||
| + | *Forte stimulation de l'hématopoïèse : administration d'acide folique/vitamine B12, anémie mégaloblastique, leucémie d'évolution rapide, traitement par G-CSF | ||
| + | *Paralysie périodique familiale : affection autosomique dominante, apparition brutale de paralysie des membres inférieurs, favorisée par les repas riches en glucose et l'exercice physique. Diagnostic différentiel = thyrotoxicose | ||
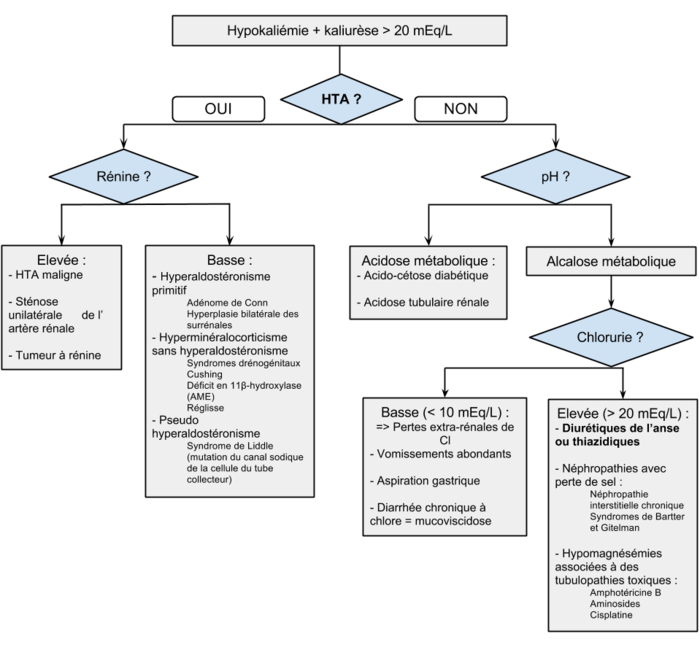
| + | ==== Augmentation des pertes ==== | ||
| + | *Orientation selon la kaliurèse | ||
| + | ===== Pertes extra-rénales ===== | ||
| + | *Kaliurèse < 20 mEq/L | ||
| + | *Causes '''digestives''' : | ||
| + | **Diarrhée aiguë : associée à une acidose métabolique par perte digestive de bicarbonates | ||
| + | **Diarrhée chronique : VIPomes, tumeurs villeuses, maladie des laxatifs | ||
| + | ===== Pertes rénales ===== | ||
| + | *Kaliurèse > 20 mEq/L | ||
| + | [[Fichier:ArbreDiagnostiqueHypokaliemie.png|700px|Arbre diagnostique]] | ||
| + | |||
| + | === Traitement === | ||
| + | *Etiologique +++ | ||
| + | *'''Apprécier le retentissement → ECG''' | ||
| + | ==== Hypokaliémie modérée asymptomatique ==== | ||
| + | *'''Supplémentation potassique orale''' : | ||
| + | **Aliments riches en potassium : fruits frais et secs, légumes, viandes, chocolat | ||
| + | **Prise de sels de potassium, en sirop ou en capsule (''Kaleorid'', ''Diffu-K'') | ||
| + | ==== Hypokaliémie sévère ==== | ||
| + | *Avec troubles cardiaques | ||
| + | *KCl IV : | ||
| + | **'''Débit ne doit pas dépasser 1,5 g/h''' | ||
| + | **Rétablir rapidement une kaliémie > 3 mEq/L | ||
| + | **Surveillance de la kaliémie, de l'ECG et de la veine perfusée (veinotoxicité) | ||
| + | |||
| + | = Troubles de l'équilibre acido-basique = | ||
| + | *Normes gaz du sang artériel : | ||
| + | **pH = 7,38 - 7,42 | ||
| + | **P(CO<sub>2</sub>) = 36 - 44 mmHg | ||
| + | **HCO<sub>3</sub><sup>-</sup> = 22 - 26 mEq/L | ||
| + | $$pH \; = \; pK_a \; + \; \log_{10} \left ( \frac{HCO_3^-}{0,03 \times pCO_2} \right )$$ | ||
| + | == Acidoses métaboliques == | ||
| + | *pH ↓ et HCO<sub>3</sub><sup>-</sup> ↓ avec diminution compensatoire de la P(CO<sub>2</sub>) | ||
| + | === Démarche diagnostique === | ||
| + | *Evoquée devant un contexte évocateur : insuffisance rénale, diarrhée sévère... | ||
| + | *Ou des anomalies biologiques (''vide supra'') | ||
| + | *Manifestations cliniques : | ||
| + | **Acidose aiguë sévère → '''hyperventilation''', détresse respiratoire, bas débit cardiaque, coma | ||
| + | **Acidose chronique → lithiase et néphrocalcinose, amyotrophie, retard de croissance, ostéomalacie, fractures pathologiques | ||
| + | #Rechercher un désordre complexe par calcul de la réponse attendue : $$\Delta pCO_2 \; (mmHg) = \Delta [HCO_3^-] \times 1,2$$ | ||
| + | #'''Déterminer le trou anionique''' : $$ TA = [Na^+] \; - \; [Cl^- + HCO_3^-] = 12 \pm 4 \; mmol/L $$ | ||
| + | ==== Acidose métabolique à trou anionique normal ==== | ||
| + | *= '''Acidose hyperchlorémique''' | ||
| + | *'''Perte de bicarbonates''' dont l'origine est calculée par le trou anionique urinaire | ||
| + | *Excrétion rénale d'acide diminuée : TA<sub>U</sub> > 0 → acidoses tubulaires distales (hypoaldostéronisme +++) | ||
| + | *Pertes de bicarbonates : TA<sub>U</sub> < 0 → digestive (diarrhée) ou rénale (acidose tubulaire proximale) | ||
| + | ==== Acidose métabolique à trou anionique augmenté ==== | ||
| + | *= due à la présence d''''anions indosés''' | ||
| + | *Causes : | ||
| + | **Acido-cétose : diabétique/alcool/jeûne prolongé | ||
| + | **Insuffisance rénale (défaut d'élimination d'acides : sulfates, phosphates) | ||
| + | **Intoxication aux salicyles (aspirine) | ||
| + | **Intoxication au méthanol | ||
| + | **Intoxication à l'éthylène glycol (antigel) | ||
| + | **Acidose lactique : hypoxie tissulaire (choc), '''biguanides''', insuffisance hépatocellulaire | ||
| + | {{Memo|titre=Causes d'acidose métabolique avec TA augmenté|contenu=KUSMAL : Ketosis, Urea, Salicylates, Methanol, Antigel, Lactate}} | ||
| + | === Traitement === | ||
| + | *Acidose métabolique aiguë : | ||
| + | **'''Urgence vitale si pH < 7,10 ou [HCO<sub>3</sub><sup>-</sup>] < 8 mEq/L (risque de troubles du rythme et de coma) | ||
| + | **Traitement étiologique +++ | ||
| + | **Elimination du CO<sub>2</sub> : correction d'un bas débit, ventilation artificielle | ||
| + | **'''Alcalinisation''' : | ||
| + | ***Discutée dans les acidoses lactiques, les acidocétoses (insuline + réhydratation) | ||
| + | ***'''Indispensable''' dans les acidoses hyperchlorémiques ou certaines intoxications → bicarbonate de sodium IV pour remonter rapidement au-dessus de 7,20 ou 10 mEq/L | ||
| + | ***Epuration extra-rénale si insuffisance rénale organique associée | ||
| + | *Acidose chronique d'origine rénale : | ||
| + | **But = prévenir la fonte musculaire, la lithiase rénale, la néphrocalcinose, la déminéralisation osseuse | ||
| + | **Acidose tubulaire proximale (syndrome de Fanconi +++) → bicarbonate de potassium (car hypokaliémie aggravée par l'apport de sels alcalins) | ||
| + | **Acidose tubulaire distale de type 1 (kaliémie basse) → bicarbonate de sodium (hypokaliémie corrigée par l'apport alcalin) | ||
| + | **Acidose tubulaire distale de type 4 (hypoaldostéronisme, hyperkaliémie) → résines échangeuses d'ions (''Kayexalate''), furosémide, fludrocortisone si insuffisance surrénale | ||
| + | **Insuffisance rénale → apport de bicarbonate de sodium pour [HCO<sub>3</sub><sup>-</sup>] > 25 mEq/L | ||
| + | == Alcaloses métaboliques == | ||
| + | *pH ↑ et HCO<sub>3</sub><sup>-</sup> ↑ avec augmentation compensatoire de la P(CO<sub>2</sub>) | ||
| + | === Diagnostic === | ||
| + | *Contexte évocateur : prise de diurétique, abus de laxatif, vomissements | ||
| + | *Anomalies biochimiques : ↑ [HCO<sub>3</sub><sup>-</sup>], hypokaliémie, hypocalcémie, hypomagnésémie, hypophosphatémie | ||
| + | *Manifestations cliniques rares aspécifiques : crise de tétanie, faiblesse musculaire, hypoventilation, arythmie, crise comitiale, coma | ||
| + | *Rechercher un trouble complexe → calcul de la réponse attendue : $$ \Delta pCO_2 = 0,75 \times \Delta [HCO_3^-] $$ | ||
| + | === Etiologie === | ||
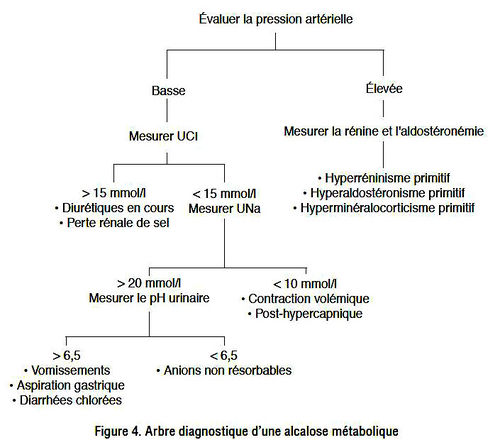
| + | [[Fichier:ArbreDiagnostiqueAlcaloseMetabolique.jpg|thumb|500px|Arbre diagnostique]] | ||
| + | ==== Alcalose par contraction volémique ==== | ||
| + | *D'origine extra-rénale : | ||
| + | **Pertes digestives hautes : vomissements, aspiration par SNG | ||
| + | **Adénome villeux du rectum, achlorhydrie congénitale | ||
| + | *Perte en sel rénales : | ||
| + | **'''Diurétiques''' | ||
| + | **Tubulopathies congénitales : Bartter, Gitelman | ||
| + | **Hypomagnésémie, hypocalcémie | ||
| + | **Elimination urinaire d'anions non-réabsorbables | ||
| + | ==== Alcalose avec expansion volémique ==== | ||
| + | *HTA et excès de minéralocorticoïdes | ||
| + | *'''Hyperaldostéronisme primaire''' : HTA, aldostérone élevée, rénine basse | ||
| + | **'''Adénome de Conn''' | ||
| + | **'''Hyperplasie bilatérale des surrénales''' | ||
| + | **Cancer des surrénales | ||
| + | *Aldostérone et rénine basses : | ||
| + | **Glycyrrhizine +++ (réglisse) | ||
| + | **Déficit en 17α- ou 11β-hydroxylase/tumeur sécrétant un précurseur | ||
| + | **Syndrome de Liddle (augmentation du TCD à l'aldostérone) | ||
| + | *'''Hyperaldostéronisme secondaire''' : HTA, aldostérone et rénine augmentées | ||
| + | **'''HTA rénovasculaire''' (sténose d'artère(s) rénale(s)) | ||
| + | **'''HTA maligne''' | ||
| + | ==== Alcalose post-hypercapnique ==== | ||
| + | *Hypercapnie chronique avec mise en route d'une ventilation assistée → pCO<sub>2</sub> s'abaisse plus rapidement que le rein ne s'adapte | ||
| + | ==== Excès d'apports alcalins ==== | ||
| + | *En cas d'administration rapide et massive de sels alcalins | ||
| + | *Risque augmenté en cas d'insuffisance rénale | ||
| + | === Traitement === | ||
| + | *Il est '''étiologique''' | ||
| + | **Correction d'une contraction volémique = expansion volémique par SSI | ||
| + | **Correction d'une carence en Mg<sup>++</sup> ou en K<sup>+</sup> | ||
| + | **Suppression d'une source de minéralocorticoïdes (surrénalectomie/traitement d'un Cushing) ou traitement symptomatique = spironolactone/amiloride | ||
| + | **Arrêt d'un diurétique ou d'une aspiration naso-gastrique | ||
| + | *pH > 7,60 engage le pronostic vital | ||
Version actuelle en date du 23 mars 2014 à 19:50
Sommaire
- 1 Objectifs
- 2 Troubles de l'hydratation
- 3 Anomalies du potassium
- 4 Troubles de l'équilibre acido-basique
Objectifs
- Prescrire et interpréter un examen des gaz du sang et un ionogramme sanguin en fonction d’une situation clinique donnée
- Savoir diagnostiquer et traiter :
- Une acidose métabolique
- Une acidose ventilatoire
- Une dyskaliémie
- Une dysnatrémie
- Une dyscalcémie
Remarque : les dyscalcémies sont traitées dans l'item 319.
Troubles de l'hydratation
- Eau = 60% du poids corporel, 40% en intracellulaire et 20% extracellulaire (15% interstitiel, 5% vasculaire)
- Osmolalité normale des différents compartiments : 285 mOsm/kg
- Mouvements d'eau régis par des gradients :
- D'osmolalité à travers les membranes cellulaires
- De pression hydrostatique et oncotique à travers la paroi capillaire
Déshydratation extra-cellulaire
- Diminution du volume du compartiment extracellulaire secondaire à un bilan sodé négatif
- Osmolalité et natrémie normales si DHEC pure
Diagnostic
Clinique
- Diagnostic de DHEC est clinique
- Perte de poids
- Pli cutané
- Hypotension artérielle orthostatique puis de décubitus, tachycardie, baisse de la PVC
- Choc hypovolémique si pertes > 30%
- Aplatissement des veines superficielles, sécheresse de la peau et des aisselles
- Oligurie (avec concentration si réponse rénale adaptée)
- Soif moins marquée qu'en cas de DHIC
Biologique
- Aucun marqueur biologique spécifique
- Témoins d'une hémoconcentration : ↑ protidémie (> 75 g/L), ↑ hématocrite (> 50%)
- Signes d'insuffisance rénale aiguë fonctionnelle :
- Elévation de la créatinine, de l'urée et de l'uricémie
- Natriurèse effondrée < 20 mmol/24h si cause extrarénale
- Alcalose métabolique de contraction
Etiologie
Causes
Pertes extrarénales
- Caractérisées par une natriurèse adaptée < 20 mmol/24h
- Digestives : vomissements prolongés, diarrhée profuse, aspirations digestives non-compensées, fistules, abus de laxatifs
- Cutanée :
- Sudation importante : fièvre prolongée, exercice physique intense
- Exsudation cutanée : brûlure étendue, dermatose bulleuse diffuse
- Anomalie qualitative de la sueur : mucoviscidose
Pertes rénales
- Caractérisées par une natriurèse inadaptée
- Maladie rénale intrinsèque :
- Néphropathie interstitielle avec perte de sel obligatoire
- Insuffisance rénale chronique sévère avec régime désodé
- Syndrome de levée d'obstacle
- Anomalie fonctionnelle = défaut de réabsorption tubulaire :
- Polyurie osmotique : diabète sucré décompensé, perfusion de mannitol
- Hypercalcémie
- Diurétiques
- Insuffisance surrénale aiguë
Troisième secteur
- Péritonite
- Pancréatite aiguë
- Occlusion intestinale
- Rhabdomyolyse traumatique
Diagnostic étiologique
- Simple en général par le contexte et l'examen clinique
- Mesure de la natriurèse pour distinguer l'origine rénale ou extrarénale
- Pertes extrarénales :
- Oligurie (< 400 mL/24h)
- Natriurèse effondrée (< 20 mmol/L, Na/K urinaire < 1)
- Urines concentrées : U/P(urée) > 10, U/P(créatinine) > 30, osmolalité urinaire > 500 mOsm/kg
- Pertes rénales :
- Diurèse normale ou augmentée (> 1L/24h)
- Natriurèse élevée
- Urines non-concentrées
Traitement
Symptomatique
- Hypovolémie sévère → remplissage vasculaire par cristalloïdes ou colloïdes
- Apport de NaCl :
- Par voie orale : augmentation de la ration de sel, gélules
- Par voie IV : SSI (9 g/L de NaCl), éventuellement bicarbonate de sodium isotonique si acidose associée
- Vitesse d'administration variable : en général correction de 50% du déficit dans les 6 premières heures ; à adapter à la fonction myocardique et à la surveillance hémodynamique et pulmonaire
$$ Deficit \; extracellulaire \; en \; litres \; = \; 20 \% \; × \; Poids \; actuel \; × \; \frac{ Hematocrite \; actuel \; - \; 45 \% }{ 45 \% } $$
Etiologique
- Indispensable, associé au traitement symptomatique
- Arrêt d'un traitement diurétique, instauration de minéralocorticoïdes, insulinothérapie, ralentisseurs du transit, correction d'une hypercalcémie...
Préventif
- Utilisation prudente des diurétiques (personnes âgées ++)
- Régime normosodé en cas de néphropathie interstitielle, d'insuffisance surrénale chronique substituée ; en l'absence d'insuffisance cardiaque
Hyperhydratation extracellulaire
- Œdèmes généralisés +++
- Bilan sodé positif
- 2 mécanismes :
- Diminution de la pression oncotique intracapillaire :
- Hypoprotidémie sévère soit par défaut de synthèse (insuffisance hépatocellulaire), d'apport (cachexie), soit par fuite (digestive ou rénale)
- → Passage d'eau et de sodium dans la secteur interstitiel
- → Hypovolémie efficace → réabsorption rénale de sodium
- Augmentation de la pression hydrostatique intracapillaire :
- Hypervolémie et augmentation du secteur interstitiel
- Insuffisance cardiaque ou rétention de sel d'origine primitivement rénale
- Diminution de la pression oncotique intracapillaire :
- Association des 2 mécanismes possibles
Diagnostic
- Essentiellement clinique
- Œdèmes périphériques généralisés :
- Œdèmes blancs mous indolores prenant le godet
- Epanchements des séreuses : péricardique, pleural, ascite
- Secteur interstitiel pulmonaire : œdème aigu du poumon
- Surcharge du secteur vasculaire : HTA, OAP
- Prise de poids
- Biologiquement, hémodilution inconstante (anémie, hypoprotidémie)
- Diagnostic étiologique selon le contexte clinique
Etiologie
- Conséquences rénales :
- De l'insuffisance cardiaque
- De la cirrhose ascitique
- Du syndrome néphrotique
- Maladies primitives rénales :
- Glomérulonéphrites aiguës
- Insuffisance rénale aiguë ou chronique avec excès d'apport en sel
- Autres causes :
- Hypoprotidémie (dénutrition, entéropathie exsudative)
- Vasodilatation périphérique excessive (FAV, maladie de Paget, grossesse, traitement vasodilatateur)
Traitement
- Symptomatique : induire un bilan sodé négatif
- Régime désodé (< 2 g/24h)
- Réduction modérée des apports hydriques
- Repos au lit pour diminuer l'hyperaldostéronisme
- Diurétiques d'action rapide :
- Diurétiques de l'anse, actifs sur la branche ascendante de la anse de Henlé (action en 2 minutes IV, 30 min per os), actifs 4 à 6 heures
- Diurétiques thiazidiques, actifs sur le tube contourné distal, moins puissants mais de durée d'action plus longue
- Epargneurs de potassium : amiloride et anti-aldostérones, utilisés en association avec les autres si syndrome œdémateux résistant
Déshydratation intracellulaire
- Diminution du volume intracellulaire avec mouvement d'eau vers le secteur extracellulaire secondaire à une hyperosmolalité plasmatique
- Le plus souvent par bilan hydrique négatif
- Caractérisée par une hypernatrémie
- Osmolalité plasmatique :
ωpl = (Na+ × 2) + Glycémie (mmol/L)
N = 285 mOsm/L
- Equilibre de l'eau grâce :
- A la soif pour la régulation des entrées
- Au rein pour la régulation des sorties, sous l'influence de l'ADH sécrétée par l'hypothalamus (→ incorporation d'aquaporines à la membrane des cellules du tube collecteur)
- Sécrétion d'ADH régulée finement par les variations d'osmolalité plasmatique et grossièrement par les variations de volume plasmatique
- DHIC ne survient que lorsque la soif est inopérante
Diagnostic
- Signes cliniques d'orientation :
- Troubles neurologiques aspécifiques corrélés au degré et à la rapidité d'installation de la DHIC : somnolence, asthénie, irritabilité, crise convulsive, coma, hémorragie méningée, TVC
- Soif
- Sécheresse des muqueuses (face interne des joues +++)
- Syndrome polyuro-polydipsique si origine rénale
- Perte de poids
- Signes biologiques :
- Osmolalité plasmatique élevée (> 300 mOsm/kg)
- Hypernatrémie (> 145 mEq/L)
Etiologie
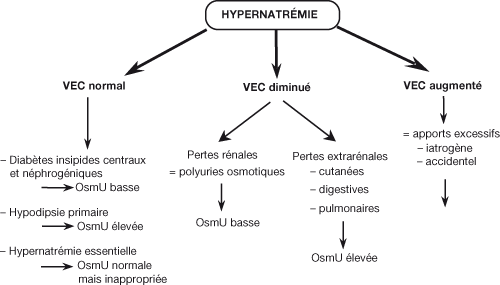
- Principal élément d'orientation = natrémie
DHIC avec hypernatrémie
Perte d'eau non-compensée
- Réponse rénale normale : pas de polyurie, U/P osm > 1
- Perte cutanée : coup de chaleur, brûlure
- Perte respiratoire : polypnée, hyperventilation prolongée, hyperthermie
- Origine rénale :
- Polyurie hypotonique
- Polyurie osmotique : diabète, mannitol
- Diabète insipide :
- Diabète insipide central :
- Traumatisme hypophysaire
- Chirurgie des adénomes hypophysaires
- Ischémique
- Néoplasique : pinéalome, métastases, craniopharyngiome
- Granulome hypophysaire : sarcoïdose, histiocytose
- Infectieuse : encéphalite, méningite
- Idiopathique
- Diabète insipide néphrogénique :
- Médicamenteux : lithium, déméclocycline, amphotéricine B
- Insuffisance rénale
- Néphropathie interstitielle : amylose, syndrome de Gougerot-Sjögren, néphrocalcinose
- Syndrome de levée d'obstacle, diurétiques
- Métabolique : hypercalcémie, hypokaliémie
- Héréditaire : lié à l'X +++, autosomique récessif
- Diabète insipide central :
- Origine digestive : diarrhée osmotique infectieuse, diarrhée induite par lactulose
Apport massif de sodium
- Utilisation de soluté bicarbonaté hypertonique après réanimation d'un arrêt cardio-circulatoire, notamment chez l'enfant
- Utilisation d'un bain de dyalise trop riche en sodium
Déficit d'apport d'eau
- Anomalie hypothalamique : hypodypsie primitive
- Pas d'accès libre à l'eau : nourrissons, vieillards, coma
DHIC sans hypernatrémie
- Présence d'un soluté osmotiquement actif responsable d'un trou osmotique : différence entre osmolalité mesurée et osmolalité calculée
- Ex : mannitol, éthylène glycol
Démarche diagnostique
Devant une hypernatrémie
Devant un syndrome polyuro-polydipsique
- Epreuves fines en milieu spécialisé :
- Test de restriction hydrique pendant 12h → Surveillance du poids, de la diurèse, de la natrémie et de l'osmolalité plasmatique et urinaire ; but = stimuler une réponse de l'ADH
- Injection de ddAVP (Minirin = ADH exogène) si le test de restriction oriente vers un diabète insipide
- Résultat :
- Diabète insipide néphrogénique complet → ωu ne se modifie pas
- Diabète insipide néphrogénique partiel → ωu augmente un peu, mais n'est pas modifiée par la ddAVP
- Diabète insipide central → ωu n'augmente qu'après injection de ddAVP
Traitement
- Etiologique (arrêt d'un médicament, traitement d'un diabète sucré), préventif si pas d'accès à l'eau, et symptomatique
- Hypernatrémie aiguë symptomatique → abaissement de 1 mEq/L/h jusqu'à 145 mEq/L
- Hypernatrémie chronique → pas plus de 10 mEq/L/jour pour ne pas induire d’œdème cérébral
- Quantité d'eau à administrer :
$$ Deficit \; en \; eau \; = \; 60 \% \; × \; Poids \; actuel \; × \; \frac{ Natremie \; actuelle \; - \; 140 }{ 140 } $$
- Mode d'administration :
- Eau pure par voie orale ou en SNG
- SG5% ou 2,5% IVL
- NaCl hypo-osmotique (0,45%)
- Indications :
- Déshydratation globale → NaCl 4,5 g/L
- DHIC pure → eau pure per os
- DHIC + HHEC → diurétique + eau pure per os ou soluté hypotonique IV
Hyperhydratation intracellulaire
- Transfert d'eau du secteur extracellulaire vers le secteur intracellulaire secondaire à une hypo-osmolalité plasmatique
- Traduction biologique = hyponatrémie (< 135 mEq/L)
Diagnostic
- Clinique :
- Troubles neurologiques aspécifiques, corrélés à la rapidité d'installation : nausées, vomissements, anorexie, céphalées, obnubilation, coma, crises convulsives
- Prise de poids modérée
- Dégoût de l'eau
- Biologiques :
- Hyponatrémie < 135 mEq/L
- Osmolalité plasmatique diminuée < 270 mOsm/kg
Etiologie
- 1ère étape : Eliminer une pseudo-hyponatrémie
- Hyponatrémie mais osmolalité normale ou élevée
- Eliminer une hyperprotidémie ou une hyperlipidémie
- Hyperglycémie majeure ou intoxication au méthanol/à l'éthanol : hyponatrémie secondaire à l'hyperosmolalité plasmatique entraînant un mouvement d'eau vers le secteur extracellulaire mais DHIC
- 2ème étape : Evaluer le compartiment extra-cellulaire :
- HHIC + DHEC = déficit en eau et en sel mais compensation avec de l'eau donc excès d'eau → mesurer la natriurèse
- < 20 mEq/L = pertes extra-rénales : digestives, cutanées, ou 3èmesecteur
- > 20 mEq/L = pertes rénales : insuffisance surrénalienne ++
- HHIC pure = excès d'eau pure → mesurer l'osmolalité urinaire
- ωu < 100 mOsm/kg → potomanie
- ωu > 100 mOsm/kg → sécrétion inappropriée d'ADH (vide infra)
- Hyperhydratation globale : insuffisance cardiaque, syndrome néphrotique, insuffisance hépatocellulaire, insuffisance rénale avancée
- HHIC + DHEC = déficit en eau et en sel mais compensation avec de l'eau donc excès d'eau → mesurer la natriurèse
Causes de SIADH
- Sécrétion hypothalamique :
- Affections du SNC : infectieuses (méningo-encéphalite, méningite), AVC ischémique ou hémorragique, SEP, PRN, traumatisme crânien
- Affections pulmonaires : infectieuses (bactériennes ou virales), insuffisance respiratoire aiguë, tuberculose, cancer, asthme, ventilation assistée avec PEP
- Période post-opératoire
- Syndrome nauséeux important
- Médicaments : carbamazépine, psychotropes (ex : halopéridol, phénothiazines, IRS, ATD tricycliques, IMAO, drogues), médicaments émétisants (cyclophosphamide, vincristine, vinblastine)
- Sécrétion tumorale ectopique : carcinomes bronchiques, cancers prostatiques/gastriques, lymphomes...
- Endocrinopathies : hypothyroïdie, insuffisance cortico-surrénalienne, adénome à prolactine
- Potentialisation de l'ADH par des médicaments : sulfamides hypoglycémiants, théophylline, clofibrate
- Apport exogène : ddAVP, ocytocine
Traitement
- Symptomatique et étiologique
$$ Exces \; en \; eau \; = \; 60 \% \; × \; Poids \; actuel \; × \; \frac{ Natremie \; actuelle \; - \; 140 }{ 140 } $$
Hyponatrémie asymptomatique
- Restriction hydrique (500 - 700 cc/j) pour corriger progressivement
- Quantité de sodium selon l'hydratation extra-cellulaire
- Possible à compléter par un inhibiteur pharmacologique de l'ADH : Déméclocycline
Hyponatrémie symptomatique
- Correction prudente car risque de myélinolyse centro-pontine (risque augmenté si contexte d'hypoxie, de malnutrition ou d'éthylisme)
- Perfusion de sérum salé hypertonique (10%)
- Ne pas corriger la natrémie de plus de 2 mEq/L/h dans les 4 premières heures et 10 mEq/L dans les 24 premières heures
- Secondairement, traitement d'une hyponatrémie asymptomatique
Anomalies du potassium
- Ion principalement intracellulaire
- N = [3,5 ; 5] mEq/L
- Transferts régulés par : équilibre acido-basique, insuline, catécholamines, aldostérone
Hyperkaliémie
Diagnostic
- [K+] > 5 mEq/L
- Si constitution brutale → engage le pronostic vital → urgence
- Eliminer une fausse hyperkaliémie :
- Hémolyse si prélèvement long avec garrot serré
- Centrifugation tardive du tube
- Hyperleucocytose majeure ou thrombocytémie
- Signes cardiaques :
- Réalisation systématique d'un ECG en cas de suspicion d'hyperkaliémie
- Troubles de la repolarisation : ondes T amples, pointues et symétriques
- Anomalies de la conduction auriculaire : diminution puis disparition de l'onde P, allongement du PR
- Anomalies de la conduction intraventriculaire : élargissement des QRS
- A l'extrême : tachycardie ventriculaire, fibrillation ventriculaire
Moyen mnémotechnique : Signes ECG d'hyperkaliémie
La Tête pointue de mon grand-père élargit le curé
- Signes neurologiques (aspécifiques) :
- Paresthésies des extrémités et péri-buccales
- Faiblesse musculaire
- A l'extrême, paralysie
Etiologie
Excès d'apport
- Rare sauf en cas d'insuffisance rénale
- Risque augmenté en cas d'administration rapide, et chez l'enfant
Transfert
- Du compartiment intracellulaire au compartiment extracellulaire
- Acidose métabolique : élévation de la kaliémie de 0,5 mEq/L par diminution de 0,1 du pH artériel
- Catabolisme cellulaire accru : rhabdomyolyse, écrasement musculaire, brûlure étendue, hémolyse massive, lyse tumorale (spontanée/chimiothérapie), syndrome de revascularisation post-opératoire, hémorragie digestive sévère, hypothermie
- Exercice physique intense
- Causes médicamenteuses et toxiques :
- β-bloquants non-sélectifs : facteur favorisant mais pas cause (en cas d'insuffisance rénale ++)
- Intoxication aux digitaliques
- Agonistes α-adrénergiques
- Succinylcholine (anesthésie)
- Monohydrochloride d'arginine
- Intoxication aux fluorures ou aux ions cyanures
Réduction de l'excrétion rénale
- Insuffisance rénale :
- Aiguë → hyperkaliémie rapide mettant en jeu le pronostic vital, surtout si anurie
- Chronique → en général homéostasie tenue jusqu'à un stade avancé → si n'est pas à un stade pré-terminale, rechercher une autre cause
- Déficit minéralocorticoïde :
- Insuffisance surrénalienne (Addison, déficits enzymatiques)
- Syndrome hyporéninisme-hypoaldostéronisme : hyperkaliémie + acidose métabolique hyperchlorémique. Néphropathie diabétique, néphropathies interstitielles, HIV...
- Causes iatrogènes (les plus fréquentes) : AINS, ciclosporine, tacrolimus, héparines, IEC et ARAII surtout si hypovolémie efficace (insuffisance cardiaque, DHEC)
- Résistance à l'aldostérone : médicaments +++ (diurétiques épargneurs de potassium +++, anti-aldostérones +++, triméthoprime, pentamidine)
Traitement
- Dépend de la vitesse d'installation, du niveau de l'hyperkaliémie, du retentissement ECG, de l'état clinique
- > 7 mEq/L ou troubles de la conduction intraventriculaire = hyperkaliémie menaçante → traitement en extrême urgence
Moyens
- Antagonistes membranaires directs :
- Gluconate de calcium à 10%, 10 mL IV sur 3 minutes, renouvelée à 5 minutes si inefficace
- But = améliorer les anomalies de conduction cardiaque (actif en 3 minutes)
- Contre-indiqués si traitement par digitaliques
- Transfert vers le compartiment intracellulaire :
- Insuline + sérum glucosé, diminue la kaliémie de 0,5 à 1 mEq/L/h
- Agonistes β-adrénergiques : salbutamol +++, effet additif avec l'insuline, à éviter chez le coronarien
- Alcalinisation plasmatique : chez les sujets en acidose métabolique seulement, par bicarbonate isotonique IV (1,4%), action en 30 minutes mais risque de surcharge hydro-sodée et de toxicité veineuse
- Elimination de la surcharge potassique :
- Diurétiques de l'anse : action en 1 à 4 heures, nécessite un DFG suffisant
- Résines échangeuses d'ions : Kayexalate
- Per os = action lente, agit en quelques heures
- En lavement, agit en 1h
- ↓ 0,5 à 1 mEq/L/h de la kaliémie
- Epuration extra-rénale par hémodialyse : le plus rapide et le plus efficace, impérative si insuffisance rénale anurique ou hyperkaliémie menaçante à l'ECG
Principes
- Arrêter tout médicament hyperkaliémiant
- Hyperkaliémie menaçante :
- Urgence absolue
- Gluconate de Ca IV hors intoxication aux digitaliques
- SG10% + insuline IV ± salbutamol
- Soluté bicarbonaté si acidose métabolique associée
- Si OAP → furosémide fortes doses + Kayexalate en lavement en attente d'une EER ; soluté bicarbonaté contre-indiqué
- Hyperkaliémie modérée sans retentissement :
- Diminution des apports potassiques
- Résines échangeuses d'ions per os
- Apports de bicarbonate si acidose
- Intoxication par digitaliques → antidote = anticorps spécifiques (Digidote)
- Hyperkaliémie avec hypoaldostéronisme (insuffisance surrénalienne) → fludrocortisone
Hypokaliémie
Diagnostic
- [K+] < 3,5 mEq/L
- Fausses hypokaliémies : malades leucémiques très hyperleucocytaires
- Signes cardiaques :
- Allongement du PR
- Aplatissement puis inversion des ondes T
- Augmentation de l'onde U physiologique
- Sous-décalage du ST
- A l'extrême : élargissement des QRS puis TdRSV ou TdRV avec risque de torsades de pointe et FV
Moyen mnémotechnique : Signes ECG d'hypokaliémie
T'aplatis Hugh Grant sous cette tornade :
T aplaties/U/sous-décalage ST/torsade de pointes
- Signes musculaires : crampes, myalgies, faiblesse musculaire, paralysie ; parfois rhabdomyolyse
- Signes digestifs : constipation, iléus paralytique, retard à la reprise du transit post-opératoire
- Signes rénaux : hypokaliémie sévère prolongée peut entraîner une néphropathie hypokaliémique : résistance tubulaire à l'ADH (syndrome polyuro-polydipsique), alcalose métabolique, néphropathie interstitielle chronique
Etiologie
Carence d'apports
- Exceptionnellement responsable mais peut faciliter
- Anorexie mentale → rechercher vomissements, prise de laxatifs ou de diurétiques
- Nutrition artificielle exclusive sans apport de potassium maintenu
Transfert excessif
- De l'EC vers l'IC
- Alcalose métabolique ou respiratoire : -0,5 mEq/L par élévation de 0,1 du pH
- Hyperinsulinisme aigu : administration d'insuline en cas d'acido-cétose ou hyperinsulinisme réactionnel après perfusion de sérum glucosé
- Agonistes β-adrénergiques :
- Endogènes : phéochromocytome, stress aigu intense
- Exogènes : salbutamol, dobutamine, intoxication à la théophylline
- Forte stimulation de l'hématopoïèse : administration d'acide folique/vitamine B12, anémie mégaloblastique, leucémie d'évolution rapide, traitement par G-CSF
- Paralysie périodique familiale : affection autosomique dominante, apparition brutale de paralysie des membres inférieurs, favorisée par les repas riches en glucose et l'exercice physique. Diagnostic différentiel = thyrotoxicose
Augmentation des pertes
- Orientation selon la kaliurèse
Pertes extra-rénales
- Kaliurèse < 20 mEq/L
- Causes digestives :
- Diarrhée aiguë : associée à une acidose métabolique par perte digestive de bicarbonates
- Diarrhée chronique : VIPomes, tumeurs villeuses, maladie des laxatifs
Pertes rénales
- Kaliurèse > 20 mEq/L
Traitement
- Etiologique +++
- Apprécier le retentissement → ECG
Hypokaliémie modérée asymptomatique
- Supplémentation potassique orale :
- Aliments riches en potassium : fruits frais et secs, légumes, viandes, chocolat
- Prise de sels de potassium, en sirop ou en capsule (Kaleorid, Diffu-K)
Hypokaliémie sévère
- Avec troubles cardiaques
- KCl IV :
- Débit ne doit pas dépasser 1,5 g/h
- Rétablir rapidement une kaliémie > 3 mEq/L
- Surveillance de la kaliémie, de l'ECG et de la veine perfusée (veinotoxicité)
Troubles de l'équilibre acido-basique
- Normes gaz du sang artériel :
- pH = 7,38 - 7,42
- P(CO2) = 36 - 44 mmHg
- HCO3- = 22 - 26 mEq/L
$$pH \; = \; pK_a \; + \; \log_{10} \left ( \frac{HCO_3^-}{0,03 \times pCO_2} \right )$$
Acidoses métaboliques
- pH ↓ et HCO3- ↓ avec diminution compensatoire de la P(CO2)
Démarche diagnostique
- Evoquée devant un contexte évocateur : insuffisance rénale, diarrhée sévère...
- Ou des anomalies biologiques (vide supra)
- Manifestations cliniques :
- Acidose aiguë sévère → hyperventilation, détresse respiratoire, bas débit cardiaque, coma
- Acidose chronique → lithiase et néphrocalcinose, amyotrophie, retard de croissance, ostéomalacie, fractures pathologiques
- Rechercher un désordre complexe par calcul de la réponse attendue : $$\Delta pCO_2 \; (mmHg) = \Delta [HCO_3^-] \times 1,2$$
- Déterminer le trou anionique : $$ TA = [Na^+] \; - \; [Cl^- + HCO_3^-] = 12 \pm 4 \; mmol/L $$
Acidose métabolique à trou anionique normal
- = Acidose hyperchlorémique
- Perte de bicarbonates dont l'origine est calculée par le trou anionique urinaire
- Excrétion rénale d'acide diminuée : TAU > 0 → acidoses tubulaires distales (hypoaldostéronisme +++)
- Pertes de bicarbonates : TAU < 0 → digestive (diarrhée) ou rénale (acidose tubulaire proximale)
Acidose métabolique à trou anionique augmenté
- = due à la présence d'anions indosés
- Causes :
- Acido-cétose : diabétique/alcool/jeûne prolongé
- Insuffisance rénale (défaut d'élimination d'acides : sulfates, phosphates)
- Intoxication aux salicyles (aspirine)
- Intoxication au méthanol
- Intoxication à l'éthylène glycol (antigel)
- Acidose lactique : hypoxie tissulaire (choc), biguanides, insuffisance hépatocellulaire
Moyen mnémotechnique : Causes d'acidose métabolique avec TA augmenté
KUSMAL : Ketosis, Urea, Salicylates, Methanol, Antigel, Lactate
Traitement
- Acidose métabolique aiguë :
- Urgence vitale si pH < 7,10 ou [HCO3-] < 8 mEq/L (risque de troubles du rythme et de coma)
- Traitement étiologique +++
- Elimination du CO2 : correction d'un bas débit, ventilation artificielle
- Alcalinisation :
- Discutée dans les acidoses lactiques, les acidocétoses (insuline + réhydratation)
- Indispensable dans les acidoses hyperchlorémiques ou certaines intoxications → bicarbonate de sodium IV pour remonter rapidement au-dessus de 7,20 ou 10 mEq/L
- Epuration extra-rénale si insuffisance rénale organique associée
- Acidose chronique d'origine rénale :
- But = prévenir la fonte musculaire, la lithiase rénale, la néphrocalcinose, la déminéralisation osseuse
- Acidose tubulaire proximale (syndrome de Fanconi +++) → bicarbonate de potassium (car hypokaliémie aggravée par l'apport de sels alcalins)
- Acidose tubulaire distale de type 1 (kaliémie basse) → bicarbonate de sodium (hypokaliémie corrigée par l'apport alcalin)
- Acidose tubulaire distale de type 4 (hypoaldostéronisme, hyperkaliémie) → résines échangeuses d'ions (Kayexalate), furosémide, fludrocortisone si insuffisance surrénale
- Insuffisance rénale → apport de bicarbonate de sodium pour [HCO3-] > 25 mEq/L
Alcaloses métaboliques
- pH ↑ et HCO3- ↑ avec augmentation compensatoire de la P(CO2)
Diagnostic
- Contexte évocateur : prise de diurétique, abus de laxatif, vomissements
- Anomalies biochimiques : ↑ [HCO3-], hypokaliémie, hypocalcémie, hypomagnésémie, hypophosphatémie
- Manifestations cliniques rares aspécifiques : crise de tétanie, faiblesse musculaire, hypoventilation, arythmie, crise comitiale, coma
- Rechercher un trouble complexe → calcul de la réponse attendue : $$ \Delta pCO_2 = 0,75 \times \Delta [HCO_3^-] $$
Etiologie
Alcalose par contraction volémique
- D'origine extra-rénale :
- Pertes digestives hautes : vomissements, aspiration par SNG
- Adénome villeux du rectum, achlorhydrie congénitale
- Perte en sel rénales :
- Diurétiques
- Tubulopathies congénitales : Bartter, Gitelman
- Hypomagnésémie, hypocalcémie
- Elimination urinaire d'anions non-réabsorbables
Alcalose avec expansion volémique
- HTA et excès de minéralocorticoïdes
- Hyperaldostéronisme primaire : HTA, aldostérone élevée, rénine basse
- Adénome de Conn
- Hyperplasie bilatérale des surrénales
- Cancer des surrénales
- Aldostérone et rénine basses :
- Glycyrrhizine +++ (réglisse)
- Déficit en 17α- ou 11β-hydroxylase/tumeur sécrétant un précurseur
- Syndrome de Liddle (augmentation du TCD à l'aldostérone)
- Hyperaldostéronisme secondaire : HTA, aldostérone et rénine augmentées
- HTA rénovasculaire (sténose d'artère(s) rénale(s))
- HTA maligne
Alcalose post-hypercapnique
- Hypercapnie chronique avec mise en route d'une ventilation assistée → pCO2 s'abaisse plus rapidement que le rein ne s'adapte
Excès d'apports alcalins
- En cas d'administration rapide et massive de sels alcalins
- Risque augmenté en cas d'insuffisance rénale
Traitement
- Il est étiologique
- Correction d'une contraction volémique = expansion volémique par SSI
- Correction d'une carence en Mg++ ou en K+
- Suppression d'une source de minéralocorticoïdes (surrénalectomie/traitement d'un Cushing) ou traitement symptomatique = spironolactone/amiloride
- Arrêt d'un diurétique ou d'une aspiration naso-gastrique
- pH > 7,60 engage le pronostic vital