17 : Principales complications de la grossesse
De Wiki ECN
Révision de 5 juillet 2013 à 18:23 par Norfen (discussion | contributions)
Objectifs
- Diagnostiquer et connaître les principes de prévention et de prise en charge des principales complications de la grossesse :
- Hémorragie génitale
- HTA gravidique
- Pré-éclampsie
- Menace d’accouchement prématuré
- Diabète gestationnel
- Argumenter les procédures diagnostiques et thérapeutiques devant une fièvre durant la grossesse
Hémorragie génitale
Penser systématiquement à l'allo-immunisation : Groupe et Rhésus ± γ-globulines anti-D !
- Prise en charge systématique : examen clinique, échographie, ± examens complémentaires
- Distinguer une origine endo-utérine d'une origine cervico-vaginale
Métrorragies au premier trimestre
- 25% des grossesses, fréquent +++, Grossesse extra-utérine jusqu'à preuve du contraire
- GEU jusqu'à preuve du contraire
- Avortement spontané précoce (ou FCS) :
- Expulsion du fœtus avant qu'il ne soit viable
- Cause la plus fréquente de métro T1
- Diagnostic
- Métrorragies de sang rouge, abondance variable, expulsion de l’œuf
- Douleurs pelviennes type crampes
- Col ouvert au TV, indolore
- Echographie pelvienne : absence d'activité cardiaque, vacuité utérine ou sac intra-utérin aplati en cours d'expulsion
- Peut être expulsion d'une GIU évolutive/arrêtée ou d'un œuf clair
- Thérapeutique : trois possibilités
- Aspiration endo-utérine : à la canule ± curetage doux, avec envoi des débris en anatomo-pathologie. Indications : ASP hémorragique ou ASP > 8 SA avec rétention de débris trophoblastiques
- Abstention thérapeutique : < 8 SA, avec contrôle échographique de vacuité, patiente informée du risque d'échec ou d'ASP hémorragique imposant l'aspiration
- Traitement médicamenteux : par prostaglandine = Misoprostol (Cytotec) pour induire l'expulsion avec contrôle de vacuité et information de la patiente
- GIU évolutive
- Métrorragies de faibles abondances et isolées
- Abdomen SDI
- TV indolore, volume utérin correspondant au terme
- Confirmation diagnostique :
- Si sac vu à l'échographie → embryon avec activité cardiaque et LCC correspondant au terme, ± décollement trophoblastique
- Si non-vu → hCG quantitatif pour cinétique : <1500 UI initialement et doublement à 48h
- Prise en charge :
- Repos avec surveillance
- Possibilité d'évolution vers un avortement spontané
- Causes rares
- Lyse d'un jumeau, avec risque important d'avortement spontané global
- Môle hydatiforme : dégénération kystique des villosités du trophoblaste
- Risque de développement d'un choriocarninome
- Métrorragies répétées + signes sympathiques de grossesse exacerbés (hyperproduction d'hCG) + utérus trop volumineux pour le terme
- hCG anormalement élevée > 100 000 UI/L, image de tempête de neige en échographie
- Traitement : Aspiration endo-utérine avec examen anatomopathologique des débris + surveillance de la décroissance de l'hCG avec contrôles pendant 1 an
Métrorragies au deuxième trimestre
- Rares et de mauvais pronostic
- Etiologies
- Avortement spontané tardif à évoquer en priorité
- Placenta inséré bas
- Hématome rétro-placentaire
- Hématome décidual marginal
- Aucune cause retrouvée dans ⅓ des cas
- Pronostic
- Facteur de mauvais pronostic en soi pour la grossesse
- Risques principaux : avortement spontané tardif, prématurité, hypotrophie fœtale, mortalité périnatale
Prévention de l'allo-immunisation materno-fœtale
Métrorragies au troisième trimestre
- Situation grave et urgente pouvant mettre en jeu le pronostic fœtal et maternel
- Evaluer le retentissement maternel +++
Prise en charge initiale
- Urgente et systématique
- Examen clinique complet mais contre-indication au toucher vaginal tant que l'insertion placentaire n'est pas connue
- Echographie obstétricale + ERCF
- Penser au groupe sanguin, Rhésus, RAI, pose de VVP et mise en réserve de CG
- Objectifs : diagnostic étiologique et diagnostic de gravité (de la dyade)
- Interrogatoire : terme exact, suivi, mode de survenue, CU, douleurs abdominales à caractériser
- Cliniquement : PA, Fc, mesure HU, tonus utérin, éliminer une cause cervico-vaginale au spéculum
- Echographie obstétricale avant le TV : insertion du placenta, recherche HRP ou décollement décidual marginal, Manning
- Electrocardiotocographie externe : ARCF si souffrance fœtale sur hypoxie, tonus utérin
Hématome rétro-placentaire
- 30% des métro T3, mauvais pronostic, risque de CIVD maternelle
- Décollement prématuré du placenta normalement inséré, contexte hypertensif +++
- Pronostic dépend de la taille de l'HRP : risque d'hypoxie fœtale pouvant aller jusqu'à la mort, risque de troubles de la coagulation maternels jusqu'à la CIVD
- Diagnostic
- Contexte d'HTA gravidique ou de pré-éclampsie +++, éventuellement traumatisme abdominal
- Douleur abdominale en « coup de poignard », métrorragies de sang noir, utérus « de bois », ± état de choc
- Echographie non-indispensable ne devant pas retarder la prise en charge : éliminer un PP, image en lentille biconvexe, recherche du RCF (mort fœtale parfois au diagnostic)
- ERCF ne doit pas retarder la PEC, recherche de signes de souffrance (ARCF +++)
- Thérapeutique
- Urgence vitale
- Extraction fœtale en urgence par césarienne
- Réanimation médicale maternelle ± PEC d'une coagulopathie
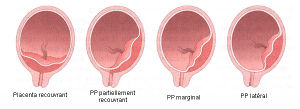
Placenta praevia
- Implantation du placenta sur le segment inférieur de l'utérus
- Risque hémorragique par décollement placentaire
- Facteurs de risque : ATCD de PP, multiparité, âge maternel avancé, cicatrices utérines (ATCD césarienne, aspiration, endométrite), tabac, malformation utérine
- Diagnostic :
- Peut être asymptomatique ou révélé par des métrorragies d'apparition brutale de sang rouge indolores, utérus souple et pas de contexte hypertensif (Contre-indication au TV)
- Echographie obstétricale : avant le TV, confirme le diagnostic, localise le placenta et identifie un éventuel décollement, précise la vitalité fœtale
- ERCF : recherche d'une mauvaise tolérance fœtale (ARCF)
- Complications
- Maternelles : hémorragies récidivantes (→ ± choc), allo-immunisation materno-fœtale, rechercher un placenta accreta en cas de PP antérieur sur utérus cicatriciel, augmentation du risque TEV post-partum
- Fœtales : Souffrance aiguë par hypoxie avec risque de MFIU, RPM, RCIU, MAP, présentation dystocique, procidence du cordon en cas de RPM (→ Césarienne en urgence), mortalité périnatale = 5%
- Thérapeutique
- Fonction de la mise en travail ou non, du terme, de la localisation et de la tolérance
- Asymptomatique (découverte échographique) → RAD, patiente informée du risque de saignement et de la nécessité de consulter le cas échéant
- Saignement faible et bien toléré (par la mère ET le fœtus) :
- Hospitalisation en grossesses pathologiques, attitude expectative jusqu'à 34 SA, VVP, bilan, mise en réserve de CG
- Repos allongé strict + prévention MTEV (bas + kiné)
- Tocolyse si CU aggravant les saignements
- Corticothérapie avant 34 SA
- γ-globulines anti-D dans les 72h si Rhésus -
- Si PP recouvrant → CI à la voie basse
- Hémorragie maternelle ou ARCF : Extraction fœtale en urgence par césarienne
Autres étiologies
- Hématome décidual marginal
- Fréquent, décollement d'une portion périphérique du placenta
- Métrorragies de faible abondance, examen clinique normal, bonne tolérance fœtale
- Diagnostic échographique, PEC = repos + surveillance en milieu hospitalier
- Hémorragie de Benckiser
- Très rare, risque vital pour le fœtus
- Hémorragie fœtale par dilacération d'un vaisseau praevia lors de la rupture des membranes
- Urgence : sauvetage fœtal par césarienne
- Rupture utérine : exceptionnelle, sur utérus cicatriciel, sauvetage fœtal en urgence par césarienne1
Diagnostics différentiels
- Cancer du col +++
- Ectropion
- Cervicite
- Polype accouché par le col
- Traumatisme
Fièvre au cours de la grossesse
- Toute fièvre au cours de la grossesse est une listériose jusqu'à preuve du contraire
Démarche diagnostique
- Interrogatoire général
- Recherche d'une notion de contage +++, d'un voyage récent
- Caractériser la fièvre : date d'apparition, intensité et évolution
- Point d'appel (SF) : urinaire, pulmonaire, génital, digestif...
- Statut vaccinal et sérologique
- CU, pertes de LA, leucorrhée, métrorragies
- Examen physique
- Température intra-rectale au repos
- Recherche d'un point d'appel
- Examen gynéco : HU, tonus utérin, spéculum (écoulement), TV (modification du col ?)
- Bilan complémentaire
- NFS, CRP
- ECBU + hémocultures systématiques avec recherche spécifique de Listera monocytogenes
- ± prélèvement cervico-vaginaux si RPM/MAP/leucorrhée
- Electrocardiotocographie externe
- Selon le contexte : sérologies toxo, CMV, rubéole, HAV/HBV/HCV, Parvo B19, HIV
- Echo du col si CU avec suspicion de MAP
- /!\ Hyperleucocytose physiologique (< 15 G/L) + VS ininterprétable pendant la grossesse
Diagnostic étiologique
- Listériose
- La plus grave, à évoquer systématiquement
- Hémoculture avec recherche spécifique
- Traitement : ATB = Amoxicilline
- Pyélonéphrite aiguë
- La plus fréquente
- Fièvre, SFU, douleur lombaire, syndrome infectieux
- ECBU
- Echographie rénale
- Chorioamniotite
- Infection de la cavité amniotique et des membranes, souvent en complication d'une RPM
- Mise en jeu du pronostic fœtal (MFIU, infection néonatale, séquelles neurologiques)
- Cliniquement, tableau de MAP fébrile avec douleurs abdo intenses et diffuses, LA sale et teinté
- ERCF +++, risque d'ARCF
- Urgence obstétricale : nécessite une extraction fœtale en urgence par césarienne + ATB IV type Amoxicilline
- Contre-indication à la tocolyse
- Autres infections materno-fœtales : toxoplasmose, rubéole, CMV, hépatites virales, HIV, syphilis, Parvo B 19, HSV
- Causes digestives à ne pas oublier : appendicite aiguë (tableau bâtard), cholécystite aiguë
Complications
- Maternelles : selon l'étiologie et la gravité du tableau infectieux (sepsis sévère, PNP varicelleuse)
- Obstétrical : fièvre peut provoquer des contractions utérines, risque d'accouchement prématuré +++
- Fœtal : risque d'embryofœtopathie, de MFIU, d'infection néonatale...
Thérapeutique
- Hospitalisation pour bilan infectieux et surveillance obstétricale
- Après hémocultures, ATB probabiliste per os active sur L. monocytogenes : Amoxicilline 1 g*3/j pendant 10 jours (si allergie, macrolide)
- Antipyrétique : paracétamol +++ ; bonne hydratation
- Surveillance (monitoring +++)