17 : Principales complications de la grossesse
De Wiki ECN
Sommaire
Objectifs
- Diagnostiquer et connaître les principes de prévention et de prise en charge des principales complications de la grossesse :
- Hémorragie génitale
- HTA gravidique
- Pré-éclampsie
- Menace d’accouchement prématuré
- Diabète gestationnel
- Argumenter les procédures diagnostiques et thérapeutiques devant une fièvre durant la grossesse
Hémorragie génitale
Penser systématiquement à l'allo-immunisation : Groupe et Rhésus ± γ-globulines anti-D !
- Prise en charge systématique : examen clinique, échographie, ± examens complémentaires
- Distinguer une origine endo-utérine d'une origine cervico-vaginale
Métrorragies au premier trimestre
- 25% des grossesses, fréquent +++, Grossesse extra-utérine jusqu'à preuve du contraire
- GEU jusqu'à preuve du contraire
- Avortement spontané précoce (ou FCS) :
- Expulsion du fœtus avant qu'il ne soit viable
- Cause la plus fréquente de métro T1
- Diagnostic
- Métrorragies de sang rouge, abondance variable, expulsion de l’œuf
- Douleurs pelviennes type crampes
- Col ouvert au TV, indolore
- Echographie pelvienne : absence d'activité cardiaque, vacuité utérine ou sac intra-utérin aplati en cours d'expulsion
- Peut être expulsion d'une GIU évolutive/arrêtée ou d'un œuf clair
- Thérapeutique : trois possibilités
- Aspiration endo-utérine : à la canule ± curetage doux, avec envoi des débris en anatomo-pathologie. Indications : ASP hémorragique ou ASP > 8 SA avec rétention de débris trophoblastiques
- Abstention thérapeutique : < 8 SA, avec contrôle échographique de vacuité, patiente informée du risque d'échec ou d'ASP hémorragique imposant l'aspiration
- Traitement médicamenteux : par prostaglandine = Misoprostol (Cytotec) pour induire l'expulsion avec contrôle de vacuité et information de la patiente
- GIU évolutive
- Métrorragies de faibles abondances et isolées
- Abdomen SDI
- TV indolore, volume utérin correspondant au terme
- Confirmation diagnostique :
- Si sac vu à l'échographie → embryon avec activité cardiaque et LCC correspondant au terme, ± décollement trophoblastique
- Si non-vu → hCG quantitatif pour cinétique : <1500 UI initialement et doublement à 48h
- Prise en charge :
- Repos avec surveillance
- Possibilité d'évolution vers un avortement spontané
- Causes rares
- Lyse d'un jumeau, avec risque important d'avortement spontané global
- Môle hydatiforme : dégénération kystique des villosités du trophoblaste
- Risque de développement d'un choriocarninome
- Métrorragies répétées + signes sympathiques de grossesse exacerbés (hyperproduction d'hCG) + utérus trop volumineux pour le terme
- hCG anormalement élevée > 100 000 UI/L, image de tempête de neige en échographie
- Traitement : Aspiration endo-utérine avec examen anatomopathologique des débris + surveillance de la décroissance de l'hCG avec contrôles pendant 1 an
Métrorragies au deuxième trimestre
- Rares et de mauvais pronostic
- Etiologies
- Avortement spontané tardif à évoquer en priorité
- Placenta inséré bas
- Hématome rétro-placentaire
- Hématome décidual marginal
- Aucune cause retrouvée dans ⅓ des cas
- Pronostic
- Facteur de mauvais pronostic en soi pour la grossesse
- Risques principaux : avortement spontané tardif, prématurité, hypotrophie fœtale, mortalité périnatale
Prévention de l'allo-immunisation materno-fœtale
Métrorragies au troisième trimestre
- Situation grave et urgente pouvant mettre en jeu le pronostic fœtal et maternel
- Evaluer le retentissement maternel +++
Prise en charge initiale
- Urgente et systématique
- Examen clinique complet mais contre-indication au toucher vaginal tant que l'insertion placentaire n'est pas connue
- Echographie obstétricale + ERCF
- Penser au groupe sanguin, Rhésus, RAI, pose de VVP et mise en réserve de CG
- Objectifs : diagnostic étiologique et diagnostic de gravité (de la dyade)
- Interrogatoire : terme exact, suivi, mode de survenue, CU, douleurs abdominales à caractériser
- Cliniquement : PA, Fc, mesure HU, tonus utérin, éliminer une cause cervico-vaginale au spéculum
- Echographie obstétricale avant le TV : insertion du placenta, recherche HRP ou décollement décidual marginal, Manning
- Electrocardiotocographie externe : ARCF si souffrance fœtale sur hypoxie, tonus utérin
Hématome rétro-placentaire
- 30% des métro T3, mauvais pronostic, risque de CIVD maternelle
- Décollement prématuré du placenta normalement inséré, contexte hypertensif +++
- Pronostic dépend de la taille de l'HRP : risque d'hypoxie fœtale pouvant aller jusqu'à la mort, risque de troubles de la coagulation maternels jusqu'à la CIVD
- Diagnostic
- Contexte d'HTA gravidique ou de pré-éclampsie +++, éventuellement traumatisme abdominal
- Douleur abdominale en « coup de poignard », métrorragies de sang noir, utérus « de bois », ± état de choc
- Echographie non-indispensable ne devant pas retarder la prise en charge : éliminer un PP, image en lentille biconvexe, recherche du RCF (mort fœtale parfois au diagnostic)
- ERCF ne doit pas retarder la PEC, recherche de signes de souffrance (ARCF +++)
- Thérapeutique
- Urgence vitale
- Extraction fœtale en urgence par césarienne
- Réanimation médicale maternelle ± PEC d'une coagulopathie
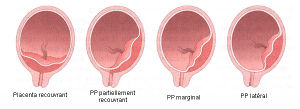
Placenta praevia
- Implantation du placenta sur le segment inférieur de l'utérus
- Risque hémorragique par décollement placentaire
- Facteurs de risque : ATCD de PP, multiparité, âge maternel avancé, cicatrices utérines (ATCD césarienne, aspiration, endométrite), tabac, malformation utérine
- Diagnostic :
- Peut être asymptomatique ou révélé par des métrorragies d'apparition brutale de sang rouge indolores, utérus souple et pas de contexte hypertensif (Contre-indication au TV)
- Echographie obstétricale : avant le TV, confirme le diagnostic, localise le placenta et identifie un éventuel décollement, précise la vitalité fœtale
- ERCF : recherche d'une mauvaise tolérance fœtale (ARCF)
- Complications
- Maternelles : hémorragies récidivantes (→ ± choc), allo-immunisation materno-fœtale, rechercher un placenta accreta en cas de PP antérieur sur utérus cicatriciel, augmentation du risque TEV post-partum
- Fœtales : Souffrance aiguë par hypoxie avec risque de MFIU, RPM, RCIU, MAP, présentation dystocique, procidence du cordon en cas de RPM (→ Césarienne en urgence), mortalité périnatale = 5%
- Thérapeutique
- Fonction de la mise en travail ou non, du terme, de la localisation et de la tolérance
- Asymptomatique (découverte échographique) → RAD, patiente informée du risque de saignement et de la nécessité de consulter le cas échéant
- Saignement faible et bien toléré (par la mère ET le fœtus) :
- Hospitalisation en grossesses pathologiques, attitude expectative jusqu'à 34 SA, VVP, bilan, mise en réserve de CG
- Repos allongé strict + prévention MTEV (bas + kiné)
- Tocolyse si CU aggravant les saignements
- Corticothérapie avant 34 SA
- γ-globulines anti-D dans les 72h si Rhésus -
- Si PP recouvrant → CI à la voie basse
- Hémorragie maternelle ou ARCF : Extraction fœtale en urgence par césarienne
Autres étiologies
- Hématome décidual marginal
- Fréquent, décollement d'une portion périphérique du placenta
- Métrorragies de faible abondance, examen clinique normal, bonne tolérance fœtale
- Diagnostic échographique, PEC = repos + surveillance en milieu hospitalier
- Hémorragie de Benckiser
- Très rare, risque vital pour le fœtus
- Hémorragie fœtale par dilacération d'un vaisseau praevia lors de la rupture des membranes
- Urgence : sauvetage fœtal par césarienne
- Rupture utérine : exceptionnelle, sur utérus cicatriciel, sauvetage fœtal en urgence par césarienne1
Diagnostics différentiels
- Cancer du col +++
- Ectropion
- Cervicite
- Polype accouché par le col
- Traumatisme
Fièvre au cours de la grossesse
- Toute fièvre au cours de la grossesse est une listériose jusqu'à preuve du contraire
Démarche diagnostique
- Interrogatoire général
- Recherche d'une notion de contage +++, d'un voyage récent
- Caractériser la fièvre : date d'apparition, intensité et évolution
- Point d'appel (SF) : urinaire, pulmonaire, génital, digestif...
- Statut vaccinal et sérologique
- CU, pertes de LA, leucorrhée, métrorragies
- Examen physique
- Température intra-rectale au repos
- Recherche d'un point d'appel
- Examen gynéco : HU, tonus utérin, spéculum (écoulement), TV (modification du col ?)
- Bilan complémentaire
- NFS, CRP
- ECBU + hémocultures systématiques avec recherche spécifique de Listera monocytogenes
- ± prélèvement cervico-vaginaux si RPM/MAP/leucorrhée
- Electrocardiotocographie externe
- Selon le contexte : sérologies toxo, CMV, rubéole, HAV/HBV/HCV, Parvo B19, HIV
- Echo du col si CU avec suspicion de MAP
- /!\ Hyperleucocytose physiologique (< 15 G/L) + VS ininterprétable pendant la grossesse
Diagnostic étiologique
- Listériose
- La plus grave, à évoquer systématiquement
- Hémoculture avec recherche spécifique
- Traitement : ATB = Amoxicilline
- Pyélonéphrite aiguë
- La plus fréquente
- Fièvre, SFU, douleur lombaire, syndrome infectieux
- ECBU
- Echographie rénale
- Chorioamniotite
- Infection de la cavité amniotique et des membranes, souvent en complication d'une RPM
- Mise en jeu du pronostic fœtal (MFIU, infection néonatale, séquelles neurologiques)
- Cliniquement, tableau de MAP fébrile avec douleurs abdo intenses et diffuses, LA sale et teinté
- ERCF +++, risque d'ARCF
- Urgence obstétricale : nécessite une extraction fœtale en urgence par césarienne + ATB IV type Amoxicilline
- Contre-indication à la tocolyse
- Autres infections materno-fœtales : toxoplasmose, rubéole, CMV, hépatites virales, HIV, syphilis, Parvo B 19, HSV
- Causes digestives à ne pas oublier : appendicite aiguë (tableau bâtard), cholécystite aiguë
Complications
- Maternelles : selon l'étiologie et la gravité du tableau infectieux (sepsis sévère, PNP varicelleuse)
- Obstétrical : fièvre peut provoquer des contractions utérines, risque d'accouchement prématuré +++
- Fœtal : risque d'embryofœtopathie, de MFIU, d'infection néonatale...
Thérapeutique
- Hospitalisation pour bilan infectieux et surveillance obstétricale
- Après hémocultures, ATB probabiliste per os active sur L. monocytogenes : Amoxicilline 1 g*3/j pendant 10 jours (si allergie, macrolide)
- Antipyrétique : paracétamol +++ ; bonne hydratation
- Surveillance (monitoring +++)
Hypertension artérielle
4 types d'HTA pendant la grossesse :
- Prééclampsie : HTA survenant au 3ème trimestre chez une primipare sans antécédent guérissant en post-partum
- HTA chronique pré-existante, parfois méconnue, à évoquer si HTA < 20 SA
- HTA chronique + pré-éclampsie surajoutée
- HTA gravidique transitoire = n'apparaissant que pendant les grossesses
Définitions
- Hypertension artérielle gravidique : HTA chez la femme enceinte > 20 SA (PA ≥ 140/90 mmHg) sans protéinurie
- Pré-éclampsie : HTAG + protéinurie ≥ 0,3 g/24h (mais protéinurie peut être absente initialement → évoquer devant HTAG + OMI d'apparition brutale ou hyperuricémie > 350 µmol/L ou cytolyse hépatique ou thrombopénie voire RCIU)
- Pré-éclampsie sévère : si un ou plusieurs de ces signes est(sont) présent(s) :
- HTA sévère avec PA ≥ 160/110 mmHg
- Atteinte rénale : oligurie < 500 mL/24h, créatinine > 135 µmol/L, protéinurie > 5 g/24h
- OAP, HELLP syndrome ou barre épigastrique persistante
- Eclampsie / trouble neurologique persistant
- Thrombopénie < 100 G/L
- HRP
Physiopathologie
- Trouble précoce de la placentation
- Anomalie de colonisation des artères spiralées utérines par les cellules trophoblastiques
- → Inadaptation de la perfusion placentaire avec diminution du débit utéro-placentaire
- Entraînant des lésions ischémiques placentaires
- Production de facteurs agissant sur l'endothélium vasculaire
- Entraînant des troubles de la perméabilité capillaire et de troubles de la coagulation
- Retentissement fœtal : défaut d'apport placentaire → souffrance fœtale chronique → RCIU et oligoamnios
- Retentissement maternel :
- Microangiopathie thrombotique : lésions endothéliales glomérulaires, microthromboses capillaires péri-lobulaires hépatiques (→ HELLP syndrome), MAT cérébrale
- Troubles de la coagulation : thrombopénie, CIVD
- HTA, qui est une réaction de préservation placentaire
Facteurs de risque de pré-éclampsie
- ATCD familiaux : pré-éclampsie chez la mère ou la sœur
- FdR immunologiques : primiparité, période d'exposition préalable au sperme du père courte, insémination avec sperme de donneur
- ATCD personnels : âge maternel avancé, ATCD d'HTAG ou pré-éclampsie, obésité, diabète, pathologie générale maternelle (HTA, MAI, néphropathie chronique)
- FdR liés à la grossesse : grossesse multiple, intervalle long entre deux grossesses
Diagnostic
D'hypertension artérielle gravidique
- Clinique
- Dépistage par la prise mensuelle de la PA, au repos, aux 2 bras, brassard adapté, au calme
- SF associés : céphalées, phosphènes, acouphènes, œdème, HU insuffisante
- TA ≥ 140/90 + absence de protéinurie
- Paraclinique
- Bilan biologique normal, pas de protéinurie
- Echographie normale
- Prise en charge
- Repos
- ± Traitement anti-hypertenseur prudent type inhibiteur calcique ou Clonidine (Catapressan)
De pré-éclampsie
- HTAG + protéinurie ≥ 0,3 g/24h définit la pré-éclampsie
- Signes de gravité
- SF : Céphalées, phosphènes, acouphènes, douleur épigastrique en barre
- SP : aggravation de l'HTA (≥ 160/110 mmHg), aggravation brutale des œdèmes, oligurie < 500 mL/24h, ROT vifs
- Biologie : Protéinurie > 5 g/24h, créatinine > 135 µmol/L, hyperuricémie > 360 µmol/L, thrombopénie < 100 G/L, hémolyse (schizocytes, LDH > 600 UI), cytolyse hépatique
- Echographie : RCIU, oligoamnios, Doppler ombilical et cérébral altéré
- Bilan initial
- Clinique : courbe de tension, signes de gravité, surveillance du poids
- Bilan biologique : Protéinurie des 24h, ECBU pour éliminer une infection urinaire surajoutée, NFS, coag, fonction rénale, uricémie, bilan hépatique, schizocytes, haptoglobine, bilan pré-transfu
- Bilan fœtal : MAF, ERCF, écho avec biométries, Manning, LA, Doppler des artères ombilicales et cérébrales
Complications
Maternelles
- Eclampsie
- Engagement du pronostic vital maternel et fœtal
- Crises convulsives généralisées par accès + état comateux
- Prodromes : aggravation de l'HTA, de la protéinurie, des œdèmes, céphalées en casque, somnolence, ROT vifs, douleur épigastrique
- Risque de complications cérébrales maternelles +++ et souffrance fœtale aiguë jusqu'à la MFIU
- CAT : libération des VAS ± IOT/VM, anticonvulsivant IV (BZD), extraction fœtale en urgence , sulfate de magnésium en prévention des récidives (dans les 48h post-partum)
- Hématome rétro-placentaire
- Entraîne une interruption des échanges materno-fœtaux
- Clinique : douleur abdominale brutale en « coup de poignard », métrorragies de sang noir, état de choc, hypertonie utérine permanente, ARCF voire MFIU
- Complications :
- Maternelles : troubles de la coagulation voire CIVD
- Fœtales : souffrance fœtale aiguë, MFIU
- CAT : Extraction fœtale en urgence par césarienne
- HELLP syndrome
- Atteinte hépatique secondaire à la microangiopathie thrombotique
- Hémolyse → ↑ LDH, ↓ Hb, ↓ Haptoglobine, schizocytes
- Elevated Liver enzyme
- Low Platelets < 100 G/L
- Barre épigastrique souvent associée
- Complications : mortalité maternelle et fœtale +++, éclampsie, CIVD, hématome sous-capsulaire du foie avec risque de rupture spontanée du foie => Demander une échographie hépatique !
- CAT : Extraction fœtale en urgence
- Troubles de la coagulation : CIVD (fibrinogène < 1 g/L, plaquettes < 50 G/L, PDF + et D-Dimères +
Fœtales
- Souffrance fœtale chronique : RCIU dysharmonieux, oligoamnios
- Souffrance fœtale aiguë : en cas d'HRP ou d'éclampsie
- MFIU : 2 à 5% des pré-éclampsies
- Prématurité induite (et ses complications)
Diabète
- Distinguer diabète gestationnel et diabète pré-existant
- Au cours de la grossesse, modifications physiologiques → hyperinsulinisme + insulinorésistance à partir du 2ème trimestre ; possible glycosurie physiologique
Diabète gestationnel[1]
- Trouble de la tolérance glucidique → hyperglycémie ± sévère
- Débutant ou diagnostiqué pour la première fois pendant la grossesse
- Dépistage ciblé depuis les recommandations de 2010[1]
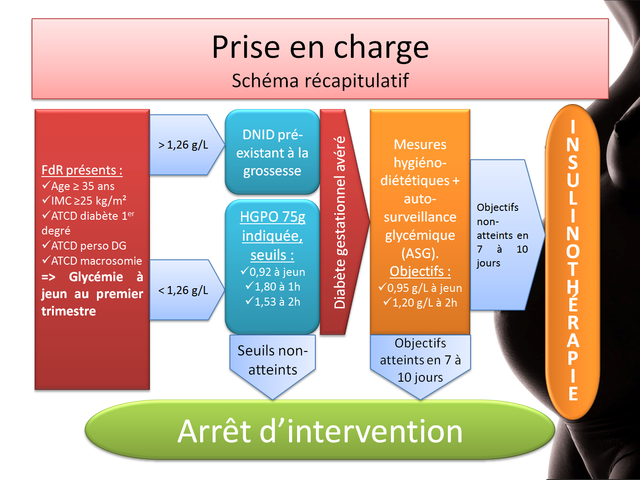
Dépistage
- Ciblé en présence de facteurs de risque :
- Age maternel ≥ 35 ans
- IMC ≥ 25 kg/m2
- Antécédents familiaux au premier degré de diabète
- Antécédent personnel de diabète gestationnel
- Antécédent personnel de macrosomie fœtale (> 4000 g)
- Double niveau :
- Glycémie à jeun au premier trimestre
- Si ≥ 1,26 g/L, diabète préexistant à la grossesse
- Sinon, faire le dépistage au deuxième trimestre
- Hyperglycémie provoquée par voie orale avec 75 g de glucose entre 24 et 28 SA
- Seuils de positivité : 0,92 à jeun, 1,80 à 1h, 1,53 à 2h
- Glycémie à jeun au premier trimestre
Complications
- Risques fœtaux : Macrosomie avec dystocie des épaules, paralysie du plexus brachial, disproportion fœto-pelvienne... ; hydramnios, ↑ risque de MFIU, ↑ risque d'accouchement prématuré
- Risques néonataux : hypoglycémie néonatale (par hyperinsulinisme), MMH entraînant une détresse respiratoire, cardiomyopathie hypertrophique
- Risques maternels : Augmentation du risque de pré-éclampsie +++ et ses complications, risque infectieux (urinaire, endométrite), risques liés à la macrosomie fœtale (césarienne, traumatismes de la filière génitale, etc.)
Prise en charge
- Précoce et multidisciplinaire
- Objectifs à court terme = diminuer le risque de pré-éclampsie et de macrosomie
- Objectif à long terme = prendre en charge précocement un diabète de type 2 déjà installé
- Objectifs glycémiques : < 0,95 g/L à jeun, < 1,20 g/L à 2h post-prandial
- Stratégie en deux temps :
- Dans un premier temps, auto-surveillance glycémique (ASG) 4 à 6 fois/j avec tenue d'un carnet + mesures hygiéno-diététiques : 1600 à 2000 kcal/j en 3 repas + 2 collations avec 50% de glucides en privilégiant les sucres lents ; éviter les grignotages
- Si objectifs non-atteints après 7 à 10 jours → insulinothérapie
- Mesures associées : éducation, activité physique adaptée
- Surveillance obstétricale : échographie supplémentaire proche du terme pour dépister la macrosomie
- Particularités en cas de MAP : éviter la tocolyse par β2-mimétique ; en cas de nécessité d'une corticothérapie < 34 SA, surveillance glycémique rapprochée
- En post-partum : surveillance des glycémies pour s'assurer de la normalisation, proposer une HGPO 75g lors de la consultation post-partum pour dépister une intolérance glucidique ou un DNID, éducation hygiéno-diététique, Contre-indication à la COP dans le post-partum immédiat (préférer microprogestatifs, DIU ou implant)
Pronostic
- Pour l'enfant : complications métaboliques (surcharge pondérale, HTA)
- Pour la mère : retour à la normale ou récurrence DG ou DNID (risque *7 dans les 25 ans), syndrome métabolique, pathologies cardiovasculaires
- → Informer de la nécessité de poursuivre les MHD + dépistage en post-partum
Diabète préexistant
- Hyperglycémie périconceptionnelle augmente le risque de malformations graves et d'ASP → Programmer les grossesses
- Complications :
- Risques fœtaux : ASP, malformations congénitales graves, macrosomie fœtale (dystocie des épaules), hydramnios, MFIU, accouchement prématuré
- Risques néonataux : mortalité néonatale, hypoglycémie néonatale, DR par MMH, cardiopathies
- Risques maternels : pré-éclampsie, MAP, risque infectieux, aggravation d'une microangiopathie préexistante
- Thérapeutique :
- Pour équilibre glycémique en périconceptionnel et tout au long de la grossesse
- Multidisciplinaire
- Education, MHD (1800 kcal/j en 3 repas + 2 collations avec 50% de glucides), insulinothérapie, surveillance stricte (ASG, consultations avec endocrinologue, surveillance obstétricale)
- Arrêt des antidiabétiques oraux et relais par insulinothérapie
- Echographie spécialisée au troisième trimestre
- Contre-indication à la COP
Menace d'accouchement prématuré et prématurité
- Accouchement prématuré = avant 37 SA
- MAP = contractions utérines douloureuses et rapprochées + modifications du col (si pas d'intervention → accouchement)
- Prématurité = cause la plus importante de mortalité et de morbidité périnatales (60% des décès périnataux)
- Trois groupes de prématurité :
- 32 à 37 SA = Moyenne prématurité
- 28 à 32 SA = Grande prématurité
- < 28 SA = Très grande prématurité
- Distinguer prématurité spontanée et prématurité induite (extraction fœtale en urgence)
Etiologie
- Pas de cause retrouvée dans 40% des cas
Causes maternelles
- Facteurs de risque : ATCD d'accouchement prématuré, ATCD d'ASP, ATCD d'IVG, âge (< 18 ans/> 35 ans), travail pénible, tabac et toxiques
- Causes générales
- Infections +++ : urinaire, cervico-vaginale, chorioamniotite, toute fièvre même isolée peut favoriser une MAP
- Anémie maternelle
- Diabète gestationnel
- Traumatisme abdominal
- Causes locales
- Malformations utérines (dont « utérus Distilbène »)
- Béance cervico-isthmique
Causes ovulaires
- Causes fœtales
- Grossesse multiple
- Hydramnios (secondaire à : diabète, malformation fœtale, immunisation materno-fœtale)
- Causes liées à l’œuf
- Rupture prématurée des membranes (RPM)
- Chorioamniotite
- Métrorragies du deuxième et troisième trimestres augmentent le risque
- Anomalies placentaires : PP, décollement placentaire
Diagnostic
- MAP = CU régulières et douloureuses + modifications du col + < 37 SA
- Col se ramollit, s'efface et se dilate
- Rechercher systématiquement : métrorragies associées, RPM
- Paraclinique :
- Electrocardiotocographie externe pour objectiver les CU
- Echographie du col utérin par voie endovaginale : mesure de la longueur cervicale (< 20-25 mm)
Conduite à tenir
Diagnostique
- Affirmer le diagnostic de MAP (vide supra)
- Etiologique : bilan infectieux (NFS, CRP, prélèvement vaginal, ECBU), recherche de RPM (recherche de LA = Actim Prom)
- Pré-thérapeutique : ionogramme sanguin (K+), glycémie et ECG avant β2-mimétiques
- Bilan fœtal : MAF, ERCF, Manning, biométries, quantité de LA, position du placenta
Thérapeutique
- Hospitalisation, mise au repos
- Traitement étiologique +++ notamment en cas d'infection
- Tocolyse
- 3 possibilités : β2-mimétiques (Salbutamol), antagonistes de l'ocytocine (Atosiban), inhibiteurs calciques (Nifédipine)
- Traitement d'attaque pendant 48h pour permettre l'action de la corticothérapie
- Contre-indication en cas de chorio-amniotite
- Corticothérapie prénatale
- Injection immédiate systématique de corticoïdes avant 34 SA
- 2 injections de Bétaméthasone (Célestène) IM à 24h d'intervalle
- Diminution de la morbi-mortalité due à la prématurité : maturation pulmonaire fœtale, diminution du risque d'hémorragie intra-ventriculaire, diminution du risque d'entérocolite ulcéro-nécrosante
- Mesures associées
- Chez les patientes Rh -, penser aux γ-globulines anti-D
- Prévention de la MTEV : bas de contention ± kiné
- Soutien psychologique
- Surveillance materno-fœtale (effets secondaires des traitements, tolérance globale, MAF, RCF)
Prévention
- Identification des grossesses à risque
- Recherche et prise en charge des facteurs de risque : infections urinaires et cervico-vaginales, cerclage en cas de béance cervico-isthmique, repos en cas de travail pénible, aide-ménagère...