253 : Insuffisance rénale chronique : Différence entre versions
De Wiki ECN
| Ligne 136 : | Ligne 136 : | ||
**Majoration du risque d'hyperkaliémie et des lésions osseuses | **Majoration du risque d'hyperkaliémie et des lésions osseuses | ||
== Métaboliques et endocriniennes == | == Métaboliques et endocriniennes == | ||
| + | *Hyperuricémie : fréquente, la plupart du temps asymptomatique (donc à ne pas traiter) | ||
| + | *Hyperlipidémie : deux profils | ||
| + | **Hypertryglicéridémie + ↓ HDL-C | ||
| + | **Hypercholestérolémie majeure en cas de néphropathie glomérulaire | ||
| + | **A traiter même si efficacité non-démontrée : | ||
| + | ***MHD | ||
| + | ***Statines, attention à la toxicité musculaire | ||
| + | ***'''Fibrates contre-indiqués chez l'insuffisant rénal et en association aux statines''' | ||
| + | *Hormones sexuelles : | ||
| + | **Homme : impuissance, diminution de la fertilité | ||
| + | **Femme : aménorrhée, diminution de la fertilité, augmentation du risque materno-fœtal | ||
| + | *Dénutrition protéino-énergétique : | ||
| + | **Secondaire à : réduction spontanée des apports alimentaires, augmentation du catabolisme protéique secondaire à l'acidose, diminution des synthèses protéiques par insulinorésistance | ||
| + | **Bilan nutritionnel (albumine, pré-albumine) est un marqueur pronostic important | ||
| + | **Prise en charge diététique indispensable | ||
| + | == Hématologiques == | ||
| + | *'''Anémie normochrome normocytaire arégénérative''' : | ||
| + | **Défaut de synthèse rénale d'EPO à partir d'un DFG < 60 mL/min | ||
| + | **Conséquences : | ||
| + | ***Asthénie, fatigabilité à l'effort et dyspnée, diminution de la libido | ||
| + | ***Voire angor fonctionnel | ||
| + | ***Augmentation du débit cardiaque → HVG → facteur de morbi-mortalité | ||
| + | *Troubles de l'hémostase primaire : défaut d'agrégation plaquettaire avec risque hémorragique en cas d'IRC avancée | ||
| + | *Déficit immunitaire : modéré, réponse atténuée aux vaccinations => '''vaccination contre HBV doit être précoce''' | ||
| + | == Troubles hydro-électrolytiques == | ||
| + | *Bilan hydro-sodé : | ||
| + | **Rétention hydrosodée contribuant à l'HTA, modérée | ||
| + | **Diminution des capacités d'adaptation rénale en cas de déplétion ou surcharge (=> éviter les évènements pourvoyeurs) | ||
| + | *Potassium = risque d''''hyperkaliémie''' | ||
| + | **Facteurs favorisants : acidose métabolique, prise de médicaments hyperkaliémiants (IEC, ARAII, AINS, diurétiques épargneurs de potassium) | ||
| + | **Fréquente à partir du stade 4 | ||
| + | == Autres == | ||
| + | *Digestives : | ||
| + | **Nausées, vomissements = signes d'hyperurémie (envisager le traitement le suppléance) | ||
| + | **Risque majoré de gastrite et d'ulcère à cause de l'anémie => à rechercher en cas de signes fonctionnels | ||
| + | **Pas de contre-indication aux IPP | ||
| + | *Neurologiques : | ||
| + | **Crampes fréquentes, favorisées par : dyskaliémies, hypocalcémie, hypomagnésémie | ||
| + | **Risque d'encéphalopathie hypertensive si HTA non-équilibrée | ||
| + | **Rares complications d'hyperurémie extrême : polynévrite urémique, encéphalopathie urémique | ||
| + | |||
| + | = Prise en charge = | ||
| + | |||
| + | = Suivi = | ||
| + | |||
= Sources = | = Sources = | ||
Version du 25 août 2013 à 13:23
Objectifs
- Diagnostiquer une insuffisance rénale chronique
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Diagnostic
- Maladie rénale chronique =
- Anomalie rénale fonctionnelle ou structurelle d'évolution > 3 mois
- Et/ou DGF < 60 mL/min/1,73m² depuis > 3 mois
- Epidémiologie :
- IRC terminale = 1'000 pour 1'000'000 d'habitants, incidence en augmentation
- Fréquence × 3 chez l'homme par rapport à la femme
- Principales causes d'IRT :
- Néphropathie diabétique (30%)
- Néphropathies vasculaires et hypertensives (25%)
- Glomérulonéphrites chroniques (15%)
- Néphropathies héréditaires (10%, PKRD+++)
Dépistage[1]
- Dépistage ciblé annuel recommandé
Populations à risque
- Diabète
- Hypertension artérielle traitée ou non
- Age > 60 ans
- Obésité (IMC > 30 kg/m²)
- Maladie cardio-vasculaire athéromateuse
- Insuffisance cardiaque
- Maladie de système ou auto-immune (lupus, vascularite, polyarthrite rhumatoïde...)
- Affection urologique (uropathie obstructive, infections urinaires récidivantes...)
- Antécédents familiaux de maladie rénale ayant évolué au stade d’insuffisance rénale chronique
- Exposition à des toxiques professionnels (plomb, cadmium, mercure, solvants organiques)
- Traitement néphrotoxique antérieur (AINS au long cours, chimiothérapie, radiothérapie...)
Moyens
- Dépistage annuel
- Dosage de la créatininémie avec estimation du DFG
- Albuminurie sur échantillon urinaire (exprimé en rapport A/C)
Diagnostic d'une MRC
- Démarche diagnostique en 6 étapes :
- Affirmer la MRC
- Préciser le stade et le rythme évolutifs
- Faire le diagnostic étiologique
- Identifier les facteurs de progression
- Rechercher le retentissement si DFG < 60 mL/min
- Rechercher les facteurs de risque cardio-vasculaires
Affirmer la MRC
- Affirmer l'atteinte rénale :
- Connaître le DFG
- Rechercher une protéinurie ou une albuminurie
- Rechercher une anomalie du sédiment urinaire (hématurie ou leucocyturie)
- Rechercher une anomalie morphologique de l'appareil urinaire
- Affirmer le caractère chronique (évolution > 3 mois) :
- Critères anamnestiques : ATCD de maladie rénale, créatininémie antérieurement élevée
- Critères morphologiques : diminution de la taille des reins (< 10 cm/3 vertèbres en ASP)
- Critères biologiques : anémie normochrome normocytaire arégénérative, hypocalcémie (sauf situations particulières, cf item 310)
- Répéter le dosage à 3 mois sauf si situations nécessitant une prise en charge urgente (GNRP +++)
Préciser le stade
| DFG (mL/min) | Description | Stade |
|---|---|---|
| ≥ 90 | MRC avec fonction rénale normale | 1 |
| 60 - 90 | MRC avec insuffisance rénale légère | 2 |
| 44 - 59 30 - 45 |
Insuffisance rénale modérée | 3A 3B |
| 15 - 29 | Insuffisance rénale sévère | 4 |
| < 15 | Insuffisance rénale terminale (Ou traitement de suppléance) |
5 |
- Evaluation de l'évolutivité : formes rapidement progressives :
- A/C > 70 mg/mmol
- Albuminurie + hématurie
- ↓ DFG > 5 mL/min
- HTA non-contrôlée
Diagnostic étiologique
- Plus facile à un stade précoce (atrophie aux stades tardifs cachant les lésions primitives)
- Evaluation initiale[1] :
- Clinique :
- Recherche d'ATCD (rénaux, urinaires, cardiovasculaires, diabète, tabac, familiaux)
- Recherche d'exposition à des produits néphrotoxiques : professionnelle (plomb, cadmium...), médicamenteuse, alimentaires (phytothérapie)
- Mesures : poids, taille, IMC, tour de taille, PA
- Auscultation cardiaque, pouls périphériques, recherche de souffle vasculaire
- Recherche d'oedèmes, état d'hydratation, reins palpables, signes de maladie systémique ou d'obstacle urologique
- Examens complémentaires systématiques :
- Echographie rénale
- Créatininémie et DFG : stade et évolutivité
- Albuminurie, leucocyturie, hématurie, cytologie urinaire : évaluation de la MRC et recherche de glomérulopathie
- Bilan métabolique : glycémie à jeun, EAL
- Bilan initial des complications : Hémogramme, 25-OH-Vitamine D, uricémie
- Recherche de troubles hydro-électrolytiques : Na+, K+, bicarbonate
- Examens complémentaires non-systématiques :
- Echographie vésicale pour la recherche étiologique
- Recherche de complications à partir du stade 3 : urée et sodium urinaires, albuminémie et urémie, bilan phosphocalcique (PTH, Ca++, phosphore)
- Clinique :
Facteurs de progression
- Pression artérielle et protéinurie
- Episodes d'insuffisance rénale aiguë :
- Déshydratation extra-cellulaire : diurétiques, diarrhée, vomissements
- Médicaments à effets hypovolémiques : AINS, IEC, ARAII (surtout si IRA rénovasculaire)
- Obsacle sur les voies urinaires
- Nephrotoxicité : produits de contraste iodés, médicaments
- Pathologie surajoutée : PNA, néphropathie vasculaire
- Nécessité de restreindre les apports protidiques modérément
- Contrôle d'un éventuel diabète
- Sevrage tabagique
Complications
- Apparaissent en général quand le DFG est < 60 mL/min/1,73m²
Cardio-vasculaires
- HTA :
- Précoce, surtout si néphropathie vasculaire ou glomérulaire, ou PKRD
- Complication et facteur de progression majeur
- Volo-dépendante => régime hyposodé et diurétiques +++ (en plus des bloqueurs du SRAA)
- Lésions artérielles (artério- et athérosclérose) :
- Facteurs de risque communs (HTA, dyslipidémie, diabète, âge, tabac) mais aussi spécifiques : troubles du métabolisme phospho-calcique (médiacalcose), anémie, insulino-résistance...
- Risque vasculaire très élevé chez les IRC => risque d'IDM, d'AVC et d'AOMI
- Atteintes cardiaques :
- Hypertrophie ventriculaire gauche (anémie et HTA)
- Calcifications valvulaires et coronariennes
- Cardiopathie urémique
- Exceptionnelle péricardite hyperurémique
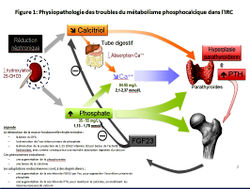
Métabolisme phospho-calcique
- Troubles métaboliques :
- Hyperparathyroïdie secondaire
- Déficit en vitamine D active
- Hypocalcémie (tardive)
- Hyperphosphatémie (tardive)
- Acidose métabolique
- Conséquences = Ostéodystrophie rénale :
- 'Ostéomalacie : diminution de la formation osseuse => douleurs osseuses, déminéralisation en radiologie, diminution de la 1,25-OH-vitamine D3
- Ostéite fibreuse : destruction osseuse accélérée => douleurs et fractures pathologiques, résorption des extrémités osseuses et lacunes en radiologie, augmentation de la PTH
- Acidose métabolique aggrave les lésions osseuses
Equilibre acido-basique
- Acidose métabolique chronique par perte de bicarbonates
- Conséquences :
- Catabolisme protéique excessif
- Majoration du risque d'hyperkaliémie et des lésions osseuses
Métaboliques et endocriniennes
- Hyperuricémie : fréquente, la plupart du temps asymptomatique (donc à ne pas traiter)
- Hyperlipidémie : deux profils
- Hypertryglicéridémie + ↓ HDL-C
- Hypercholestérolémie majeure en cas de néphropathie glomérulaire
- A traiter même si efficacité non-démontrée :
- MHD
- Statines, attention à la toxicité musculaire
- Fibrates contre-indiqués chez l'insuffisant rénal et en association aux statines
- Hormones sexuelles :
- Homme : impuissance, diminution de la fertilité
- Femme : aménorrhée, diminution de la fertilité, augmentation du risque materno-fœtal
- Dénutrition protéino-énergétique :
- Secondaire à : réduction spontanée des apports alimentaires, augmentation du catabolisme protéique secondaire à l'acidose, diminution des synthèses protéiques par insulinorésistance
- Bilan nutritionnel (albumine, pré-albumine) est un marqueur pronostic important
- Prise en charge diététique indispensable
Hématologiques
- Anémie normochrome normocytaire arégénérative :
- Défaut de synthèse rénale d'EPO à partir d'un DFG < 60 mL/min
- Conséquences :
- Asthénie, fatigabilité à l'effort et dyspnée, diminution de la libido
- Voire angor fonctionnel
- Augmentation du débit cardiaque → HVG → facteur de morbi-mortalité
- Troubles de l'hémostase primaire : défaut d'agrégation plaquettaire avec risque hémorragique en cas d'IRC avancée
- Déficit immunitaire : modéré, réponse atténuée aux vaccinations => vaccination contre HBV doit être précoce
Troubles hydro-électrolytiques
- Bilan hydro-sodé :
- Rétention hydrosodée contribuant à l'HTA, modérée
- Diminution des capacités d'adaptation rénale en cas de déplétion ou surcharge (=> éviter les évènements pourvoyeurs)
- Potassium = risque d'hyperkaliémie
- Facteurs favorisants : acidose métabolique, prise de médicaments hyperkaliémiants (IEC, ARAII, AINS, diurétiques épargneurs de potassium)
- Fréquente à partir du stade 4
Autres
- Digestives :
- Nausées, vomissements = signes d'hyperurémie (envisager le traitement le suppléance)
- Risque majoré de gastrite et d'ulcère à cause de l'anémie => à rechercher en cas de signes fonctionnels
- Pas de contre-indication aux IPP
- Neurologiques :
- Crampes fréquentes, favorisées par : dyskaliémies, hypocalcémie, hypomagnésémie
- Risque d'encéphalopathie hypertensive si HTA non-équilibrée
- Rares complications d'hyperurémie extrême : polynévrite urémique, encéphalopathie urémique