253 : Insuffisance rénale chronique : Différence entre versions
De Wiki ECN
(→Préciser le stade) |
(→Transplantation rénale) |
||
| Ligne 229 : | Ligne 229 : | ||
==== Transplantation rénale ==== | ==== Transplantation rénale ==== | ||
*Meilleure méthode lorsqu'elle est possible : meilleure qualité de vite, morbidité cardio-vasculaire moindre, espérance de vie supérieure et coût inférieur dès la première année | *Meilleure méthode lorsqu'elle est possible : meilleure qualité de vite, morbidité cardio-vasculaire moindre, espérance de vie supérieure et coût inférieur dès la première année | ||
| − | *Voir [[item 127]] | + | *Voir [[transplantation|item 127]] |
| + | |||
==== Hémodialyse ==== | ==== Hémodialyse ==== | ||
*Technique la plus utilisée en France | *Technique la plus utilisée en France | ||
Version actuelle en date du 24 mars 2014 à 13:24
Objectifs
- Diagnostiquer une insuffisance rénale chronique
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Diagnostic
- Maladie rénale chronique =
- Anomalie rénale fonctionnelle ou structurelle d'évolution > 3 mois
- Et/ou DGF < 60 mL/min/1,73m² depuis > 3 mois
- Epidémiologie :
- IRC terminale = 1'000 pour 1'000'000 d'habitants, incidence en augmentation
- Fréquence × 3 chez l'homme par rapport à la femme
- Principales causes d'IRT :
- Néphropathie diabétique (30%)
- Néphropathies vasculaires et hypertensives (25%)
- Glomérulonéphrites chroniques (15%)
- Néphropathies héréditaires (10%, PKRD+++)
Dépistage[1]
- Dépistage ciblé annuel recommandé
Populations à risque
- Diabète
- Hypertension artérielle traitée ou non
- Age > 60 ans
- Obésité (IMC > 30 kg/m²)
- Maladie cardio-vasculaire athéromateuse
- Insuffisance cardiaque
- Maladie de système ou auto-immune (lupus, vascularite, polyarthrite rhumatoïde...)
- Affection urologique (uropathie obstructive, infections urinaires récidivantes...)
- Antécédents familiaux de maladie rénale ayant évolué au stade d’insuffisance rénale chronique
- Exposition à des toxiques professionnels (plomb, cadmium, mercure, solvants organiques)
- Traitement néphrotoxique antérieur (AINS au long cours, chimiothérapie, radiothérapie...)
Moyens
- Dépistage annuel
- Dosage de la créatininémie avec estimation du DFG
- Albuminurie sur échantillon urinaire (exprimé en rapport A/C)
Diagnostic d'une MRC
- Démarche diagnostique en 6 étapes :
- Affirmer la MRC
- Préciser le stade et le rythme évolutifs
- Faire le diagnostic étiologique
- Identifier les facteurs de progression
- Rechercher le retentissement si DFG < 60 mL/min
- Rechercher les facteurs de risque cardio-vasculaires
Affirmer la MRC
- Affirmer l'atteinte rénale :
- Connaître le DFG
- Rechercher une protéinurie ou une albuminurie
- Rechercher une anomalie du sédiment urinaire (hématurie ou leucocyturie)
- Rechercher une anomalie morphologique de l'appareil urinaire
- Affirmer le caractère chronique (évolution > 3 mois) :
- Critères anamnestiques : ATCD de maladie rénale, créatininémie antérieurement élevée
- Critères morphologiques : diminution de la taille des reins (< 10 cm/3 vertèbres en ASP)
- Critères biologiques : anémie normochrome normocytaire arégénérative, hypocalcémie (sauf situations particulières, cf item 310)
- Répéter le dosage à 3 mois sauf si situations nécessitant une prise en charge urgente (GNRP +++)
Préciser le stade
| DFG (mL/min) | Description | Stade |
|---|---|---|
| ≥ 90 | MRC avec fonction rénale normale | 1 |
| 60 - 90 | MRC avec insuffisance rénale légère | 2 |
| 44 - 59 30 - 45 |
Insuffisance rénale modérée | 3A 3B |
| 15 - 29 | Insuffisance rénale sévère | 4 |
| < 15 | Insuffisance rénale terminale (Ou traitement de suppléance) |
5 |
- Evaluation de l'évolutivité : formes rapidement progressives :
- A/C > 70 mg/mmol
- Albuminurie + hématurie
- ↓ DFG > 5 mL/min/an
- HTA non-contrôlée
Diagnostic étiologique
- Plus facile à un stade précoce (atrophie aux stades tardifs cachant les lésions primitives)
- Evaluation initiale[1] :
- Clinique :
- Recherche d'ATCD (rénaux, urinaires, cardiovasculaires, diabète, tabac, familiaux)
- Recherche d'exposition à des produits néphrotoxiques : professionnelle (plomb, cadmium...), médicamenteuse, alimentaires (phytothérapie)
- Mesures : poids, taille, IMC, tour de taille, PA
- Auscultation cardiaque, pouls périphériques, recherche de souffle vasculaire
- Recherche d'oedèmes, état d'hydratation, reins palpables, signes de maladie systémique ou d'obstacle urologique
- Examens complémentaires systématiques :
- Echographie rénale
- Créatininémie et DFG : stade et évolutivité
- Albuminurie, leucocyturie, hématurie, cytologie urinaire : évaluation de la MRC et recherche de glomérulopathie
- Bilan métabolique : glycémie à jeun, EAL
- Bilan initial des complications : Hémogramme, 25-OH-Vitamine D, uricémie
- Recherche de troubles hydro-électrolytiques : Na+, K+, bicarbonate
- Examens complémentaires non-systématiques :
- Echographie vésicale pour la recherche étiologique
- Recherche de complications à partir du stade 3 : urée et sodium urinaires, albuminémie et urémie, bilan phosphocalcique (PTH, Ca++, phosphore)
- Clinique :
Facteurs de progression
- Pression artérielle et protéinurie
- Episodes d'insuffisance rénale aiguë :
- Déshydratation extra-cellulaire : diurétiques, diarrhée, vomissements
- Médicaments à effets hypovolémiques : AINS, IEC, ARAII (surtout si IRC rénovasculaire)
- Obsacle sur les voies urinaires
- Nephrotoxicité : produits de contraste iodés, médicaments
- Pathologie surajoutée : PNA, néphropathie vasculaire
- Nécessité de restreindre les apports protidiques modérément
- Contrôle d'un éventuel diabète
- Sevrage tabagique
Complications
- Apparaissent en général quand le DFG est < 60 mL/min/1,73m²
Cardio-vasculaires
- HTA :
- Précoce, surtout si néphropathie vasculaire ou glomérulaire, ou PKRD
- Complication et facteur de progression majeur
- Volo-dépendante => régime hyposodé et diurétiques +++ (en plus des bloqueurs du SRAA)
- Lésions artérielles (artério- et athérosclérose) :
- Facteurs de risque communs (HTA, dyslipidémie, diabète, âge, tabac) mais aussi spécifiques : troubles du métabolisme phospho-calcique (médiacalcose), anémie, insulino-résistance...
- Risque vasculaire très élevé chez les IRC => risque d'IDM, d'AVC et d'AOMI
- Atteintes cardiaques :
- Hypertrophie ventriculaire gauche (anémie et HTA)
- Calcifications valvulaires et coronariennes
- Cardiopathie urémique
- Exceptionnelle péricardite hyperurémique
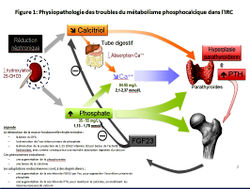
Métabolisme phospho-calcique
- Troubles métaboliques :
- Hyperparathyroïdie secondaire
- Déficit en vitamine D active
- Hypocalcémie (tardive)
- Hyperphosphatémie (tardive)
- Acidose métabolique
- Conséquences = Ostéodystrophie rénale :
- Ostéomalacie : diminution de la formation osseuse => douleurs osseuses, déminéralisation en radiologie, diminution de la 1,25-OH-vitamine D3
- Ostéite fibreuse : destruction osseuse accélérée => douleurs et fractures pathologiques, résorption des extrémités osseuses et lacunes en radiologie, augmentation de la PTH
- Acidose métabolique aggrave les lésions osseuses
Equilibre acido-basique
- Acidose métabolique chronique par perte de bicarbonates
- Conséquences :
- Catabolisme protéique excessif
- Majoration du risque d'hyperkaliémie et des lésions osseuses
Métaboliques et endocriniennes
- Hyperuricémie : fréquente, la plupart du temps asymptomatique (donc à ne pas traiter)
- Hyperlipidémie : deux profils
- Hypertryglicéridémie + ↓ HDL-C
- Hypercholestérolémie majeure en cas de néphropathie glomérulaire
- A traiter même si efficacité non-démontrée :
- MHD
- Statines, attention à la toxicité musculaire
- Fibrates contre-indiqués chez l'insuffisant rénal et en association aux statines
- Hormones sexuelles :
- Homme : impuissance, diminution de la fertilité
- Femme : aménorrhée, diminution de la fertilité, augmentation du risque materno-fœtal
- Dénutrition protéino-énergétique :
- Secondaire à : réduction spontanée des apports alimentaires, augmentation du catabolisme protéique secondaire à l'acidose, diminution des synthèses protéiques par insulinorésistance
- Bilan nutritionnel (albumine, pré-albumine) est un marqueur pronostic important
- Prise en charge diététique indispensable
Hématologiques
- Anémie normochrome normocytaire arégénérative :
- Défaut de synthèse rénale d'EPO à partir d'un DFG < 60 mL/min
- Conséquences :
- Asthénie, fatigabilité à l'effort et dyspnée, diminution de la libido
- Voire angor fonctionnel
- Augmentation du débit cardiaque → HVG → facteur de morbi-mortalité
- Troubles de l'hémostase primaire : défaut d'agrégation plaquettaire avec risque hémorragique en cas d'IRC avancée
- Déficit immunitaire : modéré, réponse atténuée aux vaccinations => vaccination contre HBV doit être précoce
Troubles hydro-électrolytiques
- Bilan hydro-sodé :
- Rétention hydrosodée contribuant à l'HTA, modérée
- Diminution des capacités d'adaptation rénale en cas de déplétion ou surcharge (=> éviter les évènements pourvoyeurs)
- Potassium = risque d'hyperkaliémie
- Facteurs favorisants : acidose métabolique, prise de médicaments hyperkaliémiants (IEC, ARAII, AINS, diurétiques épargneurs de potassium)
- Fréquente à partir du stade 4
Autres
- Digestives :
- Nausées, vomissements = signes d'hyperurémie (envisager le traitement de suppléance)
- Risque majoré de gastrite et d'ulcère à cause de l'anémie => à rechercher en cas de signes fonctionnels
- Pas de contre-indication aux IPP
- Neurologiques :
- Crampes fréquentes, favorisées par : dyskaliémies, hypocalcémie, hypomagnésémie
- Risque d'encéphalopathie hypertensive si HTA non-équilibrée
- Rares complications d'hyperurémie extrême : polynévrite urémique, encéphalopathie urémique
Prise en charge[1]
A tous les stades
Education du patient
- Connaissance de la maladie et des traitements
- Apprentissage de la néphroprotection, connaissance des néphrotoxiques (médicaments, automédication, radiologie, phytothérapie, exposition professionnelle : plomb, mercure, cadmium)
- Arrêt du tabac
- Autosurveillance : poids, PA
- Mesures hygiéno-diététiques :
- Activité physique régulière et alimentation équilibrée
- Apports caloriques : 30 à 40 kcal/kg/j
- Apports en sel < 6 g/j
- Apports hydriques normaux : ~1,5 L/j, ni restreint ni forcé
- Apports protéiques normaux sans excès
- Autres : consultation diététique, accompagnement psychosocial, prise en charge en réseau
- ALD
Médicaments et vaccinations
- Objectif principal = diminuer la PA et la protéinurie
- Traitement par bloqueur du SRAA : IEC ou ARAII si HTA ou albuminurie
- Objectifs thérapeutiques :
- PA < 140/90 en l'absence de diabète et/ou d'albuminurie
- PA < 130/80 si diabète et/ou albuminurie
- Prévention du risque vasculaire et prise en charge des FdRV
- Vaccination anti-grippale
A partir du stade 3
- Préservation du capital veineux
- Normaliser les apports protéiques : 0,8 à 1 g/kg/j
- Sérologie et vaccination contre l'hépatite B
- Traitement des complications :
- Anémie :
- Prévenir, rechercher et corriger une carence martiale
- Substitution en EPO si Hb < 11 g/dL (objectif 11-12)
- Pas de transfusion (sauf situations d'urgence)
- Troubles phosphocalciques :
- Apports calciques ≥ 1 g/j
- Restriction des apports en phosphore ± complexants du phosphore
- Apports de vitamine D3 si carence avérée
- Objectifs de traitement : calcémie normale, phosporémie < 1,5 mmol/L, PTH < 3N
- Métaboliques :
- Eviter les apports sodés excessifs sauf néphropathie avec perte de sel
- Eviter les apports hydriques excessifs
- Prévention de l'hyperkaliémie : limiter les apports, corriger une acidose métabolique, résines échangeuses d'ions (Kayexalate)
- Prévention de l'acidose métabolique : objectif de HCO3- > 22 mEq/L, gélules de bicarbonates de sodium ou eau de Vichy
- Anémie :
A partir du stade 4
- DFG < 30 mL/min
- Préparer au traitement de suppléance 1 an avant la date prévisible de nécessité
Traitement de suppléance
Techniques
Transplantation rénale
- Meilleure méthode lorsqu'elle est possible : meilleure qualité de vite, morbidité cardio-vasculaire moindre, espérance de vie supérieure et coût inférieur dès la première année
- Voir item 127
Hémodialyse
- Technique la plus utilisée en France
- Durées de vie dans la technique les plus longues, mais technique la plus coûteuse
- Différents niveaux de structure d'hémodialyse selon les besoins médicaux (du centre d'hémodialyse lourd à l'hémodialyse à domicile par patient autonome)
- Principe : 2 types d'échanges :
- Transferts diffusifs selon le gradient de concentration
- Transferts convectifs par ultrafiltration selon un gradient de pression, permettant une soustraction liquidienne chez les patients anuriques
- En pratique :
- 3 séances de 4 à 6 heures par semaine
- Nécessite : circulation extra-corporelle, générateur d'hémodialyse et dialyseur, installation du traitement de l'eau
- → Abord vasculaire (fistule artério-veineuse de préférence) + anticoagulation efficace du circuit extra-corporel
- Objectifs :
- Contrôler les volumes liquidiens → poids idéal théorique et PA normale
- Soustraire les molécules à élimination urinaire (urée, créatinine...)
- Corriger les anomalies hydro-électrolytiques
- Régime alimentaire spécifique :
- Restriction hydrique : 500 mL + diurèse résiduelle
- Alimentation hyposodée
- Apports protéiques : 1,2 g/kg/j
- Apports caloriques : 35 kcal/kg/j
Dialyse péritonéale
- Permet un traitement à domicile, mieux tolérée hémodynamiquement
- Performances d'épuration moindres, durée d'utilisation limitée à 5 ans (altération du péritoine)
- Utilisation de la membrane péritonéale comme membrane de dialyse
- En pratique :
- Cathéter posé chirurgicalement : une extrémité dans le Douglas, l'autre tunnelisée à la la peau
- Système de connexion aseptique
- Poches de dialysat stériles, ~2 L
- Deux techniques : manuelle (3 à 5 échanges de quelques heures) ou automatisée (par une machine pendant la nuit)
- Objectifs : contrôler les volumes liquidiens, soustraire les molécules à élimination urinaire, corriger les anomalies hydro-électrolytiques
- Régime alimentaire comparable à celui de l'hémodialyse, mais restriction hydrique moins sévère car diurèse souvent conservée
Mise en route
- Information du patient sur les techniques
- Prise en charge à 100%
- Etudier l'opportunité d'un reclassement professionnel
- Précautions :
- Préserver le réseau veineux d'un membre supérieur (de préférence non-dominant)
- Vaccination contre l'hépatite B : risque d'hépatite B nosocomiale en hémodialyse
- Début :
- Au stade 4 ou 5
- Fistule artério-veineuse doit être créée plusieurs mois avant le début
- Inscription sur liste de transplantation au stade 5
- Choix entre hémodialyse et DP : selon degré de rétention hydrosodée, d'asthénie, nausées, dénutrition, perte de poids, rétention azotée, troubles hydro-électrolytiques non contrôlés
- Il vaut mieux commencer un peu trop tôt qu'en urgence
Suivi[1]
Clinique
- A tous les stades :
- Implication du patient dans la prise en charge : autosurveillance, néphroprotection, sevrage tabagique, mesures hygiéno-diététiques
- Poids, PA, diurèse, signes de rétention hydro-sodée ou de DHEC, troubles mictionnels
- Evaluation des traitements : efficacité, observance, tolérance
- Qualité de vie, retentissement psychosocial
- A partir du stade 3B :
- Dépistage des complications
- Dépistage des facteurs de progression
- Protection du capital vasculaire
- A partir du stade 4 : préparer l'EER
- Suivi complémentaire : cardiologue, diabétologue, diététicien, infirmier, psychologue, tabacologue
Biologique
Fréquence de contrôle des paramètres :
| Stade | 1 à 3A | 3B | 4 | 5 avant EER |
|---|---|---|---|---|
| EAL et glycémie | 1/an | |||
| AgHBs (non-vacciné) AC anti-HBs (vacciné) |
- | 1/3 ans | 1/an | |
| Créatininémie | 1/an | 1/6 mois | 1/3-6 mois | 1/1-3 mois |
| Albuminurie | 1/an | 1/6 mois | ||
| Ionogramme Hémogramme avec réticulocytes Bilan martial |
- | 1/an | 1/6 mois | 1/3 mois |
| Albuminémie | - | 1/an | 1/6 mois | |
| 25-OH-Vitamine D | 1/an en l'absence de carence | |||
| PTH | - | - | 1/6 mois | 1/3 mois |
| Phosphatase alcaline | - | 1/3 mois | ||