227 : Bronchopneumopathie chronique obstructive
De Wiki ECN
Révision de 21 avril 2014 à 16:02 par Norfen (discussion | contributions) (→Mesures hygiéno-diététiques)
Objectifs
- Diagnostiquer une bronchopneumopathie chronique obstructive
- Identifier les situations d’urgence (P) et planifier leur prise en charge
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Physiopathologie
- Caractéristique = trouble ventilatoire obstructif (TVO, VEMS/CVF < 0,7) + contexte clinique compatible (tabagisme, exposition professionnelle)
- BPCO inclut :
- Bronchite chronique : hypersécrétion bronchique, toux productive quotidienne durant > 3 mois /an pendant au moins 2 ans consécutifs
- Emphysème : élargissement anormal et permanent des espaces aériens avec destruction des parois alvéolaires sans fibrose
- Affections exclues : asthme, dilatation des bronches, mucoviscidose, bronchiolites obstructives
Epidémiologie
- 1 million de BPCO symptomatiques en France, 100000 sous OLD
- 16000 morts/an en France
- Facteurs de risque :
- Tabac
- Exposition professionnelle
- Tabagisme passif et infections respiratoires de la petite enfance ?
- Facteur génétique rare : déficit en α1-antitrypsine
Histoire naturelle
- Déclin progressif de la fonction respiratoire mesuré par le VEMS
- Classification de GOLD :
| Stade de sévérité | Définition | Symptômes présents |
|---|---|---|
| I : léger | VEMS ≥ 80% | Dyspnée lors d'efforts importants |
| II : modéré | VEMS 50 - 80 % | Dyspnée dans la vie quotidienne Exacerbations altérant la qualité de vie |
| III : sévère | VEMS 30 - 50 % | Dyspnée pour des efforts limités Exacerbations altérant fortement la qualité de vie |
| IV : très sévère | VEMS < 30% ou < 50% + insuffisance respiratoire ou cardiaque droite |
Dyspnée au moindre effort Qualité de vie très altérée Exacerbations mettant en jeu le pronostic vital |
- Facteurs pronostiques (BODE : BMI, Obstruction, Dyspnée, Exercice) :
- Etat nutritionnel (IMC)
- VEMS
- Sévérité de la dyspnée
- Distance parcourue en 6 minutes
Diagnostic
Clinique
- Dyspnée :
- Maître-symptôme à rechercher chez tout fumeur
- Souvent sous-estimée
- Stadification MMRC :
- Stade 0 : dyspnée pour des efforts soutenus (> 2 étages)
- Stade 1 : dyspnée lors de la marche rapide/en pente
- Stade 2 : dyspnée à la marche sur terrain plat en suivant quelqu'un de son âge
- Stade 3 : dyspnée obligeant à s'arrêter pour reprendre son souffle après quelques minutes/centaines de mètres en terrain plat
- Stade 4 : dyspnée au moindre effort
- Exacerbations :
- Majoration de la dyspnée
- Majoration du volume/de la purulence des expectorations
- Majoration de la toux
- Initialement, ronchi isolés à l'auscultation
- Tardivement :
- Allongement du temps expiratoire ± lèvres pincées
- ↓ MV, atténuation BdC
- Distension thoracique (thorax en tonneau)
- Modifications posturales tardives :
- Distension thoracique
- Position du tripode
- Mise en jeu des muscles respiratoires accessoires
- Cyanose (hypoxie)
- Signes d'hypercapnie
- Signes d'hypertension pulmonaire et d'insuffisance ventriculaire droite
EFR
- Spirométrie, courbe débit/volume : TVO : VEMS/CVF < 0,7, aspect concave de la courbe expiratoire
- VEMS : valeur pronostique +++
- Pléthysmographie : mesure du volume résiduel, recherche de distension pulmonaire (CPT > 120% théorique, VR/CPT > 30%)
- Tests pharmacologiques : réversibilité possible (différence VEMS pré-post > 200 mL/12%) mais jamais complète (≠ asthme)
- DLCO : évaluation de la part d'emphysème (< 80%)
- Explorations complémentaires (VEMS < 50% +++) :
- Gaz du sang artériel
- Test d'exercice maximal : VO2 max à l'effort
- Test d'exercice sous-maximal : test de marche 6 minutes
Imagerie
- Radiographie thoracique :
- Recherche de pathologie associée : carcinome bronchique, cardiopathie
- Distension :
- Aplatissement des coupoles
- ↑ espaces clairs rétrosternal et rétrocardiaque (profil)
- ↑ diamètre thoracique antéro-postérieur
- Horizontalisation des côtes
- Hyperclarté pulmonaire
- TDM :
- Permet d'affirmer la présence d'emphysème
- Indications : doute diagnostique, indication chirurgicale, forme sévère
Bilan paraclinique
- Evaluation cardiaque : ECG, recherche d'hypertension pulmonaire ou d'insuffisance cardiaque
- Hémogramme : recherche de polyglobulie réactionnelle (hypoxémie), recherche d'anémie (facteur aggravant)
- Dosage de l'α1-antitrypsine indiqué si :
- BPCO avant 45 ans
- ATCD familiaux d'emphysème
- Absence de tabagisme
- Bilan des comorbidités : cardiovasculaires, cancer bronchique, ostéoporose, dysfonction musculaire, dénutrition, anxiété, dépression
Diagnostic différentiel
- Asthme avec obstruction bronchique fixée à dyspnée continue
- Dilatation des bronches (TDM ++)
- Bronchiolites
- Insuffisance cardiaque gauche
Traitement
Indications
Mesures hygiéno-diététiques
- Sevrage tabagique :
- Conseil minimal proposé à tout fumeur renouvelé régulièrement
- Seule mesure susceptible de ralentir le déclin du VEMS
- Aide au sevrage : substituts nicotiniques, varénicline, bupropion
- Thérapies cognitivo-comportementales
- Vaccinations :
- Vaccin anti-grippal annuel
- Vaccin polyosidique anti-pneumococcique tous les 5 ans
- Réhabilitation respiratoire :
- Optimisation du traitement
- Aide à l'arrêt du tabac
- Réentraînement à l'exercice
- Kinésithérapie respiratoire de drainage bronchique
- Prise en charge psychosociale et éducative
- Prise en charge nutritionnelle
Traitements médicamenteux
Bronchodilatateurs
- 3 familles :
- Anticholinergiques (CA : ipratropium, LA : tiotropium (Spiriva))
- β2-agonistes (CA : salbutamol, LA : formotérol/salmétérol)
- Théophyllines (pas de voie inhalée disponible, peu utilisées)
- Voie inhalée supérieure +++ mais impose une éducation à l'utilisation des appareils d'inhalation
- Courte durée d'action à la demande
- Longue durée d'action en cas de dyspnée persistante
Corticostéroïdes
- Jamais de corticothérapie orale au long cours
- Corticothérapie inhalée possible chez les malades sévères/très sévères
- En association aux agonistes β2 uniquement : Sérétide, Symbicort
Autres
- Mucomodificateurs : aucun intérêt
- Antileucotriènes : pas d'indication
- Anti-tussifs contre-indiqués
- β-bloquants possibles si indication cardiovasculaire
- Utilisation prudente des dépresseurs respiratoires
Support instrumental au long cours
- Oxygénothérapie au long cours :
- PaO2 < 55 mmHg en AA à distance d'une exacerbation
- Ou PaO2 ≤ 60 mmHg avec polyglobulie ou hypertension pulmonaire ou insuffisance ventriculaire droite
- Au moins 15h/24
- Assistance ventilatoire au long cours :
- Impossibilité de sevrage de la VM après décompensation aiguë
- Insuffisance respiratoire chronique sévèrement hypercapnique avec exacerbations fréquentes
Chirurgie
- Réduction du volume pulmonaire :
- Résection des zones les plus emphysémateuses
- ↓ distension, amélioration des conditions mécaniques et du rapport ventilation/perfusion
- Pas de bénéfice démontré sur la survie
- Chirurgie des bulles : en cas de bulle géante, compliquée ou compressive
- Transplantation : malade jeune, contre-indication à la réduction de volume (hypercapnie importante, hypertension pulmonaire)
Exacerbation de BPCO
Diagnostic
- BPCO connu :
- Majoration de dyspnée
- Majoration de la toux et des expectorations
- BPCO non-connu : démarche diagnostique de DRA
Signes de gravité
- Signes de détresse respiratoire aiguë (voir DRA)
- Critères d'hospitalisation :
- Signes de détresse respiratoire aiguë
- Absence de réponse au traitement initial
- Incertitude diagnostique
- Sujet âgé
- Absence de soutien à domicile
- OLD
- Comorbidités : insuffisance cardiaque, alcoolisme, pathologie neurologique
Facteurs déclenchants
- Infection respiratoire basse :
- Bronchite, pneumonie
- Germes : H. influenzae, S. pneumoniae, Moraxella catarrhalis
- Germes du BPCO très sévère : S. aureus, P. aeruginosa, entérobactéries
- Dysfonction cardiaque gauche
- EP
- Pneumothorax
- Prise de traitement sédatif ou opiacé
- Chirurgie abdominale susmésocolique
- Traumatisme thoracique ou vertébral
- Enquête diagnostique (uniquement si patient hospitalisé) :
- Diagnostic de gravité : gaz du sang +++
- Recherche de facteur déclenchant : CRP, BNP, PCT, D-dimères
Traitement
Bronchodilatateurs
- En aérosol-doseur :
- Salbutamol 2 bouffées 4 à 12 fois/j
- Ipratropium 2 bouffées 4 à 12 fois/j
- En nébulisation :
- Bricanyl 5 mg 4 à 8 fois/j
- Atrovent 0,5 mg 3-4 fois/j
Antibiothérapie
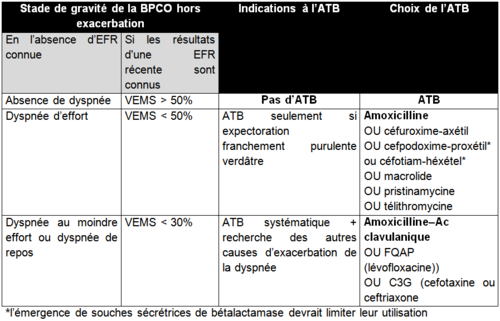
- Indications :
- Réévaluation systématique à J3
- Durée totale 7 jours
Corticothérapie systémique
- Pas d'indication à domicile sauf absence d'amélioration à 48h
- Systématique en hospitalisation : 0,5 mg/kg/j pendant 7 jours
Oxygénothérapie
- Nasale, débit faible, pour SpO2 88-92%
- Surveillance gazométrique : risque d'hypercapnie
Ventilation non-invasive
- Indication : décompensation avec acidose < 7,35
- VNI au masque réduit le recours à l'IOT/VM, la durée de séjour en réanimation et le risque infectieux
- IOT/VM si contre-indication à la VNI :
- Arrêt respiratoire
- Coma, choc
- Troubles de déglutition, hypersécrétion
- Agitation, opposition
Mesures associées
- Anticoagulation systématique en milieu hospitalier : héparinothérapie préventive
- Kinésithérapie de désencombrement systématique
- Traitement de la cause