20 : Prévention des risques fœtaux : infection, médicaments, toxiques, irradiation
De Wiki ECN
Révision de 10 juillet 2013 à 15:59 par Norfen (discussion | contributions)
Sommaire
Objectifs
- Expliquer les éléments de prévention vis à vis des infections à risque fœtal
- Préciser les particularités de la pharmacocinétique des médicaments chez la femme enceinte et les risques des médicaments durant la grossesse
- Donner une information sur les risques liés au tabagisme, à l’alcool, à la prise de médicaments ou de drogues, à l’irradiation maternelle pour la mère et le fœtus
Infections
Toxoplasmose
- Parasite : Toxoplasma gondii
- 50% des femmes immunisées en France, 1,5% d'incidence de séroconversion pendant la grossesse
- Risque lié à une toxoplasmose congénitale avec malformations, importance d'un traitement anténatal
Prévention
- Dépistage sérologique systématique lors du bilan préconceptionnel puis tout au long de la grossesse[1]
- Sérologie mensuelle en cas de séronégativité au 1er trimestre
- Mesures hygiéno-diététiques :
- Consommer la viande bien cuite ou après congélation
- Bien laver les fruits et légumes
- Se laver les mains après manipulation de viande, fruits ou légumes crus ou après contact avec la terre
- Eviter le contact avec les chats et leur litière
- Primo-infection asymptomatique dans 90% des cas, parfois symptomatologie aspécifique (syndrome pseudo-grippal, syndrome mono-nucléosique)
| IgM | IgG | Interprétation |
|---|---|---|
| - | - | Patiente non immunisée ? Surveillance mensuelle + MHD |
| - | + | Immunité ancienne (à confirmer à 15 j) ? Pas de surveillance (sauf immunodépression) |
| + | - | Séroconversion toxoplasmique |
| + | + | Infection évolutive ou ancienne, dater la primo-infection par un test d'avidité des IgG |
Risques
- Risque de diffusion hématogène et passage transplacentaire, maximal entre 10 et 24 SA
- Avortement spontané
- MFIU
- Atteinte cérébrale (microcalcifications, hydrocéphalie, microcéphalie)
- Atteinte ophtalmique (choriorétinite, cataracte congénitale)
- Epanchements des séreuses
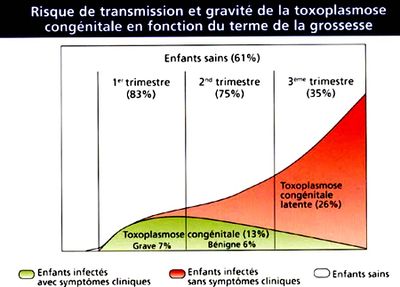
- Risque de transmission augmente avec le terme mais le risque de gravité diminue avec lui
- 1er trimestre → 15% de risque de transmission, risque malformatif important
- 2ème trimestre → 90% de risque de transmission mais risque malformatif faible
Prise en charge
Initiale systématique
- Pour toute séroconversion en cours de grossesse :
- Spiramycine en urgence (3 MUI * 3/j) pour diminuer le risque de passage transplacentaire
- Amniocentèse à partir de 18 SA et au moins 4 semaines à partir de la séroconversion, pour rechercher une contamination fœtale
- Prévenir du risque de perte fœtale ≈ 1%
- Recherche de T. gondii par PCR + test d'inoculation à la souris pour rattraper les faux négatifs
- Sensibilité amniocentèse ≈ 65% → Résultat négatif n'élimine pas le diagnostic
Secondaire adaptée aux résultats de l'amniocentèse
- Recherche négative
- PEC anténatale :
- Spiramycine jusqu'à accouchement (risque de FN)
- Surveillance échographique mensuelle, recherche de fœtopathie ± IRM fœtale si doute échographique
- PEC postnatale :
- Examen clinique à la recherche d'une fœtopathie : troubles neurologiques, hydrocéphalie, microcéphalie, choriorétinite, HMG, SMG, ictère
- Echographie transfontanellaire
- Examen placentaire → Recherche de T. gondii par PCR + inoculation à la souris
- Sérologie fœtale au cordon, puis tous les mois pendant 1 an
- PEC anténatale :
- Recherche positive → Toxoplasmose congénitale
- PEC anténatale : Echographie obstétricale mensuelle à la recherche de fœtopathie (dilatation des ventricules, hyperéchogénicité cérébrale, HMG, ascite
- Si pas de signe de fœtopathie, traitement curatif jusqu'à l'accouchement = Pyriméthamine + Sulfadiazine + supplémentation en acide folinique + surveillance biologique (NFS car hématotoxique)
- Si signes de fœtopathie, demande d'IMG recevable
- PEC postnatale
- Examen clinique à la naissance + surveillance prolongée (plusieurs années)
- Echographie transfontanellaire
- Examen placentaire → PCR + inoculation à la souris
- Sérologies fœtales au cordon puis mensuelle jusqu'à 1 an
- Prise en charge pédiatrique spécialisée adaptée
- PEC anténatale : Echographie obstétricale mensuelle à la recherche de fœtopathie (dilatation des ventricules, hyperéchogénicité cérébrale, HMG, ascite
Rubéole
- Infection virale (Togavirus = Rubivirus) à transmission respiratoire
- Risque de fœtopathie = rubéole congénitale
- Risque nul si > 18 SA
Prévention
- Dépistage sérologique systématique [1]
- Prévention = Vaccination (vaccin viral vivant atténué)
- Diagnostic posé si présence d'IgM et ↑ IgG à 15 j d'intervalle
- Sérologie réalisée :
- Dans le bilan préconceptionnel (vaccination si négative)
- Systématiquement en début de grossesse (Cs 1er trimestre)
- Si négative → Contrôle à 18-20 SA pour éliminer une primo-infection pendant la période à risque + Vaccination post-partum
- Si positive (IgG) → Immunité ancienne probable, contrôle + test d'avidité si doute
- En cas d'éruption maternelle évocatrice (débutant au visage, s'étendant au tronc et aux extrémités ± fièvre et ADP), dans les 48h
- En cas de contage avec un enfant présentant une éruption suspecte, dans les 10 jours
Risques
- Passage transplacentaire à l'occasion d'une virémie
- → Risque de rubéole congénitale
- RCIU (75%)
- Cardiopathie (50%)
- Anomalies cérébrales (calcification, microcéphalie, retard mental)
- Anomalies ophtalmologiques : cataracte +++, microphtalmie, glaucome
- Surdité d'origine centrale (95%)
- Triade de Cregg = cataracte + cardiopathie + surdité
- Demande d'IMG recevable
- Risque malformatif :
- Majeur avant 13 SA
- Surdité surtout entre 13 et 18 SA
- Nul après 18 SA
Prise en charge d'une primo-infection
- Primo-infection avant 18 SA → Recherche de rubéole congénitale
- Amniocentèse au moins 5 semaines après séroconversion pour PCR
- Surveillance échographique mensuelle : RCIU, cardiopathie, malformation cérébrale
- Demande d'IMG recevable d'emblée si infection avant 13 SA
Hépatite B
- Pas de d'embryofœtopathie mais risque de contamination périnatale avec forte probabilité de passage à la chronicité
Prévention
- Vaccination
- Dépistage obligatoire = recherche d'Ag HBs au 6ème mois
- Si positif →
- Bilan hépatique
- Sérologie Hépatite B : Anticorps anti-HBc, anti-HBe et anti-HBs
- Recherche des marqueurs de réplication virale : Ag HBe, ADN viral
- Autres sérologies proposées systématiquement : HCV, HDV, HIV
- Dépistage et traitement des partenaires
Risques
- Si hépatite B aiguë :
- Pour la mère : guérison spontanée dans 90% des cas mais 10% d'évolution vers une hépatite B chronique (exceptionnellement hépatite fulminante)
- Pour le fœtus : Risque de transmission périnatale majeur
- Si hépatite C chronique (le plus fréquent) :
- Pour la mère : pas d'aggravation pendant la grossesse
- Pour le fœtus : risque de transmission périnatale fonction de la charge virale périnatale
- Marqueurs de réplication absents → 10% de transmission
- Marqueurs de réplications présents → 90% de transmission
- Hépatite néonatale → 90% d'hépatite chronique → 20% de cirrhose à l'adolescence et 15% de CHC
Prise en charge
- Urgence néonatale
- Sérovaccination
- Sérothérapie immédiate (avant 12h de vie) : Ig anti-HBs IM
- Vaccination du nouveau-né : première injection en même temps que Ig mais dans un autre site, rappels à 1, 2 et 12 mois
- Toilette antiseptique de l'enfant
- Recherche d'Ag HBs à J15
- Surveillance
- Pas d'indication à la césarienne prophylactique, pas de contre-indication à l'allaitement si vaccination
Hépatite C
- Virus à ARN, transmission sanguine +++ ou sexuelle ou périnatale
- Sérologie non-obligatoire, demandée dans les situations à risque (ATCD de transfusion, toxicomanie IV, HIV +, origines géographiques), souvent demandée en pratique
- Si présence d'anti-VHC
- Charge virale pour estimer le risque de transmission
- Rechercher une co-infection HIV
- Risque d'hépatite néonatale
- Risque de transmission < 5%, augmenté si charge virale importante ou co-infection HIV
- Prévention :
- Charge virale avant accouchement
- Interféron si charge virale positive + désinfection cutanée du nouveau-né
- Pas d'indication à une césarienne prophylactique, contre-indication à la ribavirine pendant la grossesse, pas de contre-indication à l'allaitement sauf saignement mamelonaire
VIH
- Sérologie systématiquement proposée
Risques
- Risque = transmission materno-fœtale
- Risque de 20% en dehors de toute mesure préventive, réduit à 1% avec les antirétroviraux
- Facteurs faisant varier le risque de transmission :
- Maternels : Risque augmente avec le stade de l'infection (SIDA maternel déclaré, charge virale élevée, CD4 très bas) ; plus important pour HIV 1 que 2, augmente avec l'âge maternel
- Obstétricaux : risque augmente en cas de RPM, d'accouchement prématuré, chorioamniotite
Prévention
- Dépistage maternel systématiquement proposé
- ELISA en première intention (recherche d'Ag p24), confirmation par Western Blot
- Rechercher une co-infection HBV, HCV, TPHA-VDRL
- Suivi pluridisciplinaire
- De la charge virale et du taux de CD4
- Traitement antirétroviral → objectif de charge virale indétectable
- Dépistage des MAP, des RPM
- Surveillance de la sérologie toxoplasmique
- Eviter les ponctions inutiles et les gestes invasifs
- Accouchement :
- Césarienne à discuter au cas par cas
- Voie basse autorisée si charge virale négative
- Contre-indication de l'allaitement maternel
- Mesures associées : soutien psychosocial, prise en charge par la PMI
CMV
- Infection materno-fœtale la plus fréquente
- Contamination par contact avec les enfants en bas âge
- Première cause de handicap neurologique congénital d'origine infectieuse
- Pas de traitement → Pas de dépistage systématique
- Primo-infection souvent asymptomatique et récurrences asymptomatiques
- Infection par voie hématogène transplacentaire
- Prévention par mesures hygiéno-diététiques : éviter le contact avec les sécrétions d'enfants en bas âge, se laver les mains après contact, couverts séparés pendant les repas
Risques
- Primo-infection → 35% de transmission → Risque de handicap neurosensoriel important
- Primo-infection symptomatique → 30 à 60 % et risque de décès néonatal
- Primo-infection asymptomatique → 10%
- Récurrence maternelle → 2% de risque de transmission → 1 à 5 % de risque de handicap neurosensoriel
- Principal risque = lésions cérébales avec handicap neurologique, surdité +++
- Atteinte sévère = Maladie des inclusions cytomégaliques : prématurité, RCIU, microcéphalie, HSMG, thrombopénie, choriorétinite, calcifications cérébrales, anémie
Prise en charge
- Circonstances de découverte : tableau clinique maternel évocateur (syndrome pseudo-grippal), signes d'appel échographiques, éventuellement sérologie
- Réaliser des sérologies maternelles → Cinétique IgM et IgG + avidité IgG
- Recherche d'une infection fœtale par amniocentèse pour PCR (affirme l'infection mais pas la lésion)
- Surveillance échographique mensuelle (même si amniocentèse négative) : RCIU, oligoamnios, anasarque, anomalies cérébrales et digestives
- En cas de signes de gravité échographiques, demande d'IMG recevable
Herpès génital
- IST fréquente, souvent HSV2
- Risque = Herpès néonatal
- Contamination lors de l'accouchement, excrétion asymptomatique possible
- Pas de dépistage recommandé
- Risques néo-natals :
- Herpès néonatal avec risque de décès et de séquelles neurologiques (septicémie herpétique, méningo-encéphalite herpétique)
- Fœtopathie herpétique = exceptionnelle, tableau polymalformatif cérébral et oculaire
- Mesures préventives :
- Primo-infection dans le dernier mois → Risque majeur (80%) → Confirmation par 2 sérologies à 15 j d'intervalle + Aciclovir jusqu'à l'accouchement + césarienne prophylactique
- Récurrence dans la semaine avant l'accouchement → Risque moyen (5%) → ACV + Césarienne prophylactique
- ATCD d'herpès génital → Risque faible → Voie basse, mesures d'asepsie
- Aucun ATCD → Mesures de prévention des IST pendant la grossesse
- Chez le nouveau-né, interdire le contact avec porteur d'herpès labial
Syphilis
- Dépistage sérologique obligatoire en début de grossesse
- IST due à Treponema pallidum
- Transmission par voie hématogène transplacentaire après le 4ème mois
Prévention
- Dépistage systématique en début de grossesse : TPHA VDRL (± FTA-Abs si doute)
- En cas de sérologie positive, recherche d'autres IST + dépistage et traitement des partenaires
Risques
- Risque de syphilis congénitale
- Risque nul avant le 4ème mois (mais traitement pour prévenir la transmission ultérieure)
- Infection possible à partir de 18 SA, 30 à 60% de transmission sans traitement
- Avortement spontané tardif
- MFIU
- Accouchement prématuré
- Lésions cutanéo-muqueuses, osseuses et polyviscérales
Prise en charge
- En cas de syphilis maternelle prouvée, antibiothérapie = Benzathine Benzylpénicilline 2 injections IM à 1 semaine d'intervalle (Erythromycine 15 jours si allergie)
- Dépistage et traitement des partenaires
- En salle de naissance : examen clinique complet, examen bactériologique du placenta et d'éventuelles lésions cutanées, sérologies sur sang de cordon (FTA-abs + IgM)
- Si syphilis congénitale → antibiothérapie (Risque de réaction d'Herxeimer)
Listériose
- Infection bactérienne à Listeria monocytogenes transmise par ingestion d'aliments contaminés d'origine animale (anthropozoonose)
- Bacille Gram + aéro-anaérobie à développement intracellulaire
- Tropisme pour le placenta et le SNC
- Déclaration obligatoire
Prévention
- Pas de dépistage systématique
- Mais évoquée systématiquement devant toute fièvre chez la femme enceinte
- Autres symptômes : syndrome pseudo-grippal, troubles digestifs
- Mesures hygiéno-diététiques préventives
- Règles élémentaires d'hygiène
- Eviter la consommation d'aliments à risque (charcuterie, fromages au lait cru, fruits de mer)
- Bien cuire viandes et poissons
- Nettoyage du réfrigérateur à la javel
- Respecter les DLC
Risques
- Transmission par voie hématogène transplacentaire
- Chorioamniotite
- Avortement spontané fébrile aux deux premiers trimestres
- Accouchement prématuré fébrile
- MFIU
- Listériose néonatale, risque de méningo-encéphalite et de sepsis
Prise en charge
- Devant toute fièvre maternelle → hémocultures avec recherche spécifique de L. monocytogenes
- En périnatal, examen anatomopathologique du placenta à la recherche d'abcès listériens + examen bactériologique des lochies et du placenta
- Traitement = Amoxicilline par os pendant 4 semaines (Cotrimoxazole si allergie)
- Déclaration obligatoire