20 : Prévention des risques fœtaux : infection, médicaments, toxiques, irradiation : Différence entre versions
De Wiki ECN
(Page créée avec « = Objectifs = *Expliquer les éléments de prévention vis à vis des infections à risque fœtal *Préciser les particularités de la pharmacocinétique des médicaments ... ») |
(→Prévention) |
||
| (10 révisions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 9 : | Ligne 9 : | ||
*Risque lié à une '''toxoplasmose congénitale''' avec malformations, importance d'un '''traitement anténatal''' | *Risque lié à une '''toxoplasmose congénitale''' avec malformations, importance d'un '''traitement anténatal''' | ||
=== Prévention === | === Prévention === | ||
| − | *'''Dépistage sérologique systématique''' lors du bilan préconceptionnel puis tout au long de la grossesse | + | *'''Dépistage sérologique systématique''' lors du bilan préconceptionnel puis tout au long de la grossesse<ref name = "Recos HAS 2009 toxo-rub">[http://www.has-sante.fr/portail/upload/docs/application/pdf/2009-12/depistages_prenatals_obligatoires__synthese_vf.pdf Recommandations HAS Octobre 2009 : Surveillance sérologique et prévention de la toxoplasmose et de la rubéole au cours de la grossesse]</ref> |
*Sérologie mensuelle en cas de séronégativité au 1<sup>er</sup> trimestre | *Sérologie mensuelle en cas de séronégativité au 1<sup>er</sup> trimestre | ||
*'''Mesures hygiéno-diététiques''' : | *'''Mesures hygiéno-diététiques''' : | ||
| Ligne 17 : | Ligne 17 : | ||
**Eviter le contact avec les chats et leur litière | **Eviter le contact avec les chats et leur litière | ||
*'''Primo-infection asymptomatique''' dans 90% des cas, parfois symptomatologie aspécifique (syndrome pseudo-grippal, syndrome mono-nucléosique) | *'''Primo-infection asymptomatique''' dans 90% des cas, parfois symptomatologie aspécifique (syndrome pseudo-grippal, syndrome mono-nucléosique) | ||
| + | {| class="wikitable" | ||
| + | |- | ||
| + | ! IgM !! IgG !! Interprétation | ||
| + | |- | ||
| + | | - || - || Patiente non immunisée → Surveillance mensuelle + MHD | ||
| + | |- | ||
| + | | - || + || Immunité ancienne (à confirmer à 15 j) → Pas de surveillance (sauf immunodépression) | ||
| + | |- | ||
| + | | + || - || Séroconversion toxoplasmique | ||
| + | |- | ||
| + | | + || + || Infection évolutive ou ancienne, dater la primo-infection par un '''test d'avidité''' des IgG | ||
| + | |} | ||
| + | |||
| + | === Risques === | ||
| + | [[Fichier:GraphTransmissionGraviteToxo.jpg|400px|vignette|droite|Risque de transmission et de gravité de la toxoplasmose]] | ||
| + | *Risque de diffusion hématogène et passage transplacentaire, maximal '''entre 10 et 24 SA''' | ||
| + | **Avortement spontané | ||
| + | **MFIU | ||
| + | **Atteinte '''cérébrale''' (microcalcifications, hydrocéphalie, microcéphalie) | ||
| + | **Atteinte '''ophtalmique''' (choriorétinite, cataracte congénitale) | ||
| + | **Epanchements des séreuses | ||
| + | *Risque de transmission augmente avec le terme mais le risque de gravité diminue avec lui | ||
| + | **1<sup>er</sup> trimestre → 15% de risque de transmission, risque malformatif important | ||
| + | **2<sup>ème</sup> trimestre → 90% de risque de transmission mais risque malformatif faible | ||
| + | === Prise en charge === | ||
| + | ==== Initiale systématique ==== | ||
| + | *Pour toute séroconversion en cours de grossesse : | ||
| + | **'''Spiramycine''' en urgence (3 MUI * 3/j) pour ''diminuer le risque de passage transplacentaire'' | ||
| + | **'''Amniocentèse''' à partir de 18 SA et au moins 4 semaines à partir de la séroconversion, pour ''rechercher une contamination fœtale'' | ||
| + | ***Prévenir du risque de perte fœtale ≈ 1% | ||
| + | ***Recherche de ''T. gondii'' par PCR + test d'inoculation à la souris pour rattraper les faux négatifs | ||
| + | ***Sensibilité amniocentèse ≈ 65% → Résultat négatif n'élimine pas le diagnostic | ||
| + | ==== Secondaire adaptée aux résultats de l'amniocentèse ==== | ||
| + | *Recherche négative | ||
| + | **PEC anténatale : | ||
| + | ***Spiramycine jusqu'à accouchement (risque de FN) | ||
| + | ***Surveillance échographique mensuelle, recherche de fœtopathie ± IRM fœtale si doute échographique | ||
| + | **PEC postnatale : | ||
| + | ***Examen clinique à la recherche d'une fœtopathie : troubles neurologiques, hydrocéphalie, microcéphalie, choriorétinite, HMG, SMG, ictère | ||
| + | ***Echographie transfontanellaire | ||
| + | ***Examen placentaire → Recherche de ''T. gondii'' par PCR + inoculation à la souris | ||
| + | ***Sérologie fœtale au cordon, puis tous les mois pendant 1 an | ||
| + | *Recherche positive → '''Toxoplasmose congénitale''' | ||
| + | **PEC anténatale : '''Echographie obstétricale mensuelle''' à la recherche de fœtopathie (dilatation des ventricules, hyperéchogénicité cérébrale, HMG, ascite | ||
| + | ***Si pas de signe de fœtopathie, '''traitement curatif''' jusqu'à l'accouchement = Pyriméthamine + Sulfadiazine + supplémentation en acide folinique + surveillance biologique (NFS car hématotoxique) | ||
| + | ***Si signes de fœtopathie, demande d''''IMG''' recevable | ||
| + | **PEC postnatale | ||
| + | ***Examen clinique à la naissance + surveillance prolongée (plusieurs années) | ||
| + | ***Echographie transfontanellaire | ||
| + | ***Examen placentaire → PCR + inoculation à la souris | ||
| + | ***Sérologies fœtales au cordon puis mensuelle jusqu'à 1 an | ||
| + | ***Prise en charge pédiatrique spécialisée adaptée | ||
| + | |||
| + | == Rubéole == | ||
| + | *Infection virale (Togavirus = Rubivirus) à transmission respiratoire | ||
| + | *Risque de fœtopathie = '''rubéole congénitale''' | ||
| + | *Risque nul si > 18 SA | ||
| + | === Prévention === | ||
| + | *'''Dépistage sérologique systématique''' <ref name = "Recos HAS 2009 toxo-rub"/> | ||
| + | *Prévention = '''Vaccination''' (vaccin viral vivant atténué) | ||
| + | *Diagnostic posé si présence d'IgM et ↑ IgG à 15 j d'intervalle | ||
| + | *Sérologie réalisée : | ||
| + | **Dans le bilan préconceptionnel (vaccination si négative) | ||
| + | **Systématiquement en début de grossesse (Cs 1<sup>er</sup> trimestre) | ||
| + | ***Si négative → '''Contrôle à 18-20 SA''' pour éliminer une primo-infection pendant la période à risque + '''Vaccination''' post-partum | ||
| + | ***Si positive (IgG) → Immunité ancienne probable, contrôle + test d'avidité si doute | ||
| + | **En cas d'éruption maternelle évocatrice (débutant au visage, s'étendant au tronc et aux extrémités ± fièvre et ADP), dans les 48h | ||
| + | **En cas de contage avec un enfant présentant une éruption suspecte, dans les 10 jours | ||
| + | === Risques === | ||
| + | *Passage transplacentaire à l'occasion d'une virémie | ||
| + | *→ Risque de '''rubéole congénitale''' | ||
| + | **RCIU (75%) | ||
| + | **'''Cardiopathie''' (50%) | ||
| + | **Anomalies cérébrales (calcification, microcéphalie, retard mental) | ||
| + | **Anomalies ophtalmologiques : cataracte +++, microphtalmie, glaucome | ||
| + | **'''Surdité''' d'origine centrale (95%) | ||
| + | **Triade de Cregg = cataracte + cardiopathie + surdité | ||
| + | *Demande d'IMG recevable | ||
| + | *Risque malformatif : | ||
| + | **'''Majeur avant 13 SA''' | ||
| + | **Surdité surtout entre 13 et 18 SA | ||
| + | **Nul après 18 SA | ||
| + | === Prise en charge d'une primo-infection === | ||
| + | *Primo-infection avant 18 SA → Recherche de rubéole congénitale | ||
| + | *'''Amniocentèse''' au moins 5 semaines après séroconversion pour PCR | ||
| + | *'''Surveillance échographique mensuelle''' : RCIU, cardiopathie, malformation cérébrale | ||
| + | *Demande d'IMG recevable d'emblée si infection avant 13 SA | ||
| + | |||
| + | == Hépatite B == | ||
| + | *Pas de d'embryofœtopathie mais risque de contamination périnatale avec forte probabilité de passage à la chronicité | ||
| + | === Prévention === | ||
| + | *Vaccination | ||
| + | *'''Dépistage obligatoire''' = recherche d''''Ag HBs''' au '''6<sup>ème</sup> mois''' | ||
| + | *Si positif → | ||
| + | **Bilan hépatique | ||
| + | **Sérologie Hépatite B : Anticorps anti-HBc, anti-HBe et anti-HBs | ||
| + | **Recherche des marqueurs de réplication virale : Ag HBe, ADN viral | ||
| + | **Autres sérologies proposées systématiquement : HCV, HDV, HIV | ||
| + | **Dépistage et traitement des partenaires | ||
| + | === Risques === | ||
| + | *Si hépatite B aiguë : | ||
| + | **Pour la mère : guérison spontanée dans 90% des cas mais 10% d'évolution vers une hépatite B chronique (exceptionnellement hépatite fulminante) | ||
| + | **Pour le fœtus : Risque de transmission périnatale majeur | ||
| + | *Si hépatite B chronique (le plus fréquent) : | ||
| + | **Pour la mère : pas d'aggravation pendant la grossesse | ||
| + | **Pour le fœtus : risque de transmission périnatale fonction de la charge virale périnatale | ||
| + | ***Marqueurs de réplication absents → 10% de transmission | ||
| + | ***Marqueurs de réplications présents → 90% de transmission | ||
| + | *Hépatite néonatale → 90% d'hépatite chronique → 20% de cirrhose à l'adolescence et 15% de CHC | ||
| + | |||
| + | === Prise en charge === | ||
| + | *Urgence néonatale | ||
| + | *'''Sérovaccination''' | ||
| + | **Sérothérapie immédiate (avant 12h de vie) : Ig anti-HBs IM | ||
| + | **Vaccination du nouveau-né : première injection en même temps que Ig mais dans un autre site, rappels à 1, 2 et 12 mois | ||
| + | *Toilette antiseptique de l'enfant | ||
| + | *Recherche d'Ag HBs à J15 | ||
| + | *Surveillance | ||
| + | *Pas d'indication à la césarienne prophylactique, pas de contre-indication à l'allaitement si vaccination | ||
| + | |||
| + | == Hépatite C == | ||
| + | *Virus à ARN, transmission sanguine +++ ou sexuelle ou périnatale | ||
| + | *Sérologie non-obligatoire, demandée dans les situations à risque (ATCD de transfusion, toxicomanie IV, HIV +, origines géographiques), souvent demandée en pratique | ||
| + | *Si présence d'anti-VHC | ||
| + | **Charge virale pour estimer le risque de transmission | ||
| + | **Rechercher une co-infection HIV | ||
| + | *Risque d'hépatite néonatale | ||
| + | *Risque de transmission < 5%, augmenté si charge virale importante ou co-infection HIV | ||
| + | *Prévention : | ||
| + | **Charge virale avant accouchement | ||
| + | **Interféron si charge virale positive + désinfection cutanée du nouveau-né | ||
| + | *Pas d'indication à une césarienne prophylactique, contre-indication à la ribavirine pendant la grossesse, pas de contre-indication à l'allaitement sauf saignement mamelonaire | ||
| + | |||
| + | == VIH == | ||
| + | *'''Sérologie systématiquement proposée''' | ||
| + | === Risques === | ||
| + | *Risque = transmission materno-fœtale | ||
| + | *Risque de 20% en dehors de toute mesure préventive, réduit à 1% avec les antirétroviraux | ||
| + | *Facteurs faisant varier le risque de transmission : | ||
| + | **Maternels : Risque augmente avec le stade de l'infection (SIDA maternel déclaré, charge virale élevée, CD4 très bas) ; plus important pour HIV 1 que 2, augmente avec l'âge maternel | ||
| + | **Obstétricaux : risque augmente en cas de RPM, d'accouchement prématuré, chorioamniotite | ||
| + | === Prévention === | ||
| + | *'''Dépistage maternel systématiquement proposé''' | ||
| + | **ELISA en première intention, confirmation par Western Blot | ||
| + | **Rechercher une co-infection HBV, HCV, TPHA-VDRL | ||
| + | *Suivi pluridisciplinaire | ||
| + | **De la charge virale et du taux de CD4 | ||
| + | **Traitement antirétroviral → objectif de ''charge virale indétectable'' | ||
| + | **Dépistage des MAP, des RPM | ||
| + | **Surveillance de la sérologie toxoplasmique | ||
| + | **Eviter les ponctions inutiles et les gestes invasifs | ||
| + | *Accouchement : | ||
| + | **Césarienne à discuter au cas par cas | ||
| + | **Voie basse autorisée si charge virale négative | ||
| + | **'''Contre-indication de l'allaitement maternel''' | ||
| + | *Mesures associées : soutien psychosocial, prise en charge par la PMI | ||
| + | |||
| + | == CMV == | ||
| + | *Infection materno-fœtale la plus fréquente | ||
| + | *Contamination par contact avec les enfants en bas âge | ||
| + | *Première cause de handicap neurologique congénital d'origine infectieuse | ||
| + | *Pas de traitement → Pas de dépistage systématique | ||
| + | *Primo-infection souvent asymptomatique et récurrences asymptomatiques | ||
| + | *Infection par voie hématogène transplacentaire | ||
| + | *Prévention par mesures hygiéno-diététiques : '''éviter le contact avec les sécrétions d'enfants en bas âge''', se laver les mains après contact, couverts séparés pendant les repas | ||
| + | === Risques === | ||
| + | *Primo-infection → 35% de transmission → Risque de handicap neurosensoriel important | ||
| + | **Primo-infection symptomatique → 30 à 60 % et risque de décès néonatal | ||
| + | **Primo-infection asymptomatique → 10% | ||
| + | *Récurrence maternelle → 2% de risque de transmission → 1 à 5 % de risque de handicap neurosensoriel | ||
| + | *Principal risque = lésions cérébales avec handicap neurologique, '''surdité''' +++ | ||
| + | *Atteinte sévère = '''Maladie des inclusions cytomégaliques''' : prématurité, RCIU, microcéphalie, HSMG, thrombopénie, choriorétinite, calcifications cérébrales, anémie | ||
| + | === Prise en charge === | ||
| + | *Circonstances de découverte : tableau clinique maternel évocateur (syndrome pseudo-grippal), signes d'appel échographiques, éventuellement sérologie | ||
| + | *Réaliser des sérologies maternelles → Cinétique IgM et IgG + avidité IgG | ||
| + | *Recherche d'une infection fœtale par '''amniocentèse''' pour PCR (affirme l'infection mais pas la lésion) | ||
| + | *Surveillance échographique mensuelle (même si amniocentèse négative) : RCIU, oligoamnios, anasarque, anomalies cérébrales et digestives | ||
| + | *En cas de signes de gravité échographiques, demande d'IMG recevable | ||
| + | |||
| + | == Herpès génital == | ||
| + | *IST fréquente, souvent HSV2 | ||
| + | *Risque = '''Herpès néonatal''' | ||
| + | *Contamination lors de l'accouchement, excrétion asymptomatique possible | ||
| + | *Pas de dépistage recommandé | ||
| + | *Risques néo-natals : | ||
| + | **Herpès néonatal avec risque de décès et de séquelles neurologiques (septicémie herpétique, méningo-encéphalite herpétique) | ||
| + | **Fœtopathie herpétique = exceptionnelle, tableau polymalformatif cérébral et oculaire | ||
| + | *Mesures préventives : | ||
| + | **Primo-infection dans le dernier mois → Risque majeur (80%) → Confirmation par 2 sérologies à 15 j d'intervalle + Aciclovir jusqu'à l'accouchement + césarienne prophylactique | ||
| + | **Récurrence dans la semaine avant l'accouchement → Risque moyen (5%) → ACV + Césarienne prophylactique | ||
| + | **ATCD d'herpès génital → Risque faible → Voie basse, mesures d'asepsie | ||
| + | **Aucun ATCD → Mesures de prévention des IST pendant la grossesse | ||
| + | *Chez le nouveau-né, interdire le contact avec porteur d'herpès labial | ||
| + | |||
| + | == Syphilis == | ||
| + | *'''Dépistage sérologique obligatoire''' en début de grossesse | ||
| + | *IST due à ''Treponema pallidum'' | ||
| + | *Transmission par voie hématogène transplacentaire après le 4<sup>ème</sup> mois | ||
| + | === Prévention === | ||
| + | *Dépistage systématique en début de grossesse : TPHA VDRL (± FTA-Abs si doute) | ||
| + | *En cas de sérologie positive, recherche d'autres IST + dépistage et traitement des partenaires | ||
| + | === Risques === | ||
| + | *Risque de '''syphilis congénitale''' | ||
| + | *Risque nul avant le 4<sup>ème</sup> mois (mais traitement pour prévenir la transmission ultérieure) | ||
| + | *Infection possible à partir de 18 SA, 30 à 60% de transmission sans traitement | ||
| + | **Avortement spontané tardif | ||
| + | **MFIU | ||
| + | **Accouchement prématuré | ||
| + | **Lésions cutanéo-muqueuses, osseuses et polyviscérales | ||
| + | === Prise en charge === | ||
| + | *En cas de syphilis maternelle prouvée, antibiothérapie = '''Benzathine Benzylpénicilline''' 2 injections IM à 1 semaine d'intervalle (Erythromycine 15 jours si allergie) | ||
| + | *Dépistage et traitement des partenaires | ||
| + | *En salle de naissance : examen clinique complet, examen bactériologique du placenta et d'éventuelles lésions cutanées, sérologies sur sang de cordon (FTA-abs + IgM) | ||
| + | *Si syphilis congénitale → antibiothérapie (Risque de réaction d'Herxeimer) | ||
| + | |||
| + | == Listériose == | ||
| + | *Infection bactérienne à ''Listeria monocytogenes'' transmise par ingestion d'aliments contaminés d'origine animale (anthropozoonose) | ||
| + | *Bacille Gram + aéro-anaérobie à développement intracellulaire | ||
| + | *Tropisme pour le placenta et le SNC | ||
| + | *'''Déclaration obligatoire''' | ||
| + | === Prévention === | ||
| + | *Pas de dépistage systématique | ||
| + | *Mais '''évoquée systématiquement devant toute fièvre chez la femme enceinte''' | ||
| + | **Autres symptômes : syndrome pseudo-grippal, troubles digestifs | ||
| + | *'''Mesures hygiéno-diététiques préventives''' | ||
| + | **Règles élémentaires d'hygiène | ||
| + | **Eviter la consommation d'aliments à risque (charcuterie, fromages au lait cru, fruits de mer) | ||
| + | **Bien cuire viandes et poissons | ||
| + | **Nettoyage du réfrigérateur à la javel | ||
| + | **Respecter les DLC | ||
| + | === Risques === | ||
| + | *Transmission par voie hématogène transplacentaire | ||
| + | *Chorioamniotite | ||
| + | *Avortement spontané fébrile aux deux premiers trimestres | ||
| + | *Accouchement prématuré fébrile | ||
| + | *MFIU | ||
| + | *Listériose néonatale, risque de méningo-encéphalite et de sepsis | ||
| + | === Prise en charge === | ||
| + | *Devant toute fièvre maternelle → '''hémocultures''' avec recherche spécifique de ''L. monocytogenes'' | ||
| + | *En périnatal, examen anatomopathologique du placenta à la recherche d'abcès listériens + examen bactériologique des lochies et du placenta | ||
| + | *Traitement = '''Amoxicilline''' par os pendant '''4 semaines''' (Cotrimoxazole si allergie) | ||
| + | *'''Déclaration obligatoire''' | ||
| + | |||
| + | == Streptocoque B == | ||
| + | *Fréquence du portage maternel asymptomatique (10% des femmes enceinte) | ||
| + | *Infection due à ''Streptococcus agalactiae'' | ||
| + | *'''Dépistage systématique''' entre 34 et 38 SA par écouvillonnage de la paroi vaginale (sauf ATCD de portage ou d'ECBU positif à strepto B) | ||
| + | *Risques : | ||
| + | **Chorioamniotite | ||
| + | **Infection néonatale | ||
| + | **Endométrite du post-partum | ||
| + | *'''Antibioprophylaxie per-partum''' | ||
| + | **Débutée le plus précocement possible lors du travail ou si RPM, efficace après la 2<sup>ème</sup> injection | ||
| + | **Indications : | ||
| + | ***Diagnostic de portage | ||
| + | ***Bactériurie à Strepto B durant la grossesse | ||
| + | ***ATCD d'infection néonatale à Strepto B | ||
| + | ***Si patiente n'ayant pas eu de prélèvement + au moins un parmi : accouchement < 37 SA, RPM > 12h, T° maternelle > 38°C lors du travail | ||
| + | **Molécules : | ||
| + | ***Soit Pénicilline G 5 MUI initialement puis 2,5 MUI toutes les 4h jusqu'à accouchement | ||
| + | ***Soit Amoxicilline IV 2 g puis 1 g toutes les 4h | ||
| + | ***Macrolides si allergie | ||
| + | |||
| + | == Parvovirus B19 == | ||
| + | *Famille des Parvoviridae, tropisme pour les précurseurs érythrocytaires → anémie aiguë transitoire | ||
| + | *Symptomatologie pauvre : fébricule, mégalérythème, arthrites | ||
| + | *Risque d''''anasarque fœto-placentaire''' de découverte échographique, secondaire à une anémie fœtale et pouvant entraîner une MFIU | ||
| + | *Si phase aiguë passée, guérison sans séquelle | ||
| + | *Diagnostic repose sur la sérologie | ||
| + | |||
| + | == Varicelle == | ||
| + | *Infection à VZV entraînant une éruption maculo-papuleuse prurigineuse avec intervalles de peau saine démarrant au thorax et à la face | ||
| + | *Diagnostic clinique ± Sérologie | ||
| + | *Trois risques principaux : | ||
| + | **Pour la mère = '''Pneumopathie varicelleuse''' avec risque vital, favorisé par la grossesse (3<sup>ème</sup> trimestre) et le tabagisme | ||
| + | **Avant 20 SA = '''Varicelle congénitale''' : Varicelle chez la mère avant 20 SA → 2% de risque de varicelle congénitale → Cicatrices cutanées, RCIU, lésions neurologiques, ophtalmologiques, digestives, pulmonaires, ostéo-musculaires | ||
| + | **1 semaine avant l'accouchement = '''Varicelle néonatale''' : 25 à 50 % de risque de varicelle néonatale → éruption cutanéo-muqueuse généralisée ulcéro-hémorragique, atteinte viscérale et/ou pulmonaire, mortalité élevée | ||
| + | *Prise en charge : | ||
| + | **Si contact femme enceinte < 20 SA avec enfant infecté, vérifier le statut immunitaire → si non-immunisée, Aciclovir préventif de J7 à J15 du contage | ||
| + | **Varicelle maternelle → Aciclovir pour diminuer le risque de pneumopathie varicelleuse et de varicelle congénitale + surveillance échographique rapprochée | ||
| + | **Varicelle proche du terme → Aciclovir + discuter tocolyse | ||
| + | *Prévention par '''vaccination''' recommandée en l'absence d'antécédent certain de varicelle chez les femmes en âge de procréer et en post-partum d'une première grossesse (Vaccin viral vivant atténué → contre-indiqué pendant la grossesse) | ||
| + | *En l'absence d'antécédent ou de vaccination, éviter le contact avec les sujets infectés | ||
| + | |||
| + | == Tuberculose == | ||
| + | *''Mycobacterium tuberculosis'' | ||
| + | *'''Déclaration obligatoire''' | ||
| + | *A évoquer en cas de notion de contage, de fièvre maternelle prolongée inexpliquée ou d'AEG | ||
| + | *'''Pyrazinamide contre-indiqué pendant la grossesse''' | ||
| + | *Pas de Rifampicine au premier trimestre | ||
| + | *Risque de '''tuberculose néonatale''' quasi-nul si la mère est bien traitée | ||
| + | *Si mère encore bacillifère à l'accouchement → Isolement du nouveau-né, contre-indication à l'allaitement, bilan néonatal + vaccination BCG | ||
| + | *En cas de tuberculose pendant la grossesse, traitement = Isoniazide + Ethambutol 9 mois si 1<sup>er</sup> trimestre, INH + ETM + Rifampicine 9 mois ensuite | ||
| + | |||
| + | == Infection urinaire == | ||
| + | *Type d'infection le plus fréquent durant la grossesse | ||
| + | *'''Dépistage systématique mensuel par bandelette urinaire''' | ||
| + | *Facteurs favorisants | ||
| + | **Mécaniques : Volume utérin augmenté comprime la vessie (→ vidange incomplète avec résidu post-mictionnel) et les uretères (→ stase urinaire voire reflux vésico-urétéral) | ||
| + | **Hormonaux : Progestérone induisant une hypotonie des voies urinaires favorisant la stagnation et le reflux ; œstrogènes induisant une tendance à la congestion vésicale | ||
| + | **Autres : tendance à la glycosurie, alcalinisation des urines, pullulation vulvo-périnéale | ||
| + | **Pathologies favorisant les infections : diabète gestationnel, infection cervico-vaginale, malformation des voies urinaires, ATCD d'infection urinaire | ||
| + | === Diagnostic === | ||
| + | *'''Bactériurie asymtomatique''' | ||
| + | **Patiente asymptomatique + bactériurie ≥ 10<sup>5</sup> UFC/mL | ||
| + | **Fréquente, systématiquement dépistée par BU à partir du 4<sup>ème</sup> mois (ou par ECBU si haut risque ou ATCD de BU positive pendant la grossesse) | ||
| + | **Peut engendrer des CU et se compliquer d'une PNA | ||
| + | *'''Cystite aiguë gravidique''' | ||
| + | **SFU (brûlures mictionnelles, pollakiurie) sans signes généraux (pas de fièvre, pas de douleur lombaire, bilan bio normal) | ||
| + | **Diagnostic par BU + ECBU avec antibiogramme | ||
| + | **Seuils : | ||
| + | ***Leucocyturie ≥ 10<sup>4</sup> /mL | ||
| + | ***10<sup>3</sup> pour cystites à ''E. coli'' et autres entérobactéries, 10<sup>4</sup> pour une PNA, 10<sup>5</sup> pour les autres bactéries | ||
| + | *'''Pyélonéphrite aiguë gravidique''' | ||
| + | **Première cause de fièvre chez la femme enceinte, plus fréquente à droite | ||
| + | **SFU + douleur lombaire (spontanée et à l'ébranlement) + fièvre ± frissons | ||
| + | **Bilan paraclinique | ||
| + | ***Bilan sanguin avec NFS (hyperleucocytose significative si > 15 G/L chez la femme enceinte), CRP, fonction rénale, glycémie | ||
| + | ***Echographie rénale pour rechercher une forme compliquée | ||
| + | ***Bactériologie = ECBU avec antibiogramme + hémocultures | ||
| + | === Complications === | ||
| + | *Maternelles | ||
| + | **Bactériurie asymptomatique ou cystite → Risque de MAP, PNA et de récidive | ||
| + | **PNA → Abcès rénal, sepsis voire choc septique, récidive, néphrite interstitielle chronique | ||
| + | *Fœtales | ||
| + | **'''Prématurité''' | ||
| + | **Hypotrophie fœtale si infection chronique asymptomatique | ||
| + | **Augmentation de la mortalité périnatale et infections néonatales | ||
| + | === Prise en charge<ref name = "Recos AFSSAPS 2008 IU">[http://www.infectiologie.com/site/medias/_documents/consensus/afssaps-inf-urinaires-adulte-recos.pdf Recommandations AFSSAPS 2008 : Recommandations de Bonnes Pratiques pour les infections urinaires communautaires de l'adulte]</ref> === | ||
| + | *'''Antibiothérapie''' à bonne diffusion urinaire active sur les BGN après réalisation des prélèvements | ||
| + | *Aminosides, quinolones et sulfamides contre-indiqués pendant la grossesse | ||
| + | *Bactériurie asymptomatique : | ||
| + | **Antibiothérapie ''per os'' '''après obtention de l'antibiogramme''' 5 jours (7 pour furanes) : Amoxicilline +++, Amoxiclav, C3G, Nitrofurantoïne, Pivmecillinam | ||
| + | **Pas de place pour les traitements courts | ||
| + | **MHD : boissons abondantes, mictions fréquentes, bonne hygiène locale | ||
| + | **Contrôle ECBU à 8-10 jours puis tous les mois | ||
| + | *Cystite aiguë gravidique | ||
| + | **'''ECBU systématique''' | ||
| + | **Traitement probabiliste initial : '''Céfixime''' ou nitrofurantoïne | ||
| + | **Secondairement adapté à l'antibiogramme : Amoxicilline, Amoxiclav, C3G orale, Nitrofurantoïne, Pivmécillinam | ||
| + | **≥ 5 jours (7 pour furanes) | ||
| + | **ECBU de contrôle 10 jours après la fin du traitement | ||
| + | *Pyélonéphrite aiguë gravidique | ||
| + | **'''Hospitalisation''', ECBU, échographie des voies urinaires, bilan du retentissement fœtal | ||
| + | **Repos, VVP, apports hydriques abondants, '''antipyrétiques''' | ||
| + | **ATB probabiliste : C3G parentérale (type Ceftriaxone ''Rocéphine'') avec relais ''per os'' après 48h d'apyrexie et adaptation secondaire à l'antibiogramme | ||
| + | **≥ 14 jours | ||
| + | **'''Surveillance''' maternelle et fœtale : constantes, diurèse, MAF, CU, RCF | ||
| + | **Contrôle ECBU à 48h puis 10 jours après fin du traitement et tous les mois ensuite | ||
| + | *Si MAP → Corticothérapie + tocolyse | ||
| + | |||
| + | = Médicaments = | ||
| + | *5% des malformations d'origine toxique ou médicamenteuse | ||
| + | *'''Risque tératogène''' dépend de l'âge gestationnel : | ||
| + | **0 à 10 jours → Loi du tout ou rien → Avortement spontané précoce ou rien | ||
| + | **4 à 10 SA → Organogenèse → Risque maximal | ||
| + | **> 10 SA → Pas de risque tératogène mais risque d'entraver le développement et la maturation | ||
| + | *Trois démarches : | ||
| + | **'''Préventive''' : Choisir le traitement le moins nocif pour l'enfant et le plus efficace pour la mère → Médicament le plus connu, rechercher des interactions médicamenteuses, surveillance spécifique | ||
| + | **'''Prospective''' : Evaluer le risque pour l'enfant → terme lors de l'exposition, indication du traitement, analyse des données de pharmacovigilance, ne pas affoler la patiente | ||
| + | **'''Rétrospective''' : Rechercher un lien entre une pathologie de l'enfant et une exposition ''in utero'' → Compte-rendu détaillé du déroulement de la grossesse, recherche d'une autre cause, notification à la pharmacovigilance | ||
| + | == Exemples de médicaments notables == | ||
| + | *''Distilbène'' : œstrogène de synthèse donné jusqu'en 1977 pour la prévention des avortements spontanés | ||
| + | **Cas d'adénocarcinomes à cellules claires du vagin chez les jeunes filles exposées ''in utero'' | ||
| + | **Complications génitales et obstétricales : hypoplasie du col utérin, anomalies utérines, anomalies des trompes ; avec pour conséquence infertilité, risque de GEU, avortements spontanés et accouchements prématurés | ||
| + | === Dermatologie === | ||
| + | *Isotrétinoïne : traitement de l'acné sévère | ||
| + | **Effet tératogène majeur | ||
| + | **Information des patientes | ||
| + | **Test de grossesse pré-thérapeutique + tous les 2 mois pendant le traitement et 5 semaines après | ||
| + | **Contraception efficace 1 mois avant, pendant et 1 mois après | ||
| + | *Acitrétine : kératolytique (psoriasis +++) | ||
| + | **Effet tératogène majeur également | ||
| + | **Contraception efficace 1 mois avant et jusqu'à 2 ans après | ||
| + | === Neurologie === | ||
| + | *Antiépileptiques : | ||
| + | **Risque malformatif multiplié par 2 à 3 (moins pour la lamotrigine et la carbamazépine<ref>''La Revue du Praticien'' Septembre 2012 : Monographie Maladies Chroniques et Grossesse</ref>) | ||
| + | *Inducteurs enzymatiques : Phénobarbital, Phénytoïne et Carbamazépine | ||
| + | **Action sur le métabolisme des vitamines K et D | ||
| + | **Risque de syndrome hémorragique précoce → Supplémentation systématique en vitamine K ''per os'' le dernier mois de grossesse + vitamine D 1000 UI/j au dernier trimestre | ||
| + | *Valproate : | ||
| + | **Risque d'anomalie de fermeture du tube neural (''spina bifida'' et myéloméningocèle notamment) | ||
| + | **Supplémentation en acide folique 2 mois avant et 1 mois après la conception | ||
| + | **Surveillance par taux d'α-fœto-protéine maternel et échographies spécialisées | ||
| + | === Psychiatrie === | ||
| + | *Lithium | ||
| + | **Risque de malformations cardiaques | ||
| + | **Dépistage par échographie spécialisée | ||
| + | *Neuroleptiques | ||
| + | **Risque de syndrome extra-pyramidal néonatal | ||
| + | **Risque d'imprégnation atropinique : tachycardie, hyperexcitabilité, rétention d'urine, retard à l'émission du méconium | ||
| + | *Antidépresseurs | ||
| + | **Risque néonatal : détresse respiratoire, hyperexcitabilité | ||
| + | **Pas d'arrêt brutal | ||
| + | *Benzodiazépines | ||
| + | **Risque néonatal : dépression respiratoire, hypotonie, syndrome de sevrage | ||
| + | **Diminuer les posologies sans arrêt brutal | ||
| + | === Cardiologie === | ||
| + | *AVK | ||
| + | **'''Contre-indiqués''' durant la grossesse : risque tératogène au 1<sup>er</sup> trimestre et risque hémorragique au 3<sup>ème</sup> trimestre | ||
| + | **Relais par héparine | ||
| + | *β-bloquants | ||
| + | **Risque néonatal : hypoglycémie, bradycardie | ||
| + | **Surveillance du nouveau-né les 5 premiers jours | ||
| + | *IEC | ||
| + | **'''Contre-indication''' pendant la grossesse | ||
| + | **Risque d'oligurie → oligoamnios | ||
| + | **En fin de grossesse, risque d'insuffisance rénale fœtale, RCIU, déformations crânio-faciales | ||
| + | === AINS === | ||
| + | *Mettre en garde contre l'auto-médication | ||
| + | *'''Strictement contre-indiqués''' | ||
| + | *Risques de fermeture prématurée du canal artériel, HTAP, insuffisance cardiaque, insuffisance rénale | ||
| + | === Antibiotiques === | ||
| + | *Innocuité établie : Pénicillines +++, céphalosporines, macrolides, synergistine, polypeptides, furanes au 2<sup>ème</sup> trimestre, rifampicine et imidazolés aux 2<sup>ème</sup> et 3<sup>ème</sup> trimestres | ||
| + | *Contre-indiqués : | ||
| + | **Tétracyclines : coloration des dents de lait | ||
| + | **Aminosides : ototoxicité | ||
| + | **Quinolones : atteintes articulaires | ||
| + | **Sulfamides : hémolyse avec ictère nucléaire en fin de grossesse | ||
| + | == Vaccins == | ||
| + | *'''Contre-indication aux vaccins vivants atténués''' : BCG, ROR, polio oral, fièvre jaune, varicelle | ||
| + | *Autorisés : Tétanos, grippe, rage, HPV | ||
| + | |||
| + | = Toxiques = | ||
| + | == Tabac == | ||
| + | *Principale toxicité fœtale due à l'absorption de monoxyde de carbone → formation de carboxyhémoglobine → hypoxie fœtale | ||
| + | *Dépendance due à la nicotine | ||
| + | === Risques maternels et obstétricaux === | ||
| + | *Diminution de la fertilité | ||
| + | *RR × 2 de GEU, relation dose-effet | ||
| + | *RR × 2 d'avortement spontané précoce (dose-dépendant) | ||
| + | *RR × 2 d'accouchement prématuré | ||
| + | *RR × 3 de RPM | ||
| + | *RCIU : Diminution du poids de naissance proportionnel au nombre de cigarettes fumées | ||
| + | **Rôle du tabagisme passif prouvé | ||
| + | **Secondaire à l'hypoxémie fœtale | ||
| + | *Anomalies placentaires : Placenta praevia (RR × 2), HRP (RR × 2, 20% des HRP seraient dus au tabac) | ||
| + | *MFIU : 11% des MFIU attribuables au tabac | ||
| + | === Risques néonatals === | ||
| + | *'''Augmentation du risque de mort subite du nourrisson''' (RR × 2) | ||
| + | *Effets sur l'allaitement : diminution du volume produit, goût prononcé du lait ; pour autant '''le tabac n'est pas une contre-indication à l'allaitement''' | ||
| + | *Augmentation du risque d'infection respiratoire et d'asthme dans l'enfance | ||
| + | === Sevrage tabagique === | ||
| + | *'''Bénéfices à tout stade de la grossesse''' | ||
| + | *Mais le plus tôt le mieux | ||
| + | *Consultation spécialisée tabacologue | ||
| + | *Evaluation de la dépendance (test de Fagerström), taux de CO dans l'air expiré | ||
| + | *Substituts nicotiniques si sevrage très symptomatique | ||
| + | *MHD, psychothérapie individuelle et de groupe | ||
| + | *Prévention des rechutes | ||
| + | |||
| + | == Alcool == | ||
| + | *Traverse le placenta et le foie fœtal a des capacités de détoxication très faibles → fortes concentrations atteintes | ||
| + | *Effet '''tératogène''' et '''neurotoxique''' | ||
| + | *Aucune consommation n'est anodine | ||
| + | *'''Syndrome d'alcoolisation fœtale''' : | ||
| + | **Première cause de retard mental non-génétique | ||
| + | **1/300 naissances dans le Nord | ||
| + | **Effet démontre à partir de 30 g/j | ||
| + | **RCIU harmonieux | ||
| + | **'''Dysmorphie crânio-faciale''' : fentes palpébrales étroites, bosse de tissu sous-cutané entre les sourcils, ensellure nasale excessive, philtrum long et bombant (verre de montre), lèvre supérieure mince, oreilles basses et décollées | ||
| + | **Malformations congénitales : cardiaques, squelettiques, uro-génitales... | ||
| + | **Anomalies neuro-comportementales : syndrome de sevrage, retard des acquisitions, troubles du tonus, instabilité psycho-motrice, retard intellectuel | ||
| + | *Prise en charge : | ||
| + | **Diagnostic évoqué sur l'interrogatoire, consommation minimisée +++ | ||
| + | **Examens : Alcoolémie, γ-GT, VGM | ||
| + | **Prise en charge multidisciplinaire, addictologique, psychothérapie | ||
| + | *'''Objectif zéro verre''' | ||
| + | |||
| + | == Autres drogues == | ||
| + | === Opiacés === | ||
| + | *Notamment héroïne +++ et TSO | ||
| + | *Risques maternels : | ||
| + | **Retard au diagnostic de grossesse (aménorrhée induite) | ||
| + | **Risque d'avortement spontané augmenté | ||
| + | **'''Risque infectieux''' : HIV, HBV, HCV | ||
| + | *Risques fœtaux : | ||
| + | **RCIU (souvent aggravé par co-addiction tabagique et malnutrition) | ||
| + | **Risque d'accouchement prématuré dans les périodes de manque | ||
| + | **Risque de MFIU | ||
| + | **Augmentation de la mortalité périnatale | ||
| + | **Pas de risque tératogène | ||
| + | *Risques néonatals : | ||
| + | **'''Syndrome de sevrage''' après intervalle libre, avec troubles respiratoires (tachypnée et apnées), neurologiques (trémulations, convulsions) et digestifs (diarrhée avec risque de déshydratation) | ||
| + | *Prise en charge | ||
| + | **Multidisciplinaire +++ | ||
| + | **'''Substitution''' (Methadone ou Buprénorphine HD) | ||
| + | **Soutien psychosocial +++, PMI | ||
| + | === Cocaïne === | ||
| + | *Conséquences : | ||
| + | **Perturbations hémodynamiques → poussées hypertensives et vasoconstriction → '''hypoperfusion placentaire''' | ||
| + | **Neurotoxicité | ||
| + | **Augmentation des CU | ||
| + | *Risques maternels : | ||
| + | **FCS | ||
| + | **Prééclampsie | ||
| + | **HRP | ||
| + | **Risques habituels : IDM, AVC, OAP | ||
| + | *Risques fœtaux : | ||
| + | **Malformations (cérébrales mais également nombreux autres organes) | ||
| + | **RCIU | ||
| + | **Risque d'accouchement prématuré | ||
| + | *Risques néonatals : | ||
| + | **Neurologiques : convulsions, séquelles psycho-motrices | ||
| + | **Syndrome de manque | ||
| + | **Risque d'entérocolite ulcéro-nécrosante et d'infarctus mésentérique | ||
| + | **Augmentation du risque de mort subite du nourrisson | ||
| + | **Passage de la cocaïne dans le lait maternel → risque d'intoxication | ||
| + | **Pathologies infectieuses transmises (HIV...) | ||
| + | === Cannabis === | ||
| + | *Effets tératogènes démontrés chez l'animal | ||
| + | *RCIU | ||
| + | *Prématurité | ||
| + | *Troubles du comportement néonatals (hyperexcitabilité, troubles du sommeil) | ||
| + | *Risque augmenté de leucémie non-lymphoblastique | ||
| + | |||
| + | = Irradiation = | ||
| + | *Principe de précaution → Eviter tout examen radiologique non-indispensable | ||
| + | *Différence entre | ||
| + | **Effets déterministes = dose seuil, notion de destruction cellulaire | ||
| + | **Effets stochastiques = "aléatoire", pas de dose seuil, responsable de cancers radio-induits | ||
| + | *Dose absorbée (en Gray) / dose équivalente (en Sievert) | ||
| + | == Risques == | ||
| + | *De 0 à 10 jours post-conceptionnels : loi du « tout ou rien » | ||
| + | *4 à 10 SA → Organogenèse : malformations à partir de 100 mGy (très rarement atteinte dans domaine radiologique diagnostique) → Imagerie diagnostique est très peu probablement à l'origine de malformations | ||
| + | *> 10 SA → Développement fœtal : Pas de risque de malformation, mais risques carcinogènes (leucémies +++) pour doses > 300 mGy + risque de retentissement sur le développement cérébral (retard mental) si dose > 500 mGy entre 10 et 17 SA | ||
| + | == Conduite à tenir == | ||
| + | *En cas d'irradiation accidentelle : | ||
| + | **Préciser l'âge gestationnel lors de l'irradiation | ||
| + | **Calcul de la dose délivrée | ||
| + | **Evaluation multidisciplinaire du risque + CRAT | ||
| + | **Si dose > 500 mGy entre 5 et 17 SA, demande d'IMG recevable | ||
| + | **Pas de risque si exposition < 100 mGy | ||
| + | *En cas d'indication à un examen diagnostique : | ||
| + | **Eviter de principe tout examen irradiant | ||
| + | **Balance bénéfice/risque, mais pas au détriment de la santé maternelle | ||
| + | **'''Limiter l'irradiation fœtale''' : choix de la technique la moins irradiante, tablier de plomb | ||
| + | == Produits de contraste == | ||
| + | *Iodés : | ||
| + | **Thyroïde fœtale fixe l'iode à partir de 10 SA | ||
| + | **Risque de dysthyroïdie | ||
| + | **Utilisation possible '''si nécessaire''' | ||
| + | *Gadolinium : | ||
| + | **Pas d'effet tératogène chez l'animal | ||
| + | **Passage transplacentaire faible | ||
| + | **Utilisation possible si nécessaire | ||
| + | |||
| + | = Sources = | ||
| + | <references/> | ||
| + | |||
| + | [[Category:Items|020]] | ||
| + | [[Category:Gynécologie - Obstétrique|020]] | ||
| + | [[Category:Module 2 : De la conception à la naissance]] | ||
Version actuelle en date du 19 mars 2014 à 11:27
Sommaire
Objectifs
- Expliquer les éléments de prévention vis à vis des infections à risque fœtal
- Préciser les particularités de la pharmacocinétique des médicaments chez la femme enceinte et les risques des médicaments durant la grossesse
- Donner une information sur les risques liés au tabagisme, à l’alcool, à la prise de médicaments ou de drogues, à l’irradiation maternelle pour la mère et le fœtus
Infections
Toxoplasmose
- Parasite : Toxoplasma gondii
- 50% des femmes immunisées en France, 1,5% d'incidence de séroconversion pendant la grossesse
- Risque lié à une toxoplasmose congénitale avec malformations, importance d'un traitement anténatal
Prévention
- Dépistage sérologique systématique lors du bilan préconceptionnel puis tout au long de la grossesse[1]
- Sérologie mensuelle en cas de séronégativité au 1er trimestre
- Mesures hygiéno-diététiques :
- Consommer la viande bien cuite ou après congélation
- Bien laver les fruits et légumes
- Se laver les mains après manipulation de viande, fruits ou légumes crus ou après contact avec la terre
- Eviter le contact avec les chats et leur litière
- Primo-infection asymptomatique dans 90% des cas, parfois symptomatologie aspécifique (syndrome pseudo-grippal, syndrome mono-nucléosique)
| IgM | IgG | Interprétation |
|---|---|---|
| - | - | Patiente non immunisée → Surveillance mensuelle + MHD |
| - | + | Immunité ancienne (à confirmer à 15 j) → Pas de surveillance (sauf immunodépression) |
| + | - | Séroconversion toxoplasmique |
| + | + | Infection évolutive ou ancienne, dater la primo-infection par un test d'avidité des IgG |
Risques
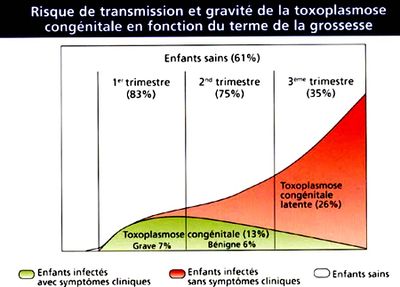
- Risque de diffusion hématogène et passage transplacentaire, maximal entre 10 et 24 SA
- Avortement spontané
- MFIU
- Atteinte cérébrale (microcalcifications, hydrocéphalie, microcéphalie)
- Atteinte ophtalmique (choriorétinite, cataracte congénitale)
- Epanchements des séreuses
- Risque de transmission augmente avec le terme mais le risque de gravité diminue avec lui
- 1er trimestre → 15% de risque de transmission, risque malformatif important
- 2ème trimestre → 90% de risque de transmission mais risque malformatif faible
Prise en charge
Initiale systématique
- Pour toute séroconversion en cours de grossesse :
- Spiramycine en urgence (3 MUI * 3/j) pour diminuer le risque de passage transplacentaire
- Amniocentèse à partir de 18 SA et au moins 4 semaines à partir de la séroconversion, pour rechercher une contamination fœtale
- Prévenir du risque de perte fœtale ≈ 1%
- Recherche de T. gondii par PCR + test d'inoculation à la souris pour rattraper les faux négatifs
- Sensibilité amniocentèse ≈ 65% → Résultat négatif n'élimine pas le diagnostic
Secondaire adaptée aux résultats de l'amniocentèse
- Recherche négative
- PEC anténatale :
- Spiramycine jusqu'à accouchement (risque de FN)
- Surveillance échographique mensuelle, recherche de fœtopathie ± IRM fœtale si doute échographique
- PEC postnatale :
- Examen clinique à la recherche d'une fœtopathie : troubles neurologiques, hydrocéphalie, microcéphalie, choriorétinite, HMG, SMG, ictère
- Echographie transfontanellaire
- Examen placentaire → Recherche de T. gondii par PCR + inoculation à la souris
- Sérologie fœtale au cordon, puis tous les mois pendant 1 an
- PEC anténatale :
- Recherche positive → Toxoplasmose congénitale
- PEC anténatale : Echographie obstétricale mensuelle à la recherche de fœtopathie (dilatation des ventricules, hyperéchogénicité cérébrale, HMG, ascite
- Si pas de signe de fœtopathie, traitement curatif jusqu'à l'accouchement = Pyriméthamine + Sulfadiazine + supplémentation en acide folinique + surveillance biologique (NFS car hématotoxique)
- Si signes de fœtopathie, demande d'IMG recevable
- PEC postnatale
- Examen clinique à la naissance + surveillance prolongée (plusieurs années)
- Echographie transfontanellaire
- Examen placentaire → PCR + inoculation à la souris
- Sérologies fœtales au cordon puis mensuelle jusqu'à 1 an
- Prise en charge pédiatrique spécialisée adaptée
- PEC anténatale : Echographie obstétricale mensuelle à la recherche de fœtopathie (dilatation des ventricules, hyperéchogénicité cérébrale, HMG, ascite
Rubéole
- Infection virale (Togavirus = Rubivirus) à transmission respiratoire
- Risque de fœtopathie = rubéole congénitale
- Risque nul si > 18 SA
Prévention
- Dépistage sérologique systématique [1]
- Prévention = Vaccination (vaccin viral vivant atténué)
- Diagnostic posé si présence d'IgM et ↑ IgG à 15 j d'intervalle
- Sérologie réalisée :
- Dans le bilan préconceptionnel (vaccination si négative)
- Systématiquement en début de grossesse (Cs 1er trimestre)
- Si négative → Contrôle à 18-20 SA pour éliminer une primo-infection pendant la période à risque + Vaccination post-partum
- Si positive (IgG) → Immunité ancienne probable, contrôle + test d'avidité si doute
- En cas d'éruption maternelle évocatrice (débutant au visage, s'étendant au tronc et aux extrémités ± fièvre et ADP), dans les 48h
- En cas de contage avec un enfant présentant une éruption suspecte, dans les 10 jours
Risques
- Passage transplacentaire à l'occasion d'une virémie
- → Risque de rubéole congénitale
- RCIU (75%)
- Cardiopathie (50%)
- Anomalies cérébrales (calcification, microcéphalie, retard mental)
- Anomalies ophtalmologiques : cataracte +++, microphtalmie, glaucome
- Surdité d'origine centrale (95%)
- Triade de Cregg = cataracte + cardiopathie + surdité
- Demande d'IMG recevable
- Risque malformatif :
- Majeur avant 13 SA
- Surdité surtout entre 13 et 18 SA
- Nul après 18 SA
Prise en charge d'une primo-infection
- Primo-infection avant 18 SA → Recherche de rubéole congénitale
- Amniocentèse au moins 5 semaines après séroconversion pour PCR
- Surveillance échographique mensuelle : RCIU, cardiopathie, malformation cérébrale
- Demande d'IMG recevable d'emblée si infection avant 13 SA
Hépatite B
- Pas de d'embryofœtopathie mais risque de contamination périnatale avec forte probabilité de passage à la chronicité
Prévention
- Vaccination
- Dépistage obligatoire = recherche d'Ag HBs au 6ème mois
- Si positif →
- Bilan hépatique
- Sérologie Hépatite B : Anticorps anti-HBc, anti-HBe et anti-HBs
- Recherche des marqueurs de réplication virale : Ag HBe, ADN viral
- Autres sérologies proposées systématiquement : HCV, HDV, HIV
- Dépistage et traitement des partenaires
Risques
- Si hépatite B aiguë :
- Pour la mère : guérison spontanée dans 90% des cas mais 10% d'évolution vers une hépatite B chronique (exceptionnellement hépatite fulminante)
- Pour le fœtus : Risque de transmission périnatale majeur
- Si hépatite B chronique (le plus fréquent) :
- Pour la mère : pas d'aggravation pendant la grossesse
- Pour le fœtus : risque de transmission périnatale fonction de la charge virale périnatale
- Marqueurs de réplication absents → 10% de transmission
- Marqueurs de réplications présents → 90% de transmission
- Hépatite néonatale → 90% d'hépatite chronique → 20% de cirrhose à l'adolescence et 15% de CHC
Prise en charge
- Urgence néonatale
- Sérovaccination
- Sérothérapie immédiate (avant 12h de vie) : Ig anti-HBs IM
- Vaccination du nouveau-né : première injection en même temps que Ig mais dans un autre site, rappels à 1, 2 et 12 mois
- Toilette antiseptique de l'enfant
- Recherche d'Ag HBs à J15
- Surveillance
- Pas d'indication à la césarienne prophylactique, pas de contre-indication à l'allaitement si vaccination
Hépatite C
- Virus à ARN, transmission sanguine +++ ou sexuelle ou périnatale
- Sérologie non-obligatoire, demandée dans les situations à risque (ATCD de transfusion, toxicomanie IV, HIV +, origines géographiques), souvent demandée en pratique
- Si présence d'anti-VHC
- Charge virale pour estimer le risque de transmission
- Rechercher une co-infection HIV
- Risque d'hépatite néonatale
- Risque de transmission < 5%, augmenté si charge virale importante ou co-infection HIV
- Prévention :
- Charge virale avant accouchement
- Interféron si charge virale positive + désinfection cutanée du nouveau-né
- Pas d'indication à une césarienne prophylactique, contre-indication à la ribavirine pendant la grossesse, pas de contre-indication à l'allaitement sauf saignement mamelonaire
VIH
- Sérologie systématiquement proposée
Risques
- Risque = transmission materno-fœtale
- Risque de 20% en dehors de toute mesure préventive, réduit à 1% avec les antirétroviraux
- Facteurs faisant varier le risque de transmission :
- Maternels : Risque augmente avec le stade de l'infection (SIDA maternel déclaré, charge virale élevée, CD4 très bas) ; plus important pour HIV 1 que 2, augmente avec l'âge maternel
- Obstétricaux : risque augmente en cas de RPM, d'accouchement prématuré, chorioamniotite
Prévention
- Dépistage maternel systématiquement proposé
- ELISA en première intention, confirmation par Western Blot
- Rechercher une co-infection HBV, HCV, TPHA-VDRL
- Suivi pluridisciplinaire
- De la charge virale et du taux de CD4
- Traitement antirétroviral → objectif de charge virale indétectable
- Dépistage des MAP, des RPM
- Surveillance de la sérologie toxoplasmique
- Eviter les ponctions inutiles et les gestes invasifs
- Accouchement :
- Césarienne à discuter au cas par cas
- Voie basse autorisée si charge virale négative
- Contre-indication de l'allaitement maternel
- Mesures associées : soutien psychosocial, prise en charge par la PMI
CMV
- Infection materno-fœtale la plus fréquente
- Contamination par contact avec les enfants en bas âge
- Première cause de handicap neurologique congénital d'origine infectieuse
- Pas de traitement → Pas de dépistage systématique
- Primo-infection souvent asymptomatique et récurrences asymptomatiques
- Infection par voie hématogène transplacentaire
- Prévention par mesures hygiéno-diététiques : éviter le contact avec les sécrétions d'enfants en bas âge, se laver les mains après contact, couverts séparés pendant les repas
Risques
- Primo-infection → 35% de transmission → Risque de handicap neurosensoriel important
- Primo-infection symptomatique → 30 à 60 % et risque de décès néonatal
- Primo-infection asymptomatique → 10%
- Récurrence maternelle → 2% de risque de transmission → 1 à 5 % de risque de handicap neurosensoriel
- Principal risque = lésions cérébales avec handicap neurologique, surdité +++
- Atteinte sévère = Maladie des inclusions cytomégaliques : prématurité, RCIU, microcéphalie, HSMG, thrombopénie, choriorétinite, calcifications cérébrales, anémie
Prise en charge
- Circonstances de découverte : tableau clinique maternel évocateur (syndrome pseudo-grippal), signes d'appel échographiques, éventuellement sérologie
- Réaliser des sérologies maternelles → Cinétique IgM et IgG + avidité IgG
- Recherche d'une infection fœtale par amniocentèse pour PCR (affirme l'infection mais pas la lésion)
- Surveillance échographique mensuelle (même si amniocentèse négative) : RCIU, oligoamnios, anasarque, anomalies cérébrales et digestives
- En cas de signes de gravité échographiques, demande d'IMG recevable
Herpès génital
- IST fréquente, souvent HSV2
- Risque = Herpès néonatal
- Contamination lors de l'accouchement, excrétion asymptomatique possible
- Pas de dépistage recommandé
- Risques néo-natals :
- Herpès néonatal avec risque de décès et de séquelles neurologiques (septicémie herpétique, méningo-encéphalite herpétique)
- Fœtopathie herpétique = exceptionnelle, tableau polymalformatif cérébral et oculaire
- Mesures préventives :
- Primo-infection dans le dernier mois → Risque majeur (80%) → Confirmation par 2 sérologies à 15 j d'intervalle + Aciclovir jusqu'à l'accouchement + césarienne prophylactique
- Récurrence dans la semaine avant l'accouchement → Risque moyen (5%) → ACV + Césarienne prophylactique
- ATCD d'herpès génital → Risque faible → Voie basse, mesures d'asepsie
- Aucun ATCD → Mesures de prévention des IST pendant la grossesse
- Chez le nouveau-né, interdire le contact avec porteur d'herpès labial
Syphilis
- Dépistage sérologique obligatoire en début de grossesse
- IST due à Treponema pallidum
- Transmission par voie hématogène transplacentaire après le 4ème mois
Prévention
- Dépistage systématique en début de grossesse : TPHA VDRL (± FTA-Abs si doute)
- En cas de sérologie positive, recherche d'autres IST + dépistage et traitement des partenaires
Risques
- Risque de syphilis congénitale
- Risque nul avant le 4ème mois (mais traitement pour prévenir la transmission ultérieure)
- Infection possible à partir de 18 SA, 30 à 60% de transmission sans traitement
- Avortement spontané tardif
- MFIU
- Accouchement prématuré
- Lésions cutanéo-muqueuses, osseuses et polyviscérales
Prise en charge
- En cas de syphilis maternelle prouvée, antibiothérapie = Benzathine Benzylpénicilline 2 injections IM à 1 semaine d'intervalle (Erythromycine 15 jours si allergie)
- Dépistage et traitement des partenaires
- En salle de naissance : examen clinique complet, examen bactériologique du placenta et d'éventuelles lésions cutanées, sérologies sur sang de cordon (FTA-abs + IgM)
- Si syphilis congénitale → antibiothérapie (Risque de réaction d'Herxeimer)
Listériose
- Infection bactérienne à Listeria monocytogenes transmise par ingestion d'aliments contaminés d'origine animale (anthropozoonose)
- Bacille Gram + aéro-anaérobie à développement intracellulaire
- Tropisme pour le placenta et le SNC
- Déclaration obligatoire
Prévention
- Pas de dépistage systématique
- Mais évoquée systématiquement devant toute fièvre chez la femme enceinte
- Autres symptômes : syndrome pseudo-grippal, troubles digestifs
- Mesures hygiéno-diététiques préventives
- Règles élémentaires d'hygiène
- Eviter la consommation d'aliments à risque (charcuterie, fromages au lait cru, fruits de mer)
- Bien cuire viandes et poissons
- Nettoyage du réfrigérateur à la javel
- Respecter les DLC
Risques
- Transmission par voie hématogène transplacentaire
- Chorioamniotite
- Avortement spontané fébrile aux deux premiers trimestres
- Accouchement prématuré fébrile
- MFIU
- Listériose néonatale, risque de méningo-encéphalite et de sepsis
Prise en charge
- Devant toute fièvre maternelle → hémocultures avec recherche spécifique de L. monocytogenes
- En périnatal, examen anatomopathologique du placenta à la recherche d'abcès listériens + examen bactériologique des lochies et du placenta
- Traitement = Amoxicilline par os pendant 4 semaines (Cotrimoxazole si allergie)
- Déclaration obligatoire
Streptocoque B
- Fréquence du portage maternel asymptomatique (10% des femmes enceinte)
- Infection due à Streptococcus agalactiae
- Dépistage systématique entre 34 et 38 SA par écouvillonnage de la paroi vaginale (sauf ATCD de portage ou d'ECBU positif à strepto B)
- Risques :
- Chorioamniotite
- Infection néonatale
- Endométrite du post-partum
- Antibioprophylaxie per-partum
- Débutée le plus précocement possible lors du travail ou si RPM, efficace après la 2ème injection
- Indications :
- Diagnostic de portage
- Bactériurie à Strepto B durant la grossesse
- ATCD d'infection néonatale à Strepto B
- Si patiente n'ayant pas eu de prélèvement + au moins un parmi : accouchement < 37 SA, RPM > 12h, T° maternelle > 38°C lors du travail
- Molécules :
- Soit Pénicilline G 5 MUI initialement puis 2,5 MUI toutes les 4h jusqu'à accouchement
- Soit Amoxicilline IV 2 g puis 1 g toutes les 4h
- Macrolides si allergie
Parvovirus B19
- Famille des Parvoviridae, tropisme pour les précurseurs érythrocytaires → anémie aiguë transitoire
- Symptomatologie pauvre : fébricule, mégalérythème, arthrites
- Risque d'anasarque fœto-placentaire de découverte échographique, secondaire à une anémie fœtale et pouvant entraîner une MFIU
- Si phase aiguë passée, guérison sans séquelle
- Diagnostic repose sur la sérologie
Varicelle
- Infection à VZV entraînant une éruption maculo-papuleuse prurigineuse avec intervalles de peau saine démarrant au thorax et à la face
- Diagnostic clinique ± Sérologie
- Trois risques principaux :
- Pour la mère = Pneumopathie varicelleuse avec risque vital, favorisé par la grossesse (3ème trimestre) et le tabagisme
- Avant 20 SA = Varicelle congénitale : Varicelle chez la mère avant 20 SA → 2% de risque de varicelle congénitale → Cicatrices cutanées, RCIU, lésions neurologiques, ophtalmologiques, digestives, pulmonaires, ostéo-musculaires
- 1 semaine avant l'accouchement = Varicelle néonatale : 25 à 50 % de risque de varicelle néonatale → éruption cutanéo-muqueuse généralisée ulcéro-hémorragique, atteinte viscérale et/ou pulmonaire, mortalité élevée
- Prise en charge :
- Si contact femme enceinte < 20 SA avec enfant infecté, vérifier le statut immunitaire → si non-immunisée, Aciclovir préventif de J7 à J15 du contage
- Varicelle maternelle → Aciclovir pour diminuer le risque de pneumopathie varicelleuse et de varicelle congénitale + surveillance échographique rapprochée
- Varicelle proche du terme → Aciclovir + discuter tocolyse
- Prévention par vaccination recommandée en l'absence d'antécédent certain de varicelle chez les femmes en âge de procréer et en post-partum d'une première grossesse (Vaccin viral vivant atténué → contre-indiqué pendant la grossesse)
- En l'absence d'antécédent ou de vaccination, éviter le contact avec les sujets infectés
Tuberculose
- Mycobacterium tuberculosis
- Déclaration obligatoire
- A évoquer en cas de notion de contage, de fièvre maternelle prolongée inexpliquée ou d'AEG
- Pyrazinamide contre-indiqué pendant la grossesse
- Pas de Rifampicine au premier trimestre
- Risque de tuberculose néonatale quasi-nul si la mère est bien traitée
- Si mère encore bacillifère à l'accouchement → Isolement du nouveau-né, contre-indication à l'allaitement, bilan néonatal + vaccination BCG
- En cas de tuberculose pendant la grossesse, traitement = Isoniazide + Ethambutol 9 mois si 1er trimestre, INH + ETM + Rifampicine 9 mois ensuite
Infection urinaire
- Type d'infection le plus fréquent durant la grossesse
- Dépistage systématique mensuel par bandelette urinaire
- Facteurs favorisants
- Mécaniques : Volume utérin augmenté comprime la vessie (→ vidange incomplète avec résidu post-mictionnel) et les uretères (→ stase urinaire voire reflux vésico-urétéral)
- Hormonaux : Progestérone induisant une hypotonie des voies urinaires favorisant la stagnation et le reflux ; œstrogènes induisant une tendance à la congestion vésicale
- Autres : tendance à la glycosurie, alcalinisation des urines, pullulation vulvo-périnéale
- Pathologies favorisant les infections : diabète gestationnel, infection cervico-vaginale, malformation des voies urinaires, ATCD d'infection urinaire
Diagnostic
- Bactériurie asymtomatique
- Patiente asymptomatique + bactériurie ≥ 105 UFC/mL
- Fréquente, systématiquement dépistée par BU à partir du 4ème mois (ou par ECBU si haut risque ou ATCD de BU positive pendant la grossesse)
- Peut engendrer des CU et se compliquer d'une PNA
- Cystite aiguë gravidique
- SFU (brûlures mictionnelles, pollakiurie) sans signes généraux (pas de fièvre, pas de douleur lombaire, bilan bio normal)
- Diagnostic par BU + ECBU avec antibiogramme
- Seuils :
- Leucocyturie ≥ 104 /mL
- 103 pour cystites à E. coli et autres entérobactéries, 104 pour une PNA, 105 pour les autres bactéries
- Pyélonéphrite aiguë gravidique
- Première cause de fièvre chez la femme enceinte, plus fréquente à droite
- SFU + douleur lombaire (spontanée et à l'ébranlement) + fièvre ± frissons
- Bilan paraclinique
- Bilan sanguin avec NFS (hyperleucocytose significative si > 15 G/L chez la femme enceinte), CRP, fonction rénale, glycémie
- Echographie rénale pour rechercher une forme compliquée
- Bactériologie = ECBU avec antibiogramme + hémocultures
Complications
- Maternelles
- Bactériurie asymptomatique ou cystite → Risque de MAP, PNA et de récidive
- PNA → Abcès rénal, sepsis voire choc septique, récidive, néphrite interstitielle chronique
- Fœtales
- Prématurité
- Hypotrophie fœtale si infection chronique asymptomatique
- Augmentation de la mortalité périnatale et infections néonatales
Prise en charge[2]
- Antibiothérapie à bonne diffusion urinaire active sur les BGN après réalisation des prélèvements
- Aminosides, quinolones et sulfamides contre-indiqués pendant la grossesse
- Bactériurie asymptomatique :
- Antibiothérapie per os après obtention de l'antibiogramme 5 jours (7 pour furanes) : Amoxicilline +++, Amoxiclav, C3G, Nitrofurantoïne, Pivmecillinam
- Pas de place pour les traitements courts
- MHD : boissons abondantes, mictions fréquentes, bonne hygiène locale
- Contrôle ECBU à 8-10 jours puis tous les mois
- Cystite aiguë gravidique
- ECBU systématique
- Traitement probabiliste initial : Céfixime ou nitrofurantoïne
- Secondairement adapté à l'antibiogramme : Amoxicilline, Amoxiclav, C3G orale, Nitrofurantoïne, Pivmécillinam
- ≥ 5 jours (7 pour furanes)
- ECBU de contrôle 10 jours après la fin du traitement
- Pyélonéphrite aiguë gravidique
- Hospitalisation, ECBU, échographie des voies urinaires, bilan du retentissement fœtal
- Repos, VVP, apports hydriques abondants, antipyrétiques
- ATB probabiliste : C3G parentérale (type Ceftriaxone Rocéphine) avec relais per os après 48h d'apyrexie et adaptation secondaire à l'antibiogramme
- ≥ 14 jours
- Surveillance maternelle et fœtale : constantes, diurèse, MAF, CU, RCF
- Contrôle ECBU à 48h puis 10 jours après fin du traitement et tous les mois ensuite
- Si MAP → Corticothérapie + tocolyse
Médicaments
- 5% des malformations d'origine toxique ou médicamenteuse
- Risque tératogène dépend de l'âge gestationnel :
- 0 à 10 jours → Loi du tout ou rien → Avortement spontané précoce ou rien
- 4 à 10 SA → Organogenèse → Risque maximal
- > 10 SA → Pas de risque tératogène mais risque d'entraver le développement et la maturation
- Trois démarches :
- Préventive : Choisir le traitement le moins nocif pour l'enfant et le plus efficace pour la mère → Médicament le plus connu, rechercher des interactions médicamenteuses, surveillance spécifique
- Prospective : Evaluer le risque pour l'enfant → terme lors de l'exposition, indication du traitement, analyse des données de pharmacovigilance, ne pas affoler la patiente
- Rétrospective : Rechercher un lien entre une pathologie de l'enfant et une exposition in utero → Compte-rendu détaillé du déroulement de la grossesse, recherche d'une autre cause, notification à la pharmacovigilance
Exemples de médicaments notables
- Distilbène : œstrogène de synthèse donné jusqu'en 1977 pour la prévention des avortements spontanés
- Cas d'adénocarcinomes à cellules claires du vagin chez les jeunes filles exposées in utero
- Complications génitales et obstétricales : hypoplasie du col utérin, anomalies utérines, anomalies des trompes ; avec pour conséquence infertilité, risque de GEU, avortements spontanés et accouchements prématurés
Dermatologie
- Isotrétinoïne : traitement de l'acné sévère
- Effet tératogène majeur
- Information des patientes
- Test de grossesse pré-thérapeutique + tous les 2 mois pendant le traitement et 5 semaines après
- Contraception efficace 1 mois avant, pendant et 1 mois après
- Acitrétine : kératolytique (psoriasis +++)
- Effet tératogène majeur également
- Contraception efficace 1 mois avant et jusqu'à 2 ans après
Neurologie
- Antiépileptiques :
- Risque malformatif multiplié par 2 à 3 (moins pour la lamotrigine et la carbamazépine[3])
- Inducteurs enzymatiques : Phénobarbital, Phénytoïne et Carbamazépine
- Action sur le métabolisme des vitamines K et D
- Risque de syndrome hémorragique précoce → Supplémentation systématique en vitamine K per os le dernier mois de grossesse + vitamine D 1000 UI/j au dernier trimestre
- Valproate :
- Risque d'anomalie de fermeture du tube neural (spina bifida et myéloméningocèle notamment)
- Supplémentation en acide folique 2 mois avant et 1 mois après la conception
- Surveillance par taux d'α-fœto-protéine maternel et échographies spécialisées
Psychiatrie
- Lithium
- Risque de malformations cardiaques
- Dépistage par échographie spécialisée
- Neuroleptiques
- Risque de syndrome extra-pyramidal néonatal
- Risque d'imprégnation atropinique : tachycardie, hyperexcitabilité, rétention d'urine, retard à l'émission du méconium
- Antidépresseurs
- Risque néonatal : détresse respiratoire, hyperexcitabilité
- Pas d'arrêt brutal
- Benzodiazépines
- Risque néonatal : dépression respiratoire, hypotonie, syndrome de sevrage
- Diminuer les posologies sans arrêt brutal
Cardiologie
- AVK
- Contre-indiqués durant la grossesse : risque tératogène au 1er trimestre et risque hémorragique au 3ème trimestre
- Relais par héparine
- β-bloquants
- Risque néonatal : hypoglycémie, bradycardie
- Surveillance du nouveau-né les 5 premiers jours
- IEC
- Contre-indication pendant la grossesse
- Risque d'oligurie → oligoamnios
- En fin de grossesse, risque d'insuffisance rénale fœtale, RCIU, déformations crânio-faciales
AINS
- Mettre en garde contre l'auto-médication
- Strictement contre-indiqués
- Risques de fermeture prématurée du canal artériel, HTAP, insuffisance cardiaque, insuffisance rénale
Antibiotiques
- Innocuité établie : Pénicillines +++, céphalosporines, macrolides, synergistine, polypeptides, furanes au 2ème trimestre, rifampicine et imidazolés aux 2ème et 3ème trimestres
- Contre-indiqués :
- Tétracyclines : coloration des dents de lait
- Aminosides : ototoxicité
- Quinolones : atteintes articulaires
- Sulfamides : hémolyse avec ictère nucléaire en fin de grossesse
Vaccins
- Contre-indication aux vaccins vivants atténués : BCG, ROR, polio oral, fièvre jaune, varicelle
- Autorisés : Tétanos, grippe, rage, HPV
Toxiques
Tabac
- Principale toxicité fœtale due à l'absorption de monoxyde de carbone → formation de carboxyhémoglobine → hypoxie fœtale
- Dépendance due à la nicotine
Risques maternels et obstétricaux
- Diminution de la fertilité
- RR × 2 de GEU, relation dose-effet
- RR × 2 d'avortement spontané précoce (dose-dépendant)
- RR × 2 d'accouchement prématuré
- RR × 3 de RPM
- RCIU : Diminution du poids de naissance proportionnel au nombre de cigarettes fumées
- Rôle du tabagisme passif prouvé
- Secondaire à l'hypoxémie fœtale
- Anomalies placentaires : Placenta praevia (RR × 2), HRP (RR × 2, 20% des HRP seraient dus au tabac)
- MFIU : 11% des MFIU attribuables au tabac
Risques néonatals
- Augmentation du risque de mort subite du nourrisson (RR × 2)
- Effets sur l'allaitement : diminution du volume produit, goût prononcé du lait ; pour autant le tabac n'est pas une contre-indication à l'allaitement
- Augmentation du risque d'infection respiratoire et d'asthme dans l'enfance
Sevrage tabagique
- Bénéfices à tout stade de la grossesse
- Mais le plus tôt le mieux
- Consultation spécialisée tabacologue
- Evaluation de la dépendance (test de Fagerström), taux de CO dans l'air expiré
- Substituts nicotiniques si sevrage très symptomatique
- MHD, psychothérapie individuelle et de groupe
- Prévention des rechutes
Alcool
- Traverse le placenta et le foie fœtal a des capacités de détoxication très faibles → fortes concentrations atteintes
- Effet tératogène et neurotoxique
- Aucune consommation n'est anodine
- Syndrome d'alcoolisation fœtale :
- Première cause de retard mental non-génétique
- 1/300 naissances dans le Nord
- Effet démontre à partir de 30 g/j
- RCIU harmonieux
- Dysmorphie crânio-faciale : fentes palpébrales étroites, bosse de tissu sous-cutané entre les sourcils, ensellure nasale excessive, philtrum long et bombant (verre de montre), lèvre supérieure mince, oreilles basses et décollées
- Malformations congénitales : cardiaques, squelettiques, uro-génitales...
- Anomalies neuro-comportementales : syndrome de sevrage, retard des acquisitions, troubles du tonus, instabilité psycho-motrice, retard intellectuel
- Prise en charge :
- Diagnostic évoqué sur l'interrogatoire, consommation minimisée +++
- Examens : Alcoolémie, γ-GT, VGM
- Prise en charge multidisciplinaire, addictologique, psychothérapie
- Objectif zéro verre
Autres drogues
Opiacés
- Notamment héroïne +++ et TSO
- Risques maternels :
- Retard au diagnostic de grossesse (aménorrhée induite)
- Risque d'avortement spontané augmenté
- Risque infectieux : HIV, HBV, HCV
- Risques fœtaux :
- RCIU (souvent aggravé par co-addiction tabagique et malnutrition)
- Risque d'accouchement prématuré dans les périodes de manque
- Risque de MFIU
- Augmentation de la mortalité périnatale
- Pas de risque tératogène
- Risques néonatals :
- Syndrome de sevrage après intervalle libre, avec troubles respiratoires (tachypnée et apnées), neurologiques (trémulations, convulsions) et digestifs (diarrhée avec risque de déshydratation)
- Prise en charge
- Multidisciplinaire +++
- Substitution (Methadone ou Buprénorphine HD)
- Soutien psychosocial +++, PMI
Cocaïne
- Conséquences :
- Perturbations hémodynamiques → poussées hypertensives et vasoconstriction → hypoperfusion placentaire
- Neurotoxicité
- Augmentation des CU
- Risques maternels :
- FCS
- Prééclampsie
- HRP
- Risques habituels : IDM, AVC, OAP
- Risques fœtaux :
- Malformations (cérébrales mais également nombreux autres organes)
- RCIU
- Risque d'accouchement prématuré
- Risques néonatals :
- Neurologiques : convulsions, séquelles psycho-motrices
- Syndrome de manque
- Risque d'entérocolite ulcéro-nécrosante et d'infarctus mésentérique
- Augmentation du risque de mort subite du nourrisson
- Passage de la cocaïne dans le lait maternel → risque d'intoxication
- Pathologies infectieuses transmises (HIV...)
Cannabis
- Effets tératogènes démontrés chez l'animal
- RCIU
- Prématurité
- Troubles du comportement néonatals (hyperexcitabilité, troubles du sommeil)
- Risque augmenté de leucémie non-lymphoblastique
Irradiation
- Principe de précaution → Eviter tout examen radiologique non-indispensable
- Différence entre
- Effets déterministes = dose seuil, notion de destruction cellulaire
- Effets stochastiques = "aléatoire", pas de dose seuil, responsable de cancers radio-induits
- Dose absorbée (en Gray) / dose équivalente (en Sievert)
Risques
- De 0 à 10 jours post-conceptionnels : loi du « tout ou rien »
- 4 à 10 SA → Organogenèse : malformations à partir de 100 mGy (très rarement atteinte dans domaine radiologique diagnostique) → Imagerie diagnostique est très peu probablement à l'origine de malformations
- > 10 SA → Développement fœtal : Pas de risque de malformation, mais risques carcinogènes (leucémies +++) pour doses > 300 mGy + risque de retentissement sur le développement cérébral (retard mental) si dose > 500 mGy entre 10 et 17 SA
Conduite à tenir
- En cas d'irradiation accidentelle :
- Préciser l'âge gestationnel lors de l'irradiation
- Calcul de la dose délivrée
- Evaluation multidisciplinaire du risque + CRAT
- Si dose > 500 mGy entre 5 et 17 SA, demande d'IMG recevable
- Pas de risque si exposition < 100 mGy
- En cas d'indication à un examen diagnostique :
- Eviter de principe tout examen irradiant
- Balance bénéfice/risque, mais pas au détriment de la santé maternelle
- Limiter l'irradiation fœtale : choix de la technique la moins irradiante, tablier de plomb
Produits de contraste
- Iodés :
- Thyroïde fœtale fixe l'iode à partir de 10 SA
- Risque de dysthyroïdie
- Utilisation possible si nécessaire
- Gadolinium :
- Pas d'effet tératogène chez l'animal
- Passage transplacentaire faible
- Utilisation possible si nécessaire
Sources
- ↑ 1,0 et 1,1 Recommandations HAS Octobre 2009 : Surveillance sérologique et prévention de la toxoplasmose et de la rubéole au cours de la grossesse
- ↑ Recommandations AFSSAPS 2008 : Recommandations de Bonnes Pratiques pour les infections urinaires communautaires de l'adulte
- ↑ La Revue du Praticien Septembre 2012 : Monographie Maladies Chroniques et Grossesse