157 : Tumeurs du poumon, primitives et secondaires
De Wiki ECN
Sommaire
Objectifs
- Diagnostiquer une tumeur du poumon primitive et secondaire
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
Physiopathologie
- 1ère cause de mortalité par cancer en France (30000 /an)
- Espérance de vie à 5 ans < 10%
Expositions à risque
- Tabagisme :
- 90% des CBP dus au tabac
- Risque corrélé à l'âge de début et à la durée → paquets-années
- Risque décroit à l'arrêt sans revenir à celui de la population générale
- Tabagisme passif : RR = 1,3
- Carcinogènes professionnels :
- 10% des CBP
- Enquête professionnelle systématique
- Risque multiplicatif tabac - amiante +++
Facteurs génétiques
- Oncogenèse :
- Série de modifications chromosomiques et de mutations
- Activation des oncogènes
- Perte des gênes suppresseurs de tumeur
- Mutation de l'EGFR :
- Elément-clef pour les adénocarcinomes sur terrain inhabituel : femme, asiatique, non-fumeuse
- Thérapie ciblée : inhibiteurs de la tyrosine kinase
- A rechercher en cas de CBP non à petites cellules
Types histologiques
- Cancers bronchiques à petites cellules (15%) :
- Différentiation neuro-endocrine
- Fréquence des syndromes paranéoplasiques
- Chimiosensibles +++, pas d'indication à un traitement chirurgical
- Cancers bronchiques non à petites cellules :
- Carcinomes épidermoïdes :
- Branches lobaires ou segmentaires
- Tumeurs végétantes obstruant la lumière bronchique
- Adénocarcinomes :
- Périphérie du poumon
- 10% de mutation de l'EGFR
- Forme broncho-alvéolaire : cellules tapissent les parois alvéolaires sans détruire l'architecture → syndrome de comblement alvéolaire + bronchorrhée
- Carinomes à grandes cellules :
- Diagnostic d'exclusion
- Aspect d'aucun autre type
- Pas de différentiation (malpighienne ou glandulaire)
- Volumineuses tumeurs périphériques souvent
- Carcinomes épidermoïdes :
Diagnostic
Signes d'appel
Symptômes respiratoires
- Toux : sèche et quinteuse, de survenue récente, négligée chez le fumeur
- Expectorations hémoptoïque : rares mais alarme
- Bronchorrhée : sécrétions abondantes, propres → carcinomes bronchiolo-alvéolaires
- Dyspnée : rare
- Tableau d'infection respiratoire basse répondant mal aux ATB
- Douleur thoracique (atteinte pariétale/pleurale associée)
Symptômes d'extension locorégionale
- Pleurésies
- Dysphonie par atteinte du nerf laryngé récurrent gauche
- Syndrome cave supérieur : turgescence jugulaire, œdème en pèlerine, circulation collatérale thoracique antérieure, HTIC, érythro-cyanose faciale
- Douleurs thoraciques
- Syndrome de Pancoast-Tobias :
- Cancer de l'apex envahissant le plexus brachial et le ganglion sympathique stellaire
- Névralgie cervico-brachiale C8-T1
- Syndrome de Claude-Bernard-Horner ipsilatéral
- Paralysie phrénique, hoquet
- Wheezing + dyspnée paroxystique (compression trachéale ou bronchique proximale)
- Dysphagie (compression œsophagienne)
- Tamponnade, troubles du rythme cardiaque
Symptômes extra-thoraciques
- AEG
- Pathologie thrombo-embolique inexpliquée ou répétée
- Métastase :
- Foie → HMG
- Os → douleur, fracture pathologique, hypercalcémie
- Surrénales
- SNC
Syndromes paranéoplasiques
- Hippocratisme digital isolé
- Ostéo-arthropathie hypertrophiante pneumique de Pierre-Marie : œdème des extrémités, périosite engainante, liseré radio-opaque de la corticale des os longs
- Hypercalcémie paranéoplasique
- Syndrome de Schwartz-Bartter (hyponatrémie) par SIADH dans les cancers à petites cellules
- Syndrome de Cushing (ACTH-like peptid)
- Atteintes neurologiques :
- Pseudomyasthénie de Lambert Eaton
- Neuropathies périphériques
- Syndrome des anticorps anti-Hu
Imagerie thoracique
Radiographie de thorax
- Images hilaires ou juxta-hilaires :
- Opacités à limite externe irrégulière
- Atélectasies (opacités systématisées rétractiles) par trouble de la ventilation
- Opacités arrondies intraparenchymateuses
- Rares images cavitaires
- Opacités apicales isolées, denses et homogènes
- Opacités nodulaires type infiltrat non systématisé
- Opacités ganglionnaires
- Epanchement pleural
Tomodensitométrie thoracique avec injection
- Référence pour la stadification TNM, notamment N :
- N0 : absence d'ADP
- N1 : envahissement hilaire
- N2 : envahissement médiastinal ipsilatéral, ADP sous-carinaire
- N3 : envahissement médiastinal controlatéral
- Oriente les prélèvements endoscopiques
- Coupes basses à la recherche de métastases hépatiques ou surrénaliennes
TEP au 18-FDG
- Indications :
- Staging médiastinal d'un CBNPC opérable, à localisation périphérique sans ADP retrouvée
- Bilan d'extension à distance d'une tumeur a priori résécable
- VPN +++
Preuve histologique
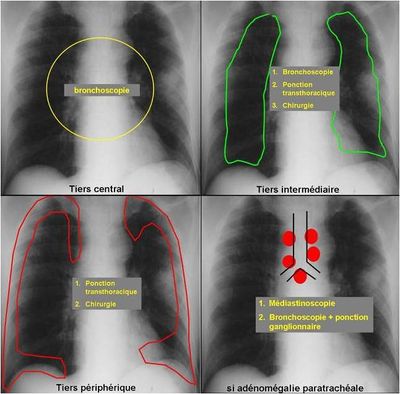
- Bronchoscopie souple :
- Biopsies multiples
- Pour les formes distales, possibilité de :
- LBA pour carcinome bronchiolo-alvéolaire
- Biopsies des lésions périphériques avec guidage radiologique
- Possibilité de ponction d'ADP sous écho-endoscopie ou à l'aveugle
- Ponction-biopsie transpariétale à l'aiguille :
- Sous AL, guidage TDM
- Masses périphériques +++
- Risque de pneumothorax (10%, souvent bénin)
- Prélèvement chirurgical :
- Si diagnostic impossible par les méthodes simples
- Thoracoscopie si épanchement pleural exsudatif
- Médiastinoscopie pour abord des sites ganglionnaires
- Vidéo-thoracotomie exploratrice diagnostique rare
- Rarement, biopsie d'une lésion facilement accessible (ADP sus-claviculaire, nodule hépatique, lésion lytique osseuse)
Bilan préthérapeutique
Bilan d'extension
- Examen clinique
- Fibroscopie bronchique
- Ponctions cytologiques
- Imagerie : RXT, TDM thoracique injectée, PET 18-FDG si chirurgie/radiothérapie, TDM cérébrale
- → Stadification TNM et stades pronostiques :
- Cancer localisé (Stade I et II) : T ≤ 3, N ≤ 1
- Cancer localement avancé (III) : T ≥ 4 ou N ≥ 2
- Cancer disséminé : M1
Evaluation générale
- Performans status
- Etat nutritionnel : évaluation de la perte de poids, mesures de soutien nutritionnel
- Paramètres cardio-respiratoires :
- Recherche de comorbidités cardiovasculaires
- ATCD pneumologiques : BPCO, insuffisance respiratoire, classe de dyspnée
- EFR systématiques avant chirurgie, chirurgie possible si VEMS > 1L/30% théorique
Traitement
Cancers bronchiques non à petites cellules
Résécables et opérables
- Cancers localisés (Stades I et II)
- Chirurgie d'exérèse systématique : lobectomie/pneumonectomie + curage ganglionnaire médiastinal complet systématique
- Mortalité péri-opératoire élevée en cas de pneumectomie ++
Non-résécables ou non-opérables
- Stades localement avancés : IIIA et IIIB
- Radio-chimiothérapie concomitante (sel de platine + autre cytotoxique)
- Discussion RCP +++
Métastatiques
- Présence d'une mutation de l'EGFR :
- 1ère ligne = inhibiteurs de la tyrosine kinase
- Si progression → chimiothérapie 2ème ligne
- Patients non-mutés :
- Si état général conservé : chimiothérapie par doublet à base de sels de platine
- Parfois thérapies anti-angiogéniques
- Mauvais pronostic +++
Cancers bronchiques à petites cellules
- Référence = chimiothérapie (cisplatine + étoposide)
- Maladies limitées endothoraciques :
- Association radiothérapie du lit tumoral et médiastinale concomitante
- Irradiation prophylactique de l'encéphale si réponse complète à la chimiothérapie
- Maladie d'emblée métastatique (fréquent ++) → chimiothérapie ou abstention si patient altéré/ne souhaitant pas de chimiothérapie
Mesures associées
Soins de support
- Traitement de la douleur :
- Antalgiques jusque palier III
- Radiothérapie focale palliative antalgique sur lésion osseuse, surrénalienne ou cutanée
- Radiothérapie sur lésion menaçant la moelle épinière
- Adjuvants pour lésions osseuses : AINS, biphosphonates
- Pris en charge de la dyspnée : oxygénothérapie, corticothérapie, chimiothérapie, prothèse endobronchique, talcage des épanchements à répétition
- En cas de syndrome cave supérieur : anticoagulation, corticoïdes, discuter stent cave
- Arrêt du tabac
Plan cancer
- RCP
- Consultation d'annonce dédiée
- Plan personnalisé de soins
- Information sur les effets indésirables des traitements +++
Suivi
- Suivi semestriel :
- Examen clinique, RXT
- Endoscopie, EFR, TDM thoracique
- En cas de non-résection, évaluation du retentissement respiratoire et de l'évolution des lésions
- Suivi biologique (chimiothérapie) : fonction rénale, hémogramme
Cancers du poumon secondaires
Clinique
- Fréquence des formes asymptomatiques découvertes lors du bilan d'extension
- Signes fonctionnels respiratoires non-spécifiques : dyspnée, toux, douleur thoracique
- Signes généraux néoplasiques
- Recherche d'atteinte ganglionnaire +++
Imagerie
- Référence = TDM
- CBP fréquent → à éliminer avant de retenir la cause secondaire
- Aspects possibles :
- Nodules uniques ou multiples à contours nets : lâcher de ballons, aspect de miliaire
- Epanchement pleural uni-/bilatéral
- Infiltrat interstitiel réticulo-nodulaire : lymphangites carcinomateuses +++
- Métastases excavées ou calcifiées
- Adénopathies médiastinales
- Péricardite maligne
- Aspects fréquents :
- Lymphangite : sein, poumon, prostate, estomac, pancréas
- Nodules multiples : thyroïde, ovaire, mélanome, rein
- Miliaire : sarcome, colon/rectum, rein, mélanome, col utérin
- Lâcher de ballons : sarcome, poumon, ORL, col utérin, ovaire, sein
- ADP médiastinales : tête et cou, appareil génito-urinaire, mélanome, séminome
Démarche diagnostique
Primitif inconnu
- Recherche de cancer accessible à un traitement spécifique : gonades, thyroïde, sein, endomètre, prostate
- Scintigraphie 18-FDG ++
- Histologie de la métastase :
- Carcinome épidermoïde → VADS, canal anal, col utérin
- Adénocarcinome → prostate, carcinome thyroïdien, cancer du sein, cancer digestif
- Bilan en l'absence d'orientation :
- TDM AP
- Examen gynécologique + mammographies chez la femme
- PSA + TR ± échographie prostatique chez l'homme
- FOGD et coloscopie si signes d'orientation digestive
Primitif connu
- Anomalies caractéristiques peuvent suffire à évoquer un cancer secondaire
- Preuve biopsique si modification significative de la thérapeutique
- RCP
Cancer ancien guéri
- Atteinte pulmonaire isolée : enquête complète
- Intervalle libre pouvant être long
- En cas de doute → preuve histologique