147 : Tumeurs du col utérin, tumeur du corps utérin : Différence entre versions
De Wiki ECN
| Ligne 316 : | Ligne 316 : | ||
| + | [[Category:Items]] | ||
[[Category:Gynécologie - Obstétrique]] | [[Category:Gynécologie - Obstétrique]] | ||
[[Category:Oncologie]] | [[Category:Oncologie]] | ||
[[Category:Module 10 : Cancérologie - Oncohématologie]] | [[Category:Module 10 : Cancérologie - Oncohématologie]] | ||
Version actuelle en date du 28 juillet 2013 à 11:56
Objectifs
- Diagnostiquer une tumeur du col utérin et du corps utérin
Tumeurs du col utérin
- Lésions intra-épithéliales = pré-cancéreuses
- Cancers invasifs = franchissement de la membrane basale
- Histoire naturelle :
- Infection à HPV oncogène (16 et 18 +++) transmise sexuellement, fréquente, persistante
- 20% à 5 ans → Lésion Intra-Epithéliale de Bas Grade (LIEBG ou CIN1)
- 30% → LIE Haut Grade (CIN 2 et 3)
- 10 ans après l'infection → Cancer invasif du col
| Lésions intra-épithéliales | Cancer du col | |
|---|---|---|
| Signes d'appel | Asymptomatique (FCU) | Métrorragies provoquées |
| Examen du col | Normal | Tumeur bourgeonnante |
| Conduite à tenir | Colposcopie Biopsies |
Examen sous AG Biopsies Bilan d'extension |
| Histoire naturelle | Risque de cancer invasif Pas de risque de métastase |
Extension loco-régionale Diffusion métastatique |
| Traitement | Conisation | Radiothérapie et chirurgie |
Lésions intra-épithéliales
- Anomalies au niveau de la jonction entre épithélium pavimenteux de l'exocol et cylindrique de l'endocol, sensible aux infections par HPV
Prévention primaire : vaccination anti-HPV
- Deux vaccins :
- Bivalent (Cervarix) pour les HPV 16 et 18 ; trois injections à 0, 1 et 6 mois
- Tétravalent (Gardasil) pour les HPV 6, 11, 16 et 18 ; trois injections à 0, 2 et 6 mois
- Vaccin recommandé pour toutes les jeunes filles de 11 à 14 ans et en rattrapage de 15 à 19 ans[1]
- Prévention secondaire reste indiquée
Prévention secondaire : frottis cervico-utérin[2]
- Réalisation par les gynécologues, sages-femmes et médecins traitants
- Dépistage recommandé entre 25 et 65 ans
- Un FCU tous les 3 ans avec contrôle à 1 an du premier
- Frottis conventionnel : étalement direct sur lame avec fixateur et envoi en anatomo-pathologie → simple mais qualité aléatoire
- Frottis en phase liquide : cytobrosse dans une phase liquide et envoi en anatomo-pathologie → cellules plus nombreuses et prélèvement de meilleur qualité mais plus coûteux
- Résultats rendus selon la classification de Bethesda 2001
- Qualité du prélèvement jugée sur la présence ou non de cellules glandulaires
- Conduite à tenir en fonction des résultats :
- Ininterprétable → FCU à refaire
- Normal → Prochain FCU à 3 ans (sauf premier frottis)
- Anormal →
- Colposcopie sans préparation, à l'acide acétique et au lugol
- Avec biopsies des zones suspectes
- Schéma daté et envoi en anatomo-pathologie
Prise en charge
- LIEBG ou CIN1 :
- Surveillance par FCU et colposcopie à 6 mois
- 70% de disparition spontanée à 2 ans → éviter le surtraitement
- Traitement uniquement si la lésion persiste à 18 mois → vaporisation au LASER
- LIEHG ou CIN2 et 3 :
- Exérèse chirurgicale par conisation
- Examen anatomo-pathologique pour étudier les limites d'exérèses et le degré d'invasivité
- Complications de la conisation :
- Précoces : hémorragiques +++
- Tardives : accouchement prématuré, sténose cervicale cicatricielle (gênant la surveillance ultérieure), dysménorrhée en cas d'obstruction cicatricielle, infertilité par insuffisance de glaire cervicale
- Surrisque de cancer du col de l'utérus (RR ≈ 4)
- Surveillance après CIN2 et 3 :
- FCU + test HPV (détection de l'ADN sur prélèvement cervical) à 6 mois et à 18 mois
- Si anomalie → colposcopie, biopsies ± nouvelle prise en charge
- Puis FCU tous les ans pendant 10 ans
Cancer du col utérin
Epidémiologie
- 3 000 nouveaux cas par an (10ème en fréquence), 1 000 décès
- Taux de survie tous stades confondus : 70% à 5 ans
- Facteurs de risque :
- Infection à HPV de haut risque (6 et 11)
- Tabac
- Premiers rapports sexuels précoces
- Immunodépression (HIV)
- Partenaires sexuels multiples
- Multiparité
- Bas niveau socio-économique
Histoire naturelle
- Anatomopathologie :
- 85% de carcinomes épidermoïdes
- 10% d'adénocarinomes, de mauvais pronostic
- 5% d'autres divers (sarcome...)
- Etapes :
- Infection cervicale persistante à HPV de haut risque
- Lésion intra-épithéliale au niveau de la jonction
- Rupture de la membrane basale
- Invasion stromale
- Cancer micro-invasif, 5% de risque d'envahissement ganglionnaire
- Cancer invasif vrai
- Extension :
- Loco-régionale : vagin, corps utérin, paramètres +++ (uretères !), vessie, rectum
- Lympathique : chaînes iliaques externes, primitives, puis lombo-aortiques
- Métastases viscérales très tardives
Diagnostic
- Circonstances de découverte :
- Métrorragies : sang rouge, indolores, provoquées
- Pertes muco-purulentes en cas d'infection
- Sur une complication (urologique, pelvienne, syndrome rectal)
- Examen clinique :
- Spéculum : tumeur bourgeonnante, friable, ulcérée, saignant au contact, avec base indurée (peut être normal si stade 1a)
- TV : induration, saignement au contact
- Réalisation de biopsies
- Bilan d'extension :
- IRM pelvienne = la référence, extension locale, régionale, et recherche d'adénopathies
- Lymphadénectomie cœlioscopique reste indispensable car une métastase ganglionnaire change le pronostic et la prise en charge
- L'examen sous AG n'est plus indispensable, réalisé si les biopsies n'ont pas été contributives
- TEP-scanner en complément de l'IRM
- Marqueurs tumoraux : SCC (pour les carcinomes épidermoïdes), ACE (pour les adénocarcinomes)
- Classification = FIGO
- Stade I = limité au col
- Ia : micro-invasif (< 5 mm en profondeur et 7 mm horizontalement)
- Ib : invasif
- Stade II = cancer ayant dépassé le col
- IIb si atteinte des paramètres
- Stade III : atteinte du ⅓ inférieur du vagin ou de la paroi pelvienne
- Stade IV : extension au-delà du pelvis ou atteinte vésicale ou rectale
- Stade I = limité au col
Prise en charge
Remarque : officiellement pas au programme de l'ECN → résumée
- Plan cancer
- Cancer micro-invasif (Ia) → Traitement conservateur par conisation sauf si invasion stromale > 3 mm → hystérectomie totale + lymphadénectomie pelvienne
- Stades Ib à IVa → Radiochimiothérapie concomitante + curiethérapie utéro-vaginale ± chirurgie à 2 mois
- Stades IVb (envahissement à distance) → Pas de consensus
- Mesures associées : ALD, prise en charge psychologique
- Pas de contre-indication à un THS
- Surveillance : clinique tous les 6 mois ± frottis du dôme vaginal
Pronostic
- Dépend :
- Du stade clinique
- De l'atteinte ganglionnaire : divise par 3 les chances de guérison
- Du volume tumoral (> 4 cm +++)
- De la présence d’emboles lymphatiques ou vasculaires
- Survie :
- Tous stades confondus → 70% à 5 ans
- Stade I et II → 80% à 5 ans
- Stade IV → 20% à 5 ans
Tumeurs du corps utérin
Cancer de l'endomètre
Epidémiologie
- 80% chez des femmes ménopausées
- Survie globale à 5 ans de 75%
- Facteurs de risque :
- ATCD familiaux, ATCD personnels ou familiaux de cancer du sein, du côlon, de l'ovaire ou d'irradiation pelvienne
- Hyperestrogénie relative ou absolue sans exposition concomitante aux progestatifs :
- Nulliparité
- Puberté précoce, ménopause tardive
- Obésité
- THS mal conduit
- SOPK
- Tamoxifène
- HTA et diabète
- Lésions précancéreuses : hyperplasie endométriale atypique
- Facteurs protecteurs : COP, tabac
Histoire naturelle
- Adénocarcinome dans 90% des cas
- Type histologique 1 : adénocarcinomes endométrioïdes, avec grades 1 à 3 selon la porportion de cellules tumorales indifférenciées
- Type 2 : carcinomes à cellules claires, carcinomes papillaires séreux, carcinosarcomes
- Hormonodépendant
- Naît le plus souvent du fond utérin ou d'une corne utérine
- Evolution longtemps loco-régionale :
- Longtemps limité à l'endomètre, risque d'extension vers le col
- Lente pénétration du myomètre (pénétration importante conditionne le pronostic)
- Diffusion extra-utérine tardive vers les chaînes ganglionnaires (iliaque externe puis lombo-aortique) et vers le vagin, les annexes et le péritoine
- Métastases très rares et tardives
Diagnostic
- Circonstances de découverte :
- A évoquer systématiquement devant des métrorragies post-ménopausiques, spontanées, indolores, irrégulières
- Leucorrhée purulente/fétide (pyométrie) ou séreuse (hydrorrhée)
- Douleurs pelviennes : rares, tardives
- Examen clinique :
- Etat général, opérabilité
- Recherche d'arguments pour un syndrome de Lynch (HNPCC) : cancer de l'endomètre avant 50 ans ou à tout âge avec ATCD familial au 1er degré de cancer colo-rectal ou du spectre HNPCC
- Examen abdomino-pelvien et ganglionnaire
- Spéculum avec biopsie d'éventuelle lésion suspecte
- TV : recherche d'une extension extra-utérine
- TR : recherche d'une atteinte paramétriale ou rectale
- Examen bilatéral et comparatif des seins
- Examens complémentaires :
- Echographie pelvienne : recherche d'une augmentation de l'épaisseur de l'endomètre, préciser la localisation, degré d'infiltration du myomètre, vascularisation anormale au Doppler
- Biopsie d'endomètre indispensable pour preuve histologique, à la canule de Novak, à l'aveugle sans anesthésie
- Hystéroscopie diagnostique
- Curetage biopsique étagé per-hystéroscopique sous anesthésie si les biopsies d'endomètre étaient négatives mais la suspicion clinique forte
- Bilan d'extension :
- IRM pelvienne
- Imagerie de référence
- Invasion du myomètre, recherche d'une atteinte vesicale ou rectale, paramétriale
- Recherche d'adénopathies iliaques et lombo-aortiques
- TDM en cas de contre-indication
- TEP : pour les tumeurs de stade III - IV
- TDM TAP : en cas de suspicion d'extension régionale, de type histologique 2, ou de lésions identifiées en TEP
- Penser au bilan d'opérabilité et à la mammographie de dépistage (même terrain)
- IRM pelvienne
- Au total, stade selon la classification FIGO
- I : limitée au corps utérin
- II : atteinte stromale cervicale sans atteinte extra-utérine ou ganglionnaire
- III : atteinte extra-utérine sans métastase
- IV : atteinte vésicale, rectale, ganglionnaire inguinale ou métastatique
Principes de traitement
- Plan cancer
- Place prépondérante de la chirurgie (hystérectomie totale indiquée sauf dans les stades très avancés) et de la radiothérapie (souvent post-opératoire, externe et curiethérapie), chimiothérapie discutée dans les stades avancés
- Mesures associées :
- Contre-indication à un traitement hormonal substitutif
- Surveillance avec examen clinique tous les 6 mois pendant 3 ans puis tous les ans
- ALD
- Soutien psychologique
Pronostic
| FIGO | I | II | III | IV |
|---|---|---|---|---|
| Survie à 5 ans | 80% | 60% | 30% | 10% |
Fibromes utérins
- 20% des femmes de plus de 35 ans
- Tumeurs bénignes = léiomyome
- Souvent multiples
- Rôle favorisant des œstrogènes
- Facteur ethnique : très fréquents chez les femmes de race noire
Types anatomiques
- Distinction du type de saignement selon le type anatomique :
- Ménorragies fonctionnelles : dues à une desquamation, conséquence d'une hyperestrogénie en péri-ménopause
- Métrorragies mécaniques : érosions vasculaires traumatiques
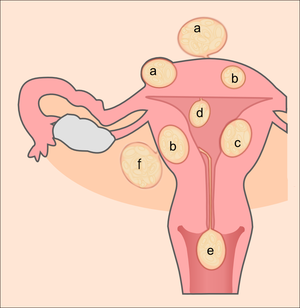
| Type de fibrome | Symptomatologie | Légende |
|---|---|---|
| Interstitiel | Ménorragies | b |
| Sous-muqueux | Ménorragies et métrorragies | c |
| Intracavitaire | Métrorragies | d |
| Sous-sérieux | Asymptomatique (sauf torsion) | a |
Diagnostic
- Découverte :
- Souvent asymptomatiques de découverte fortuite
- Troubles menstruels : ménorragies ou métrorragies
- Sensation de pesanteur pelvienne, augmentation progressive du volume de l'abdomen
- Troubles urinaires dans le cas d'un fibrome antérieur
- Sur une complication
- Examen clinique :
- TV + palpation abdominale → tumeur irrégulière, ferme, indolore
- Tumeur solidaire de l'utérus : mouvements solidaires de ceux du col, pas de sillon de séparation avec le corps utérin
- Penser à la palpation des seins et au FCU
- Examens complémentaires :
- FCU
- Echographie pelvienne : confirme le diagnostic (tumeur hypoéchogène, augmentation du volume utérin avec déformation des contours), précise le nombre et le siège, étudie les annexes
- Hystéroscopie diagnostique : en cas de troubles hémorragiques, pour le diagnostic des fibromes intra-cavitaires ou sous-muqueux + curetage biopsique pour éliminer une origine maligne
- IRM : en seconde intention pour compléter le bilan morphologique avant une prise en charge thérapeutique
- Recherche une anémie ferriprive souvent associée
Complications
- Hémorragiques :
- Hémorragies génitales
- Anémie ferriprive
- Exceptionnellement intra-péritonéale
- Mécaniques :
- Compressions lentes de l'uretère, de la vessie, du rectum et leurs conséquences
- Torsion d'un fibrome sous-séreux pédiculé : douleur abdominale intense avec défense, diagnostic différentiel à éliminer = torsion d'annexe
- Nécrobiose aseptique :
- Fréquent, favorisé par une grossesse
- Ischémie du fibrome
- Tableau : douleur intense + hyperthermie + fibrome augmenté de volume, mou et douloureux
- Echographie : image en cocarde (zone centrale de nécrose entourée d’œdème)
- Prise en charge :
- Médicale, hospitalisation, repos au lit
- Antalgiques, AINS (corticothérapie si grossesse), ± antibioprophylaxie
- Infectieuses :
- Rares, sur fibrome sous-muqueux ou intra-cavitaire accouché par le col
- Coliques expulsives, métrorragies, leucorrhée malodorante, syndrome infectieux
- Dégénérescence maligne n'est pas démontrée
- Infertilité : diagnostic d'élimination, mais on opère les fibromes intracavitaires et sous-muqueux avant AMP
- Pas de complication spécifique pendant la grossesse mais risque de nécrobiose aspetique augmenté ; aucun geste pergravidique sur le fibrome
Traitement
- Abstention : pour tout fibrome asymptomatique
- Médical :
- Progestatif :
- Du 15ème au 25ème jour du cycle
- Indication : prise en charge des troubles hémorragiques associés aux fibromes dus à une hyperplasie de l'endomètre
- Ne réduit pas le volume du fibrome
- Agonistes de la LHRH :
- Castration médicale permettant la diminution des saignements et du volume
- En pré-opératoire uniquement, pour une durée limitée, pour corriger une anémie sévère avant hystérectomie ou faciliter la chirurgie par réduction du volume
- Décapeptyl LP injectable
- Progestatif :
- Chirurgical :
- Indications : fibrome à développement intracavitaire, ménorragies fonctionnelles résistant au traitement médical, fibrome compliqué
- 2 alternatives :
- Traitement conservateur (préserver la fertilité) : myomectomie par laparotomie pour les fibromes volumineux, hystéroscopie opératoire pour les intracavitaires et sous-muqueux < 4 cm
- Traitement radical : hystérectomie totale, inter-annexielle avant la ménopause, sinon avec annexectomie bilatérale
- Examen anatomo-pathologique systématique
- Risque opératoire :
- Hémorragique +++ (→ correction préalable d'une anémie)
- Thrombo-embolique
- Récidive en cas de myomectomie
- Adhérences pelviennes pouvant altérer la fertilité
- Embolisation :
- Radiologie interventionnelle
- Embolisation sélective par cathétérisme des artères utérines
- Avantages : traitement conservateur, peut être associé à la chirurgie en per-opératoire pour diminuer le volume et faciliter la myomectomie
- Complications : douleur post-embolisation, infections, insuffisance ovarienne précoce (en cas d’embolisation des vaisseaux ovariens), diminution de la fertilité → à éviter chez la femme jeune
- Mesures associées :
- Prise en charge d'une carence martiale
- Pas de contre-indication à une contraception orale
- Pas de contre-indication à un DIU sauf fibrome sous-muqueux
- Pas de contre-indication au THS