135 : Thrombose veineuse profonde et embolie pulmonaire
De Wiki ECN
Objectifs
- Diagnostiquer une thrombose veineuse profonde et/ou une embolie pulmonaire
- Identifier les situations d’urgence et planifier leur prise en charge
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
Thrombose veineuse profonde
Physiopathologie
- Obstruction ± complète d'une veine profonde par un thrombus constitué in situ
- Traitement anticoagulant → prévenir l'extension et la migration, prévention du syndrome post-phlébitique
- Facteurs prédisposants :
- Chirurgie orthopédique réglée des MI et fractures du col fémoral
- AVC
- Polytraumatismes
- Lésions médullaires
- Chirurgies des patients cancéreux ou avec ATCD de MTEV
- Autres facteurs : âge, grossesse et post-partum, contraception estroprogestative, MICI, obésité, VVC en place, thrombophilie constitutionnelle
- Histoire naturelle :
- Triade de Virchow : stase veineuse + anomalie de la paroi veineuse + anomalie de l'hémostase
- Point de départ du thrombus souvent distal (ralentissement du flux), risque d'extension en amont ou fragmentation et embolisation
- Risque d'extension/migration augmente si facteur favorisant persiste ou si thrombus volumineux
- TVP distale : souvent asymptomatique, rarement à l'origine d'EP
- TVP proximale : souvent symptomatique, risque d'EP ++++
- Risques évolutifs :
- Récidive : 50% de récidive à 3 mois sans traitement anticoagulant
- Syndrome post-phlébitique : dans les 2 ans après une TVP symptomatique, risque diminué si contention veineuse dès la phase initiale et maintenue ≥ 3 mois
Diagnostic positif
Probabilité clinique
- Signes cliniques secondaires à la réaction inflammatoire pariétale et à l'obstruction luminale :
- Parfois fruste
- Douleur : spontanée ou provoquée à la palpation des trajets veineux ou le ballotement des mollets ou à la dorsiflexion du pied (signe de Homans, aspécifique)
- Œdème : dur, ne prenant pas le godet, peau blanche luisante et chaude, dilatation des veines superficielles
- Si étendue à tout le membre : phlegmatia alba dolens (phlébite blanche) ± hydrarthrose du genou ou ADP inguinales
- En cas de blocage aigu du carrefour saphéno-fémoro-iliaque avec œdème massif, ischémie par compression artérielle → phlegmatia coerulea dolens (phlébite bleue)
- Signes généraux : fébricule, pouls accéléré, angoisse
- Diagnostics différentiels :
- Rupture de kyste synovial
- Hématome intramusculaire ou claquage musculaire
- Erysipèle, lymphangite, cellulite inflammatoire
- Lymphœdème
- Maladie post-phlébitique
- Compression extrinsèque : ADP, tumeur...
- Sciatique tronquée
- Insuffisance cardiaque droite
- Formes cliniques :
- TVP pelvienne : chirurgie du petit bassin/grossesse, dysurie, ténesme, constipation ; emboligène +++
- TVP de la VCI : signes bilatéraux en un ou deux temps, à rechercher devant toute TVP proximale
- TVP du membre supérieur : circonstances particulières (toxicomanie IV, cathéter, stimulateur cardiaque, compression axillaire) → œdème inflammatoire du bras + contexte évocateur
- TVP de la VCS : souvent néoplasie profonde/thrombose sur cathéter ou sonde de stimulation, parfois extension d'une TVP du MS ou maladie de système. Dyspnée, toux, TJ, œdème en pèlerine et de la glotte
- Scores de probabilité diagnostique :
- Score de Wells : évaluation de la probabilité clinique de TVP en fonction des signes présentés
- Probabilité faible/intermédiaire/forte
- Facteurs prédisposants (1 pt) : immobilisation des MI, chirurgie < 4 semaines ou alitement > 3 jours, cancer
- Signes cliniques (1 pt) : sensibilité le long d'un trajet veineux, œdème d'un MI, œdème du mollet > 3 cm par rapport au mollet controlatéral, œdème prenant le godet, circulation collatérale superficielle
- Diagnostic différentiel probable (-2 pts)
Certitude paraclinique
- D-dimères :
- Produit de la dégradation de la fibrine dosé par ELISA ou au latex
- VPP faible mais bonne VPN (> 95% si D-dimères < 500 µg/L)
- Indications : exclure une MTEV si la probabilité clinique est faible ou intermédiaire
- Echo-Doppler veineux :
- Exploration morphologie et hémodynamique
- Veine normale : pas de matériel endoluminal, veine compressible, signal Doppler perçu augmenté par la respiration et la chasse veineuse manuelle
- Phlébographie :
- Produit de contraste iodé dans les veines dorsales des pieds avec garrot pour opacifier le réseau profond
- TVP si lacune et arrêt en cupule
- Invasif, coûteux, risque de complication sur l'injection de produit de contraste iodé, irradiation
- Stratégie :
- Dosage des D-dimères si âge < 80 ans, pas de cancer et pas de chirurgie < 30 jours
- D-dimères négatifs excluent le diagnostic
- D-dimère positif ou contexte clinique favorisant :
- Probabilité clinique faible → contention élastique + EDVMI dans les 48h si possible en urgence
- Probabilité intermédiaire ou forte → contention élastique + HBPM (/fondaparinux) curatif + EDVMI dans les 48h si possible en urgence
- EDVMI négatif + probabilité faible ou intermédiaire : diagnostic écarté
- EDVMI négatif + probabilité forte : surveillance ± TAC curatif et contention ± EDVMI à 48h
- EDVMI positif : TAC curatif + contention
Diagnostic étiologique
- Rechercher un facteur déclenchant transitoire : chirurgie, fracture MI, immobilisation > 3 jours → TVP secondaire
- Si TVP idiopathique :
- Rechercher une thrombophilie
- Constitutionnelle : FV Leiden, FII G20210A, déficit en protéine C/S ou antithrombine III, hyperhomocystéinémie, élévation du F VIII
- Acquise : anticoagulant circulant (lupique), anticardiolipines...
- Indications du bilan de thrombophilie = < 60 ans et :
- 1er épisode non-provoqué de TVP proximale ou EP
- 1er épisode provoqué ou non de TVP proximale/EP chez la femme en âge de procréer
- Récidive de TVP proximale ou d'EP
- Récidive de TVP distale non-provoquée
- A distance de la phase aiguë, après 3 semaines d'arrêt des anticoagulants (HBPM si risque important)
- Rechercher une néoplasie :
- Après 40 ans ou si bilan de thrombophilie négatif
- Dosage PSA, examen gynécologique, mammographie, échographie pelvienne, recherche de sang dans les selles, RXT
- Surveillance clinique ≥ 1 an
- Rechercher une thrombophilie
Traitement
- Objectifs :
- Améliorer les symptômes
- Eviter l'extension et les récidives
- ↓ morbidité & mortalité
Anticoagulation
- En aigu :
- HNF : SC ou IVSE, 500 UI/kg/j adaptée au TCA (2T), 1ère intention si insuffisance rénale ou patient instable
- HBPM :
- 2 injections SC/j : énoxaparine 100 UI/kg/12h
- 1 injection SC/j : tinzaparine 175 UI/kg/j
- Fondaparinux : 7,5 mg/j en 1 injection SC (si poids entre 50 et 100 kg)
- Au long cours :
- TVP proximale :
- AVK pour prévention de la récidive avec INR 2,5
- Durée :
- 3 mois si facteur déclenchant réversible
- ≥ 3 mois en l'absence de facteur déclenchant, discuter traitement à vie
- Illimitée si cancer évolutif, par HBPM
- TVP distale :
- 1er épisode avec facteur déclenchant et absence de facteur de risque persistant : AVK 6 semaines pour INR 2,5
- 3 mois si : idiopathique, facteur de risque persistant, forme récidivante, cancer évolutif (HBPM)
- TVP proximale :
Mesures associées
- Contention veineuse :
- Chaussettes ou bas classe 3
- Dès que possible après le diagnostic de TVP et l'instauration du TAC
- Durée minimale 2 ans
- Alitement : mobilisation précoce dès que possible
- Hospitalisation si :
- Insuffisance rénale sévère (clairance < 30 mL/min)
- Risque hémorragique
- TVP proximale avec syndrome obstructif sévère ou localisation ilio-cave
- Contexte psychosocial ou difficultés géographiques gênant la prise en charge
Prévention
| Niveau de risque | Situations | Modalité |
|---|---|---|
| Bas | Chirurgie mineure chez patient valide Patient médicalisé valide |
Lever précoce ±Contention veineuse |
| Modéré | Chirurgie générale, gynécologique, urologique Patients médicalisés allongés |
HBPM (Enoxaparine 2000 UI/24h) + Contention veineuse (seule si risque hémorragique) |
| Haut | Arthroplastie hanche/genou Traumatisme majeur |
HBPM (Enoxaparine 4000 UI/24h) + Contention veineuse (seule si risque hémorragique) |
- Voyage en avion > 8h : éviter les vêtements serrés, s'hydrater, contraction active régulière des mollets ± contention veineuse ± 1 injection d'HBPM avant le départ
Situations particulières
- Grossesse :
- Diagnostic clinique difficile et D-dimère faussement positif → EDVMI +++
- TAC = HBPM, pas d'AVK aux 1er et 3ème trimestre
- Bilan de thrombophilie systématique chez toute femme en âge de procréer avec ATCD personnels ou familiaux de MTEV
- Cancer :
- TVP fréquentes, traitement par HBPM au long cours car pharmacocinétique des AVK non-prévisible
- Durée : au moins 3 à 6 mois
- Thrombose veineuse superficielle :
- Diagnostic clinique facile (cordon rouge induré douloureux)
- Diagnostic sur EDVMI, rechercher une extension au réseau profond
- TVS sur veines saines : rechercher une cause systémique (cancer, maladie de Buerger, Behçet, hémopathie, maladie auto-immune, thrombophilie)
- Contention veineuse à la phase aiguë
- TAC curatif non-recommandé mais HBPM/fondaparinux à dose préventive possible (1 à 4 semaines)
- Syndrome post-phlébitique :
- Séquelles anatomiques et hémodynamiques par destruction des valvules quelques mois ou années après une TVP
- Cliniquement : lourdeur de jambes, œdème chronique douloureux, dilatations veineuses superficielles, varices, troubles trophiques (hypodermite, dermite ocre), ulcères sus-malléolaires
- Confirmation échographique
Embolie pulmonaire
Physiopathologie
- TVP et EP appartiennent à la maladie thrombo-embolique veineuse (MTEV)
- EP la plupart du temps secondaire à une TVP, souvent asymptomatique
- 10% des EP mortelles dans l'heure
- Complication aiguë : choc, insuffisance cardiaque aiguë
- Complication chronique : hypertension pulmonaire chronique
- Conséquences hémodynamiques :
- EP hémodynamiquement significative si 30 à 50% du lit artériel pulmonaire est occlus
- Peut entraîner la mort subite par dilatation du VD avec septum paradoxal entraînant une baisse du débit cardiaque
- Mais stimulation du sympathique → ↑ pression artérielle pulmonaire (sauf insuffisance VD) → restauration d'une perfusion pulmonaire + vasoconstriction périphérique (diminue l'hypotension)
- ↓ PA peut entraîner hypodébit coronaire → dysfonction VG ischémique → décès (favorisé par une cardiopathie préexistante)
- Conséquences respiratoires :
- Hypoxémie : modification du rapport ventilation/perfusion, ↓ QC
- Possible ouverture d'un FOP (par hyperpression dans l'AD) → shunt droite-gauche favorisant
- Hémorragies distales de petite taille sans retentissement hémodynamique peuvent donner hémoptysie par hémorragie intra-alvéolaire, épanchement pleural voire infarctus pulmonaire
Diagnostic positif
Diagnostic initial de probabilité
- Signes cliniques :
- Dyspnée aiguë ou progressive ou aggravation d'une dyspnée préexistante, douleur thoracique, syncope
- Toux, hémoptysie noirâtre
- Tachypnée, tachycardie > 100 bpm, ↓ SpO2
- Signes de TVP
- Radiographie de thorax :
- Eliminer une autre cause
- Peut être normale
- Anomalies aspécifiques : atélectasies en bande, épanchement pleural, élévation d'une coupole diaphragmatique,, hyperclarté d'un champ pulmonaire
- Gaz du sang : hypoxémie + hypocapnie (effet shunt)
- ECG :
- Tachycardie sinusale
- Signes de souffrance VD : ondes T négatives en V1 à 4, S1Q3, BBD ± complet, sus-décalage du ST antérieur ou inférieur (aspect de faux SCA)
- Peut être normal
- Score de probabilité = score de Wells :
| Variable | Points |
|---|---|
| ATCD de TVP/EP | 1,5 |
| Chirurgie récente, immobilisation | 1,5 |
| Cancer | 1 |
| Hémoptysie | 1 |
| Tachycardie | 1,5 |
| Signes cliniques de TVP | 3 |
| Diagnostic différentiel peu probable | 3 |
- Probabilité faible de 0 à 1, forte > 6
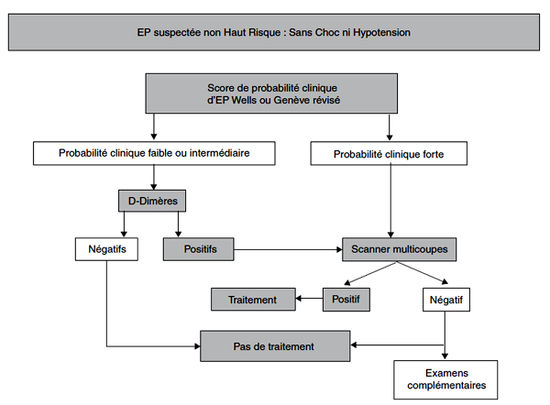
Diagnostic de certitude
- D-dimères et EDVMI pour identifier une TVP (vide supra)
- Angioscanner pulmonaire :
- Le plus utilisé, produit de contraste iodé permettant de voir jusqu'aux artères segmentaires ou sous-segmentaires
- Si négatif et probabilité faible ou intermédiaire → diagnostic exclu
- Si négatif et probabilité forte → autre examen
- Scintigraphie pulmonaire ventilation/perfusion :
- Diagnostic d'EP si ventilation normale sur segment non ou hypoperfusé
- Perturbée par une pathologie cardiorespiratoire
- Positive et faible probabilité clinique : réaliser d'autres examens
- Normale permet d'éliminer une EP, surtout si probabilité faible
- Angiographie pulmonaire :
- Gold-standard mais invasive +++
- Eliminer avec certitude l'EP si négative
- Dernière intention
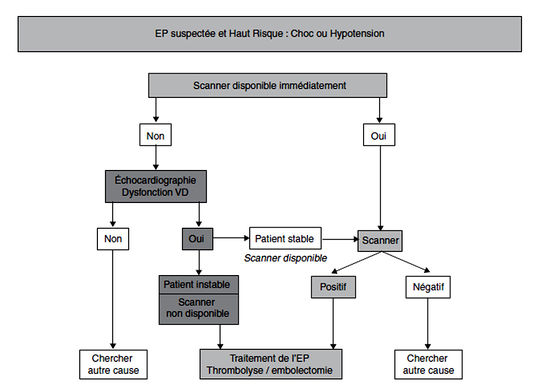
- ETT :
- Evaluer le retentissement VD de l'EP
- Dilatation ou hypokinésie VD (↑ flux d'IT)
- Septum paradoxal
- ↑ PAP
- Dépistage d'un FOP ou de thrombus dans les cavités droites
- Exclusion diagnostique chez les patients en choc +++
- Stratégies :
Diagnostic de gravité
- Classification en EP à haut risque (> 15%), à risque intermédiaire et à faible risque (< 1%) de décès à 30 jours
- Marqueurs cliniques :
- Choc et hypotension : principaux marqueurs de risque de décès précoce (PAS < 90 mmHg ou diminution > 40 mmHg > 15 minutes)
- Syncope
- Arrêt cardiaque
- Marqueurs de dysfonction VD :
- ETT : dysfonction VD = critère de pronostic intermédiaire (dilatation, hypokinésie, ↑ flux d'IT)
- BNP (taux bas de bon pronostic)
- Signes de cœur pulmonaire aigu :
- Turgescence jugulaire
- Souffle d'insuffisance tricuspide, galop droit
- ECG : T négatives V1-4, BBD, S1Q3, QR en V1
- Marqueurs d'ischémie myocardique : ↑ troponine → risque intermédiaire
- Classification :
- Haut risque : choc ou hypotension persistante, décès en l'absence de thérapeutique urgente
- Risque intermédiaire : signes de dysfonction VD ou de souffrance myocardique
- Bas risque : bilan complet normal
Traitement
En aigu
- Assistance hémodynamique et respiratoire : expansion volémique, drogues vasopressives/inotropes +, oxygénothérapie voire IOT/VM
- Thrombolyse :
- Dissolution rapide du thrombus → améilioration QC mais risque hémorragique
- rtPA sur VVP (10 mg IVD puis 90 mg sur 2h) + HNF 60 UI/kg + 18 UI/kg/h
- Indication : EP à haut risque compliquée de choc ou hypotension sévère ; discuté si risque intermédiaire et absence de contre-indication
- Contre-indications (discuter embolectomie) : hémorragie cérébrale, AVC < 3 mois, maladie hémorragique, chirurgie majeure récente, ponction artérielle sans possibilité de compression
- Embolectomie chirurgicale (sternotomie + dérivation cardiopulmonaire) : patients à haut risque avec échec ou contre-indication de la thrombolyse
- Anticoagulation :
- Prévention de la récidive, risque hémorragique
- Mis en place dès la suspicion clinique avec probabilité intermédiaire ou forte, poursuivie si diagnostic confirmé
- Relais précoce AVK
- Anticoagulation parentérale poursuivie au moins 5 jours et jusqu'à INR efficace :
- HNF (insuffisance rénale sévère, risque hémorragique, EP à haut risque) : 60 UI/kg bolus + 18 UI/kg/h adaptée au TCA 2-3T
- HBPM : Enoxaparine 100 UI/kg/12h SC
- Fondaparinux 5 mg (<50 kg)/7,5 mg (50 - 100 kg)/10 mg (> 100 kg) SC/j
- Surveillance plaquettaire bihebdomadaire
- Pas d'immobilisation au lit, lever dès que possible avec bas de contention
Au long cours
- Anticoagulation :
- AVK avec INR cible 2,5
- Durée :
- Facteur déclenchant réversible : 3 mois
- Pas de facteur déclenchant réversible : > 3 mois
- Illimitée si récidive ou thrombophilie
- Illimitée par HBPM si cancer évolutif
- Filtres caves :
- Prévention de récidive embolique, mais risque d'extension du thrombus veineux
- Par voie percutanée, en aval des veines rénales
- Indication : patients avec contre-indication à l'anticoagulation (filtre temporaire si CI temporaire)
Cas particuliers
- Grossesse : examens paraclinique invasifs réservés aux patientes à haut risque, privilégier ETT et EDVMI ++
- Thrombus intracardiaque : haut risque de mortalité précoce → thrombolyse ou chirurgie
- Hypertension pulmonaire chronique post-embolique : complication rare mais grave, possibilité d'endartériectomie pulmonaire, difficile
- EP non-thrombotique : septique, gazeuse, graisseuse, amniotique, tumorale... → traitement étiologique