134 : Néphropathie vasculaire : Différence entre versions
De Wiki ECN
(→Objectif) |
|||
| Ligne 2 : | Ligne 2 : | ||
*Diagnostiquer une néphropathie vasculaire | *Diagnostiquer une néphropathie vasculaire | ||
| + | = Généralités = | ||
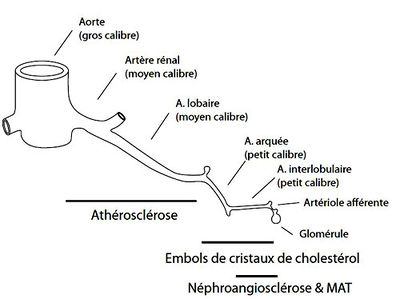
| + | [[Fichier:NephropathiesVasculaires.jpg|400px|vignette|droite|Schéma des néphropathies vasculaires]] | ||
| + | *Eléments cliniques communes : | ||
| + | **'''HTA au premier plan''' | ||
| + | **Protéinurie et hématurie en général modérées | ||
| + | **'''Insuffisance rénale''' souvent sévère et rapidement progressive | ||
| + | = Néphropathies vasculaires aiguës et rapidement progressives = | ||
| + | == Syndrome hémolytique et urémique == | ||
| + | *Lésion histologique caractéristique = '''microangiopathie thrombotique''' (MAT) : occlusion artériolaire par des thrombi fibrineux | ||
| + | **Autre manifestation de MAT : purpura thrombotique thrombocytopénique (PTT) : atteinte cérébrale au premier plan, atteinte rénale modérée, forme touchant plutôt l'adulte | ||
| + | === Diagnostic === | ||
| + | *Association : | ||
| + | **D'une atteinte rénale vasculaire : insuffisance rénale aiguë, HTA, hématurie, protéinurie | ||
| + | **Et d'une atteinte hématologique : '''thrombopénie''' de consommation + '''anémie hémolytique''' : ↓ haptoglobine, ↑ LDH, schizocytes > 2% | ||
| + | *En général, chez l'enfant, causé par des bactéries productrices de toxines ''Shiga-like'' induisant des lésions endothéliales entraînant une agrégation plaquettaire qui va occlure la lumière artériolaire | ||
| + | === Causes === | ||
| + | *'''SHU post-infectieux''' : | ||
| + | **Forme typique : entérobactérie productrice de ''Shiga-like toxins'' (SLT) : ''E. coli'' O157:H7, Salmonelles, Shigelles | ||
| + | **HIV | ||
| + | *SHU iatrogène : mitomycine C, gemcitabine, estroprogestatifs, quinine, ticlopidine, ciclosporine, tacrolimus | ||
| + | *SHU au cours d'une grossesse ([[prééclampsie]]) et post-partum | ||
| + | *SHU compliquant une maladie sous-jacente : HTA maligne, sclérodermie, [[LED]], [[SAPL]], néphropathies glomérulaires | ||
| + | *SHU paranéoplasique | ||
| + | *Formes familiales ou récidivantes : | ||
| + | **'''Déficit en protéase du facteur de Willebrand''' : constitutionnel ou par production d'auto-anticorps | ||
| + | **Déficits constitutionnels en protéines du complément | ||
| + | *SHU idiopathique | ||
| + | === Forme typique de l'enfant === | ||
| + | *Forme typique = SHU post-diarrhéique de l'enfant (90% des SHU de l'enfant) | ||
| + | *Epidémiologie : | ||
| + | **Première cause d'IRA chez l'enfant de 1 à 3 ans | ||
| + | **Souvent en été, ± par petites épidémies | ||
| + | **''E. coli'' O157:H7 +++ | ||
| + | *Début brutal avec diarrhée parfois sanglante, fièvre et IRA souvent anurique | ||
| + | *'''Biopsie rénale inutile''' | ||
| + | *Examen des selles : recherche de la souche ou de la toxine | ||
| + | *'''Evolution spontanément favorable''' en 1 à 2 semaines → traitement '''symptomatique''' | ||
| + | *Bon pronostic en général, pas de tendance à la récidive | ||
| + | *Facteurs pronostiques péjoratifs (à la phase initiale) : GB > 20 G/L, oligurie > 10 jours, atteinte histologique > 50% | ||
| + | *Prise en charge : | ||
| + | **De l'IRA/de l'hyperkaliémie : EER ++ | ||
| + | **Correction des troubles hydro-électrolytiques | ||
| + | **'''Pas d'ATB, pas de traitement symptomatique de la diarrhée''' | ||
| + | **Transfusion CG si anémie < 6 g/dL, éviter la transfusion de plaquettes | ||
| + | **Déclaration si TIAC, mesures d'hygiène élémentaires | ||
| + | === SHU de l'adulte === | ||
| + | *Epidémiologie : | ||
| + | **Causes plus variées | ||
| + | **30% de formes idiopathiques récidivantes | ||
| + | *'''Biopsie rénale''' habituellement, après correction de la thrombopénie et de l'HTA → lésions glomérulaires et artériolaires | ||
| + | *Pronostic : | ||
| + | **Rénal : 60% de séquelles rénales | ||
| + | **Vital : selon la cause, mais mortalité élevée | ||
| + | *Traitement : | ||
| + | **'''Traitement étiologique''' ou éviction d'un facteur causal | ||
| + | **Traitement spécifique : échanges plasmatiques, corticothérapie | ||
| + | == Néphroangiosclérose maligne == | ||
| + | *=HTA maligne | ||
| + | *Conséquence d'une HTA sévère ou accélérée | ||
| + | *Fréquente hypovolémie paradoxale en phase initiale qui peut aggraver l'IRA | ||
| + | *ARP et aldostéronémie très élevées | ||
| + | === Diagnostic === | ||
| + | *Clinique = '''PAd ≥ 130 mmHg associée à 2 signes de retentissement viscéral''' : | ||
| + | **Rétinopathie hypertensive stade III ou IV | ||
| + | **Encéphalopathie hypertensive ou AVC hémorragique | ||
| + | **Insuffisance rénale rapidement progressive | ||
| + | **Insuffisance ventriculaire gauche | ||
| + | **Signes généraux : asthénie, amaigrissement | ||
| + | **Syndrome polyuro-polydipsique fréquente dans les semaines précédant le diagnostic | ||
| + | *Biologique : | ||
| + | **Insuffisance rénale avec protéinurie, parfois de type néphrotique | ||
| + | **Parfois anémie hémolytique et schizocytose (SHU) | ||
| + | **Hypokaliémie par hyperaldostéronisme secondaire | ||
| + | *Histologique : | ||
| + | **'''PBR contre-indiquée tant que la PA n'est pas contrôlée''' | ||
| + | **NAS maligne = lésions des petites artères, des artérioles et des glomérules | ||
| + | **Prolifération cellulaire, élaboration de fibres collagène avec aspect en bulbe d'oignon et obstruction de la lumière des vaisseaux | ||
| + | **Lésions de nécrose fibrinoïde | ||
| + | **Parfois lésions de la maladie causale sous-jacente | ||
| + | === Etiologie === | ||
| + | *HTA essentielle = 2/3 des cas : HTA négligée ou arrêt de traitement | ||
| + | *HTA secondaire : | ||
| + | **'''Sténose de l'artère rénale''' (recherchée systématiquement) | ||
| + | **Glomérulonéphrite chronique (à IgA ++) | ||
| + | **Périartérite noueuse, sclérodermie | ||
| + | **'''Prise d'estroprogestatifs''' | ||
| + | === Prise en charge === | ||
| + | *'''Urgence médicale''' nécessitant l'hospitalisation en USI | ||
| + | *'''Contrôle tensionnel''' : | ||
| + | **Objectif : baisse de PAM de 20 mmHg en quelques minutes, objectif final de 110 de PAM en quelques heures | ||
| + | **Par titration IV : Nicardipine (''Loxen''), Urapidil (''Eupressyl''), IEC après normalisation de la volémie | ||
| + | *'''Contrôle de la volémie''' : | ||
| + | **Hypovolémie → correction rapide par SSI, contre-indication aux diurétiques | ||
| + | **Insuffisance ventriculaire gauche → diurétiques de l'anse et dérivés nitrés | ||
| + | *Pronostic : | ||
| + | **Détérioration fréquente de la fonction rénale au cours des premiers mois nécessitant parfois une EER | ||
| + | **Possible restauration ultérieure à la fonction antérieure | ||
| + | **Nécessité d'un traitement anti-hypertenseur au long cours par bloqueur du SRAA | ||
| + | == Embolies de cristaux de cholestérol == | ||
| + | *Rupture de plaques athéromateuses → migration de cristaux de cholestérol | ||
| + | *Incidence sous-estimée, 15% des sujets athéromateux et jusqu'à 75% après intervention sur l'aorte | ||
| + | === Diagnostic === | ||
| + | *'''Notion de facteur déclenchant''' : chirurgie aortique, artériographie, mise en route d'un traitement anticoagulant ou thrombolytique | ||
| + | *Clinique : | ||
| + | **Insuffisance rénale rapidement progressive ou d'installation lente | ||
| + | **Livedo, purpura nécrotique, gangrène distale des extrémités | ||
| + | **Asthénie, myalgies | ||
| + | *Biologique : syndrome inflammatoire, éosinophilie, hypocomplémentémie | ||
| + | *Confirmation du diagnostic : | ||
| + | **Fond d’œil : visualisation des emboles | ||
| + | **Biopsie cutanée d'un livedo | ||
| + | **Si ces deux examens sont négatifs → PBR : occlusion des artérioles par des cristaux de cholestérol avec réaction inflammatoire au voisinage | ||
| + | === Prise en charge === | ||
| + | *Symptomatique surtout : arrêt des anticoagulants, contrôle tensionnel, EER | ||
| + | *Corticothérapie | ||
| + | *Pronostic sévère : 40% de mortalité à 6 mois | ||
| + | == Occlusion aiguë d'une (des) artère(s) rénale(s) == | ||
| + | *Contexte : | ||
| + | **Anomalie de la paroi vasculaire : sténose athéromateuse, angioplastie luminale, dissection de l'artère rénale ou aortique étendue aux artères rénales | ||
| + | **Parfois en l'absence d'anomalie pariétale : embolie artérielle (FA, végétation mitrale) ou traumatisme | ||
| + | *Tableau brutal associant : douleurs lombaires (mimant une colique néphrétique), hématurie macroscopique, poussée hypertensive, anurie si occlusion bilatérale | ||
| + | *Diagnostic : Doppler, TDM, angio-IRM ou artériographie | ||
| + | *'''Urgence extrême''' : revascularisation (chirurgicale ou par angioplastie) réalisable que pendant les 6 premières heures | ||
| + | **Alternatives : fibrinolytiques, anticoagulants | ||
| + | == Périartérite noueuse == | ||
| + | *Angéite nécrosante touchant les artères de moyen calibre | ||
| + | *30% dues à une '''hépatite B aiguë ou récente''', 70% de cause inconnue | ||
| + | *Présentation : | ||
| + | **Signes généraux : AEG, fièvre, syndrome inflammatoire | ||
| + | **Neuropathie périphérique (sciatique poplité externe ++) | ||
| + | **Arthralgies, myalgies, douleurs abdominales | ||
| + | **Signes cutanés : livedo, nodules | ||
| + | **Artérite des membres inférieurs | ||
| + | **AVC | ||
| + | **Atteinte rénale : hématurie, HTA, insuffisance rénale | ||
| + | *Confirmation histologique : aspect d'angéite nécrosante sur une biopsie de muscle, de nerf ou de peau | ||
| + | **'''Eviter la PBR''' : présence d'anévrysmes artériels ! | ||
| + | *Traitement : | ||
| + | **PAN liée à HBV : traitement antiviral + corticothérapie | ||
| + | **PAN non-liée à HBV : corticothérapie ± cyclophosphamide ou azathioprine | ||
| + | == Sclérodermie == | ||
| + | *Maladie de système rare | ||
| + | *Présentation : | ||
| + | **Femmes de 30 à 50 ans | ||
| + | **Atteinte cutanée : '''sclérodactylie''', syndrome de Raynaud, troubles pigmentaires | ||
| + | **Atteinte œsophagienne : reflux, dysphagie | ||
| + | **Atteinte pulmonaire : fibrose interstitielle diffuse | ||
| + | **Atteinte cardiaque : péricardite chronique, myocardite | ||
| + | *Types d'atteinte rénale : | ||
| + | **Atteinte rénale chronique lentement progressive : HTA, protéinurie modérée, insuffisance rénale lente, lésions d'endartérite avec fibrose péri-artérielle à la PBR | ||
| + | **Crise aiguë sclérodermique : HTA maligne avec SHU ; traitement anti-hypertenseur en urgence (IEC++) | ||
| + | |||
| + | = Néphropathies vasculaires chroniques = | ||
Version du 25 août 2013 à 18:31
Sommaire
- 1 Objectif
- 2 Généralités
- 3 Néphropathies vasculaires aiguës et rapidement progressives
- 4 Néphropathies vasculaires chroniques
Objectif
- Diagnostiquer une néphropathie vasculaire
Généralités
- Eléments cliniques communes :
- HTA au premier plan
- Protéinurie et hématurie en général modérées
- Insuffisance rénale souvent sévère et rapidement progressive
Néphropathies vasculaires aiguës et rapidement progressives
Syndrome hémolytique et urémique
- Lésion histologique caractéristique = microangiopathie thrombotique (MAT) : occlusion artériolaire par des thrombi fibrineux
- Autre manifestation de MAT : purpura thrombotique thrombocytopénique (PTT) : atteinte cérébrale au premier plan, atteinte rénale modérée, forme touchant plutôt l'adulte
Diagnostic
- Association :
- D'une atteinte rénale vasculaire : insuffisance rénale aiguë, HTA, hématurie, protéinurie
- Et d'une atteinte hématologique : thrombopénie de consommation + anémie hémolytique : ↓ haptoglobine, ↑ LDH, schizocytes > 2%
- En général, chez l'enfant, causé par des bactéries productrices de toxines Shiga-like induisant des lésions endothéliales entraînant une agrégation plaquettaire qui va occlure la lumière artériolaire
Causes
- SHU post-infectieux :
- Forme typique : entérobactérie productrice de Shiga-like toxins (SLT) : E. coli O157:H7, Salmonelles, Shigelles
- HIV
- SHU iatrogène : mitomycine C, gemcitabine, estroprogestatifs, quinine, ticlopidine, ciclosporine, tacrolimus
- SHU au cours d'une grossesse (prééclampsie) et post-partum
- SHU compliquant une maladie sous-jacente : HTA maligne, sclérodermie, LED, SAPL, néphropathies glomérulaires
- SHU paranéoplasique
- Formes familiales ou récidivantes :
- Déficit en protéase du facteur de Willebrand : constitutionnel ou par production d'auto-anticorps
- Déficits constitutionnels en protéines du complément
- SHU idiopathique
Forme typique de l'enfant
- Forme typique = SHU post-diarrhéique de l'enfant (90% des SHU de l'enfant)
- Epidémiologie :
- Première cause d'IRA chez l'enfant de 1 à 3 ans
- Souvent en été, ± par petites épidémies
- E. coli O157:H7 +++
- Début brutal avec diarrhée parfois sanglante, fièvre et IRA souvent anurique
- Biopsie rénale inutile
- Examen des selles : recherche de la souche ou de la toxine
- Evolution spontanément favorable en 1 à 2 semaines → traitement symptomatique
- Bon pronostic en général, pas de tendance à la récidive
- Facteurs pronostiques péjoratifs (à la phase initiale) : GB > 20 G/L, oligurie > 10 jours, atteinte histologique > 50%
- Prise en charge :
- De l'IRA/de l'hyperkaliémie : EER ++
- Correction des troubles hydro-électrolytiques
- Pas d'ATB, pas de traitement symptomatique de la diarrhée
- Transfusion CG si anémie < 6 g/dL, éviter la transfusion de plaquettes
- Déclaration si TIAC, mesures d'hygiène élémentaires
SHU de l'adulte
- Epidémiologie :
- Causes plus variées
- 30% de formes idiopathiques récidivantes
- Biopsie rénale habituellement, après correction de la thrombopénie et de l'HTA → lésions glomérulaires et artériolaires
- Pronostic :
- Rénal : 60% de séquelles rénales
- Vital : selon la cause, mais mortalité élevée
- Traitement :
- Traitement étiologique ou éviction d'un facteur causal
- Traitement spécifique : échanges plasmatiques, corticothérapie
Néphroangiosclérose maligne
- =HTA maligne
- Conséquence d'une HTA sévère ou accélérée
- Fréquente hypovolémie paradoxale en phase initiale qui peut aggraver l'IRA
- ARP et aldostéronémie très élevées
Diagnostic
- Clinique = PAd ≥ 130 mmHg associée à 2 signes de retentissement viscéral :
- Rétinopathie hypertensive stade III ou IV
- Encéphalopathie hypertensive ou AVC hémorragique
- Insuffisance rénale rapidement progressive
- Insuffisance ventriculaire gauche
- Signes généraux : asthénie, amaigrissement
- Syndrome polyuro-polydipsique fréquente dans les semaines précédant le diagnostic
- Biologique :
- Insuffisance rénale avec protéinurie, parfois de type néphrotique
- Parfois anémie hémolytique et schizocytose (SHU)
- Hypokaliémie par hyperaldostéronisme secondaire
- Histologique :
- PBR contre-indiquée tant que la PA n'est pas contrôlée
- NAS maligne = lésions des petites artères, des artérioles et des glomérules
- Prolifération cellulaire, élaboration de fibres collagène avec aspect en bulbe d'oignon et obstruction de la lumière des vaisseaux
- Lésions de nécrose fibrinoïde
- Parfois lésions de la maladie causale sous-jacente
Etiologie
- HTA essentielle = 2/3 des cas : HTA négligée ou arrêt de traitement
- HTA secondaire :
- Sténose de l'artère rénale (recherchée systématiquement)
- Glomérulonéphrite chronique (à IgA ++)
- Périartérite noueuse, sclérodermie
- Prise d'estroprogestatifs
Prise en charge
- Urgence médicale nécessitant l'hospitalisation en USI
- Contrôle tensionnel :
- Objectif : baisse de PAM de 20 mmHg en quelques minutes, objectif final de 110 de PAM en quelques heures
- Par titration IV : Nicardipine (Loxen), Urapidil (Eupressyl), IEC après normalisation de la volémie
- Contrôle de la volémie :
- Hypovolémie → correction rapide par SSI, contre-indication aux diurétiques
- Insuffisance ventriculaire gauche → diurétiques de l'anse et dérivés nitrés
- Pronostic :
- Détérioration fréquente de la fonction rénale au cours des premiers mois nécessitant parfois une EER
- Possible restauration ultérieure à la fonction antérieure
- Nécessité d'un traitement anti-hypertenseur au long cours par bloqueur du SRAA
Embolies de cristaux de cholestérol
- Rupture de plaques athéromateuses → migration de cristaux de cholestérol
- Incidence sous-estimée, 15% des sujets athéromateux et jusqu'à 75% après intervention sur l'aorte
Diagnostic
- Notion de facteur déclenchant : chirurgie aortique, artériographie, mise en route d'un traitement anticoagulant ou thrombolytique
- Clinique :
- Insuffisance rénale rapidement progressive ou d'installation lente
- Livedo, purpura nécrotique, gangrène distale des extrémités
- Asthénie, myalgies
- Biologique : syndrome inflammatoire, éosinophilie, hypocomplémentémie
- Confirmation du diagnostic :
- Fond d’œil : visualisation des emboles
- Biopsie cutanée d'un livedo
- Si ces deux examens sont négatifs → PBR : occlusion des artérioles par des cristaux de cholestérol avec réaction inflammatoire au voisinage
Prise en charge
- Symptomatique surtout : arrêt des anticoagulants, contrôle tensionnel, EER
- Corticothérapie
- Pronostic sévère : 40% de mortalité à 6 mois
Occlusion aiguë d'une (des) artère(s) rénale(s)
- Contexte :
- Anomalie de la paroi vasculaire : sténose athéromateuse, angioplastie luminale, dissection de l'artère rénale ou aortique étendue aux artères rénales
- Parfois en l'absence d'anomalie pariétale : embolie artérielle (FA, végétation mitrale) ou traumatisme
- Tableau brutal associant : douleurs lombaires (mimant une colique néphrétique), hématurie macroscopique, poussée hypertensive, anurie si occlusion bilatérale
- Diagnostic : Doppler, TDM, angio-IRM ou artériographie
- Urgence extrême : revascularisation (chirurgicale ou par angioplastie) réalisable que pendant les 6 premières heures
- Alternatives : fibrinolytiques, anticoagulants
Périartérite noueuse
- Angéite nécrosante touchant les artères de moyen calibre
- 30% dues à une hépatite B aiguë ou récente, 70% de cause inconnue
- Présentation :
- Signes généraux : AEG, fièvre, syndrome inflammatoire
- Neuropathie périphérique (sciatique poplité externe ++)
- Arthralgies, myalgies, douleurs abdominales
- Signes cutanés : livedo, nodules
- Artérite des membres inférieurs
- AVC
- Atteinte rénale : hématurie, HTA, insuffisance rénale
- Confirmation histologique : aspect d'angéite nécrosante sur une biopsie de muscle, de nerf ou de peau
- Eviter la PBR : présence d'anévrysmes artériels !
- Traitement :
- PAN liée à HBV : traitement antiviral + corticothérapie
- PAN non-liée à HBV : corticothérapie ± cyclophosphamide ou azathioprine
Sclérodermie
- Maladie de système rare
- Présentation :
- Femmes de 30 à 50 ans
- Atteinte cutanée : sclérodactylie, syndrome de Raynaud, troubles pigmentaires
- Atteinte œsophagienne : reflux, dysphagie
- Atteinte pulmonaire : fibrose interstitielle diffuse
- Atteinte cardiaque : péricardite chronique, myocardite
- Types d'atteinte rénale :
- Atteinte rénale chronique lentement progressive : HTA, protéinurie modérée, insuffisance rénale lente, lésions d'endartérite avec fibrose péri-artérielle à la PBR
- Crise aiguë sclérodermique : HTA maligne avec SHU ; traitement anti-hypertenseur en urgence (IEC++)