248 : Hypothyroïdie : Différence entre versions
De Wiki ECN
| Ligne 156 : | Ligne 156 : | ||
**Contexte auto-immun (diabète type 1 +++) | **Contexte auto-immun (diabète type 1 +++) | ||
**Contexte thyroïdien personnel ou familial : ATCD de dysthyroïdie, chirurgie thyroïdienne, AC anti-thyroïdiens | **Contexte thyroïdien personnel ou familial : ATCD de dysthyroïdie, chirurgie thyroïdienne, AC anti-thyroïdiens | ||
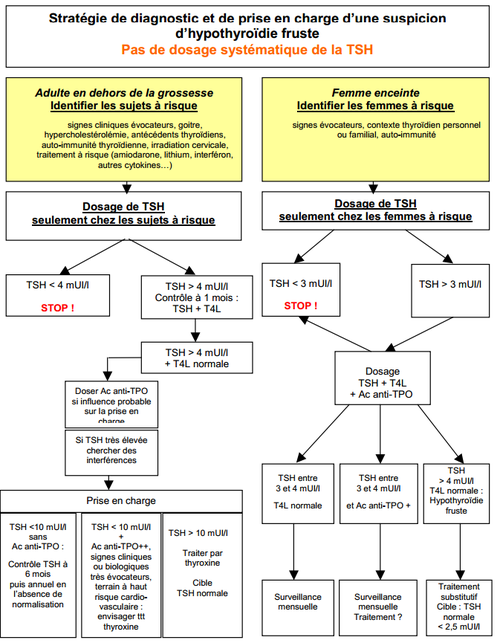
| − | [[Fichier:StrategieHypothyroidieFruste. | + | [[Fichier:StrategieHypothyroidieFruste.PNG|500px|sans_cadre]] |
Version du 15 octobre 2013 à 11:02
Sommaire
Objectifs
- Diagnostiquer une hypothyroïdie
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
Diagnostic positif
- Hypothyroïdie primaire (périphérique) la plus fréquente :
- TSH élevée (> 4 mUI/L)
- Si FT4 normale (4 - 10 mUI/L) → hypothyroïdie fruste
- Si FT4 basse → hypothyroïdie patente
- Hypothyroïdie secondaire (atteinte hypophysaire) :
- FT4 basse
- TSH normale inadaptée ou basse : origine hypothalamo-hypophysaire
- TSH légèrement haute : TSH biologiquement inactive, atteinte hypothalamique
Séméiologie
- Fonction de la profondeur et de l'ancienneté
- Pas de symptômes myxœdèmateux si insuffisance thyréotrope
- Syndrome d'hypométabolisme : asthénie physique et psycho-intellectuelle, somnolence, hypothermie, frilosité, constipation acquise, bradycardie, prise de poids contrastant avec anorexie
- Atteinte cutanéo-phanérienne :
- Peau pâle, jaunâtre, sèche
- ↓ transpiration, dépilation (axillaire, pubienne, queue des sourcils)
- Cheveux secs et cassants
- Cyanose des lèvres
- Myxœdème cutanéomuqueux :
- Infiltration face dorsale mains et pieds, paupières (matin ++), faciès lunaire
- Infiltration laryngée → voix rauque, trompe d'Eustache → hypoacousie, langue → macroglossie, ronflements
- Canal carpien
- Atteinte neuromusculaire :
- Enraidissement, crampes, myalgies
- Tendinites, arthralgies, neuropathie périphérique, syndrome cérébelleux
- Retentissement endocrinien :
- Galactorrhée rare
- Anomalies du cycle menstruel : oligoménorrhée, spanioménorrhée, aménorrhée
- Baisse de la libido
Formes cliniques
- Forme cardiovasculaire :
- Atteinte fonctionnelle : ↓ activité myocardique, bradycardie sinusale, ↓ force de contraction ; rarement, insuffisance cardiaque et troubles du rythme
- Atteinte infiltrative : épanchement péricardique parfois accompagné d'épanchement pleural ou péritonéal
- Coronaropathie : hypercholestérolémie induite +++, risque de démasquage à l'instauration du traitement substitutif
- Formes neuromusculaires et neuropsychiques :
- Etat dépressif, syndrome confusionnel (sujet âgé)
- Myopathie proximale
- Apnée du sommeil
- Coma myxœdèmateux :
- Hypothyroïdie primaire profonde et ancienne, facteur déclenchant (infection, chirurgie)
- Coma calme, bradycardie, bradypnée, hypothermie, hypotension, ROT lents
- Pas de signe de focalisation, parfois crises convulsives avec EEG aspécifique et hyperprotéinorachie
- Hyponatrémie constante
- Mauvais pronostic
Hypothyroïdie pendant la grossesse
- Complications maternelles : HTA, prééclampsie, fausse couche, hémorragie du post-partum
- Complications fœtales : si hypothyroïdie présente au 1er trimestre, risque de trouble du développement intellectuel ± retard de croissance
- Particularités biologiques : baisse physiologique de la FT4 durant la grossesse, utiliser la TSH +++ (la plupart du temps, hypothyroïdie primaire)
Biologie
- Anomalies hématologiques :
- Anémie en général macrocytaire
- Possible maladie de Biermer associée
- Troubles de l'hémostase primaire et de la coagulation
- Anomalies métaboliques :
- Hypercholestérolémie à LDL constante
- ↑ CPK, ASAT, LDH
- Hyponatrémie de dilution
Etiologie
Hypothyroïdie primaire
Thyroïdites chroniques lymphocytaires
- = causes auto-immunes
Thyroïdite de Hashimoto
- Goitre + AC anti-TPO à taux élevé ou anti-thyroglobuline si anti-TPO négatifs)
- Infiltration lymphocytaire de la thyroïde d'origine auto-immune avec prédisposition génétique ± facteurs environnementaux
- Hypothyroïdie par destruction progressive des thyréocytes
- Fréquemment associée à d'autres atteintes auto-immunes : vitiligo, diabète type 1, insuffisance surrénale, insuffisance ovarienne, polyarthrite rhumatoïde, Biermer → polyendocrinopathie auto-immunes
- Croissance rapide du goitre ou zone hyperplasique pseudonodulaire hyperéchogène → suspicion de lymphome
- Paraclinique :
- Echographie systématique : goitre hypoéchogène, zones hyperplasiques pseudonodulaires hyperéchogènes, vascularisation hétérogène, rétraction parenchymateuse prédominant à la face postérieure
- Scintigraphie : ne doit pas être réalisée sauf thyrotoxicose à la phase initiale pour diagnostic différentiel avec Basedow
Thyroïdite atrophique
- Thyroïdite auto-immune mais sans goitre
- Anticorps en général moins élevés
- Période post-ménopausique +++
- Echographie : volume normal ou petit, hypoéchogénicité diffuse, hétérogénicité
Thyroïdite auto-immune du post-partum
- Mêmes mécanismes auto-immuns + petit goitre
- Thyrotoxicose initiale vers 2 mois post-partum, hypothyroïdie en 3 à 6 mois
- En général récessive dans l'année, parfois définitive
- 5% des grossesses, sous-diagnostiquée
Thyroïdites non-auto-immunes
- Thyroïdite subaiguë de De Quervain :
- Inflammation du parenchyme thyroïdien → douleurs cervicales intenses, thyrotoxicose initiale
- Destruction des follicules en histologie d'où thyrotoxicose puis hypothyroïdie en général transitoire
- 'Thyroïdite du post-partum sans anticorps
- Thyroïdites iatrogènes :
- Tableau similaire au De Quervain, thyrotoxicose puis hypothyroïdie, souvent silencieuses
- Réaction inflammatoire suite à la prise d'interféron (hépatite virale, SEP) ou de traitements iodés (amiodarone, PdC)
- Autres : thyroïdite infectieuse (bactérienne ou parasitaire), thyroïdite de Riedel
Causes iatrogènes
- Surcharge iodée : amiodarone +++
- Antithyroïdiens de synthèse : troubles cèdent à l'arrêt du traitement
- Iode 131 : thyroïdite tardive, plusieurs années après → surveillance TSH
- Radiothérapie cervicale : cancer du larynx, lymphome... → surveillance TSH
- Lithium : hypothyroïdie rare, goitre fréquent
Autres
- Carence iodée sévère : crétinisme goitreux (forme grave)
- Causes rares : amylose, hémochromatose juvénile/post-transfusionnelle, sarcoïdose
- Hypothyroïdie congénitale : ectopie thyroïdienne (base de langue +++), athyréose, anomalies de l'hormonogenèse
Démarche diagnostique
- Première intention : TSH
- 2ème intention :
- FT4 : déterminer la profondeur de l'hypothyroïdie
- Bilan étiologique :
- Echographie thyroïdienne
- Anticorps anti-TPO (anti-Tg si anti-TPO négatifs)
- Examens inutiles : FT3, thyroglobuline, cholestérol, scintigraphie
Insuffisance thyréotrope
- Compression par une tumeur de la région hypothalamo-hypophysaire : adénome, craniopharyngiome, méningiome...
- Iatrogène : post-chirurgie, post-radiothérapie
- Séquellaire : méningite, traumatisme crânien, hémorragie méningée, apoplexie d'adénome hypophysaire, syndrome de Sheehan, hypophysite lymphocytaire (post-partum)
- Rares causes génétiques
- IRM systématique : recherche de cause curable, évaluer le risque compressif
Traitement
Cas général
- Principal traitement : LT4 (Levothyrox, L-Thyroxine), rarement T3+T4 ou T3 ; dose adaptée à la profondeur de l'hypothyroïdie
- Objectifs en cas d'hypothyroïdie primaire :
- Situation standard : TSH < 4 mUI/L et si possible entre 0,5 et 2,5 mUI/L
- Sujet fragile (coronaropathie non-contrôlée, personne âgée) : TSH < 10 mUI/L
- Grossesse : TSH < 2,5 mUI/L
- Risques du surdosage : risques osseux et cardiovasculaires +++
- TSH contrôlée 4 à 8 semaines après initiation du traitement puis contrôle tous les 6 mois à l'équilibre
- Pour insuffisance thyréotrope : normaliser la FT4 avec FT3 normale
Situations particulières
- Hypothyroïdie patente :
- Sujet sain jeune : commencer aux doses substitutives (50-150 µg/j)
- Sujet âgé/coronarien : débuter à faible dose, augmentation progressive par palier
- Surveillance : consulter en cas de douleur thoracique, ECG hebdomadaire chez le coronarien grave, hospitalisation si SCA récent
- Parfois association de β-bloquants
- Hypothyroïdie fruste[1] :
- En dehors de la grossesse :
- Risque élevé d'hypothyroïdie patente (TSH > 10 et/ou anti-TPO +) : traitement recommandé
- Risque faible (TSH < 10, anti-TPO -) : surveiller la TSH à 6 mois puis tous les ans
- Risque intermédiaire (TSH < 10 mais anti-TPO+ ou hypercholestérolémie) : discussion de traitement
- Pendant la grossesse : traitement possible dès que TSH < 4, objectif de TSH < 2,5 mUI/L
- En dehors de la grossesse :
- Survenue d'une grossesse chez une hypothyroïdienne connue : ↑ posologies pour TSH < 2,5 mUI/L
- Traitements nécessitant une augmentation des posologies de T4 :
- Interférence avec l'absorption intestinale : sulfate de fer, carbonate de calcium, hydroxyde d'alumine, cholestyramine
- Augmentation de la clairance : phénobarbital, carbamazépine, rifampicine, phénytoïne, sertraline, chloroquine
- Augmentation de la liaison aux protéines porteuses (TBG) : estrogènes +++
Dépistage[1]
- Population générale → dépistage ciblé si situation à risque :
- Femme > 60 ans avec ATCD thyroïdien
- Pésence d'AC anti-thyroïdiens
- ATCD de chirurgie/irradiation cervicale
- Traitement à risque : amiodarone, lithium, IFN
- Grossesse et post-partum → dépistage ciblé devant :
- Signes cliniques évocateurs (goitre +++)
- Contexte auto-immun (diabète type 1 +++)
- Contexte thyroïdien personnel ou familial : ATCD de dysthyroïdie, chirurgie thyroïdienne, AC anti-thyroïdiens