237 : Fractures chez l’enfant : Différence entre versions
De Wiki ECN
(→Particularités épidémiologiques) |
|||
| Ligne 14 : | Ligne 14 : | ||
*'''Circonstances particulières''' : | *'''Circonstances particulières''' : | ||
**Fragilité osseuse constitutionnelle (maladie de Lobstein) : fractures diaphysaires, caractère familial, sclérotique bleue | **Fragilité osseuse constitutionnelle (maladie de Lobstein) : fractures diaphysaires, caractère familial, sclérotique bleue | ||
| − | **Fractures pathologiques : fracture métaphysaire sur lésion kystique, fracture sur lésion lytique (voir [[ | + | **Fractures pathologiques : fracture métaphysaire sur lésion kystique, fracture sur lésion lytique (voir [[tumeur osseuse]]) |
**Maltraitance : fracture chez un très jeune enfant, syndrome de Silverman (lésions osseuses et fractures multiples, âges différents, cals osseux, arrachements métaphysaires, décollements périostés) → RX squelette entier + FO | **Maltraitance : fracture chez un très jeune enfant, syndrome de Silverman (lésions osseuses et fractures multiples, âges différents, cals osseux, arrachements métaphysaires, décollements périostés) → RX squelette entier + FO | ||
Version actuelle en date du 29 avril 2014 à 09:17
Sommaire
Objectifs
- Expliquer les particularités épidémiologiques, diagnostiques et thérapeutiques des fractures de l’enfant, en insistant sur celles qui sont liées à la croissance
Particularités épidémiologiques
- 1ère cause de consultation chirurgicale
- Fréquence des fractures au niveau des cartilages de croissance, surtout là où ils sont le plus actifs = près du genou, loin du coude
- Périoste permet de constituer rapidement un cal osseux et permet le remodelage osseux
- Circonstances habituelles :
- Os mécaniquement moins résistant que chez l'adulte
- Mais entorses graves plus rares (os moins résistant que les structures périarticulaires)
- Sièges habituels : poignet, coude, main, cheville, jambe
- Contexte fréquents (traumatismes peu violents) : activités sportives, accidents domestiques
- Polytraumatismes rares
- Circonstances particulières :
- Fragilité osseuse constitutionnelle (maladie de Lobstein) : fractures diaphysaires, caractère familial, sclérotique bleue
- Fractures pathologiques : fracture métaphysaire sur lésion kystique, fracture sur lésion lytique (voir tumeur osseuse)
- Maltraitance : fracture chez un très jeune enfant, syndrome de Silverman (lésions osseuses et fractures multiples, âges différents, cals osseux, arrachements métaphysaires, décollements périostés) → RX squelette entier + FO
Particularités diagnostiques
Cliniques
- A l'interrogatoire :
- ATCD familiaux : pathologie de l'hémostase, fractures dans la fratrie
- ATCD personnels : côté dominant, statut vaccinal
- Circonstances : mécanisme, contexte
- Examen physique : attitude antalgique, impotence fonctionnelle, déformation osseuse, signes locaux, complications (ouverture cutanée, atteinte vasculonerveuse)
Paracliniques
- Radiographies standards systématiques, F+P, articulation sus- et sous-jacente
- Signes indirects de fracture : refoulement des liserés graisseux périarticulaires (hémarthrose), modification des rapports articulaires, œdème des parties molles
- Risque de méconnaissance d'une fracture épiphysaire chez le jeune enfant car cartilagineuse
- Fracture en cheveu (1/3 inférieur du tibia ++)
- Fracture de fatigue : tibia/métatarsiens, enfant sportif, évoquée en scintigraphie et confirmée en TDM
- Formes particulières :
- Fracture sous-périostée : fracture de l'os, intégrité du périoste
- Fracture en bois-vert : rupture de l'os dans le versant convexe, persistance d'une continuité corticale/périoste dans la concavité
- Fracture en motte de beurre : tassement métaphysaire par impaction de la diaphyse
- Déformation plastique : incurvation pathologique sans rupture corticale
- Décollement épiphysaire : atteinte du cartilage de croissance
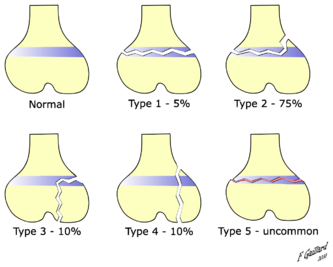
- Classification de Salter et Harris :
- Type I (Slip) : décollement épiphysaire pur
- Type II (Above) : décollement + fracture métaphysaire
- Type III (Lower) : décollement + fracture épiphysaire
- Type IV (Through) : décollement + fracture métaphyso-épiphysaire
- Type V (Rammed) : écrasement du cartilage de croissance
Moyen mnémotechnique : Classification de Salter et Harris
SALTR : Slip, Above, Lower, Through, Rammed
Particularités thérapeutiques
- Délais de consolidation et de décharge variables selon l'âge
- Particularités :
- Présence du cartilage de croissance
- Potentiel de correction spontanée de cals vicieux
- Durée de consolidation d'autant plus courte que l'enfant est jeune
- Faible risque d'enraidissement articulaire
- Traitement de la douleur = urgence
- En général, traitement orthopédique en première intention, sauf pour fractures épiphysaires → chirurgie
Modalités
- Traitement orthopédique :
- Majorité des cas : réduction sous sédation + contention sous plâtre
- Possibilité de correction spontanée d'une déviation fonction :
- Du type de déviation (frontal/sagittal ++)
- Age de l'enfant (jeune ++)
- Proximité d'un cartilage de croissance à fort potentiel (près du genou loin du coude)
- Traitement chirurgical :
- Indications :
- Fractures ouvertes → parage de la plaie, fixateur externe
- Fractures avec déplacement important irréductibles par manœuvre externe
- Fractures articulaires (dont Salter III et IV) → réduction parfaite pour éviter décalage articulaire (risque d'arthrose précoce)
- Fractures diaphysaires après un certain âge pour réinsertion sociale/scolaire plus rapide
- Etapes : réduction sous sédation, contention par ostéosynthèse
- Aucun matériel de synthèse ne doit traverser ou ponter le cartilage de croissance : risque d'épiphysiodèse avec retentissement sur la croissance
- Immobilisation en plus de la fixation (enfant bougera !)
- Autorisation parentale d'opérer
- Indications :
- Mesures adjuvantes :
- Traitement de la douleur (IV si chirurgie)
- Pas d'anticoagulation
- Pas de kinésithérapie
Evolution
- Surveillance sous plâtre :
- Œdème, mobilité, coloration, chaleur cutanée, points d'appuis du plâtre
- Radiographie systématique à J8 : dépistage de déplacement secondaire
- Consolidation plus rapide que chez l'adulte
- Bon pronostic fonctionnel
- Complications :
- Immédiates : ouverture cutanée, lésions vasculonerveuses
- Secondaires : déplacement sous plâtre, syndrome des loges/Volkmann
- A distance : inégalité de longueur des membres, pont d'épiphysiodèse (Salter III, IV, V) avec risque d'arrêt de croissance ou de désaxation, cal vicieux
Situations cliniques
Traumatisme crânien
- Objectif : repérer les rares situations de gravité
Diagnostic
- Interrogatoire :
- Terrain : âge, traumatismes antérieurs, maltraitance, trouble de l'hémostase, prise de médicaments
- Au moment du TC : heure, mécanisme, cinétique, hauteur, nature du sol, pleurs immédiats, perte de connaissance, amnésie
- Au décours : somnolence, troubles du contact, troubles du comportement, vomissements, convulsions, céphalées, troubles visuels
- Examen physique :
- Evaluation des fonctions vitales (ABC : Airway, Breathing, Circulation)
- Examen neurologique rigoureux : GCS, PC, palpation des fontanelles, examen du crâne et de la face (embarrure ++), réflexe pupillaire
- Recherche de lésions associées : palpation abdominale, inspection des urines, palpation des reliefs osseux
- Imagerie cérébrale :
- TDM cérébrale uniquement en cas de TC à risque élevé
- Pas de radiographies de crâne sauf suspicion de maltraitance
Prise en charge
- Thérapeutiques urgentes :
- Décubitus dorsal 30°, monitoring cardiorespiratoire, 1 VVP
- Libération des VAS, oxygénothérapie
- Mannitol IV si signes d'HTIC (pas de prophylaxie anticonvulsivante systématique)
- Evaluation du niveau de risque :
- Risque élevé :
- Critères :
- Perte de connaissance ≥ 1 min, altération de la conscience, irritabilité
- Convulsions, signes neurologiques focaux, céphalées intenses persistantes
- Vomissements répétés/persistants
- Fontanelle bombée, ↑ PC
- Embarrure, fracture de la base du crâne
- Contexte évocateur de maltraitance
- Principes : maintien des fonctions vitales, TDM cérébrale en urgence, surveillance prolongée
- Critères :
- Risque intermédiaire :
- Critères :
- Perte de connaissance < 1 min
- Amnésie de l'accident
- Age < 3 mois, mécanisme violent
- Signes neurologiques focaux transitoires
- Céphalées modérées
- Vomissements isolés non répétés
- Principes : surveillance aux urgences ± TDM cérébrale
- Critères :
- Risque faible :
- Aucun critère de risque présent
- Principes : consignes de surveillance à domicile :
- Entourage fiable
- Document écrit
- Reconsultation si : troubles de conscience, irritabilité, convulsions, troubles de l'équilibre, céphalées intenses, anisochorie, vomissements répétés
- Risque élevé :
Fracture de la palette humérale
- Fracture métaphyso-épiphysaire de l'extrémité distale de l'humérus
- Le plus souvent : fractures supra-condyliennes, trait de fracture au niveau de la fosse olécranienne
Diagnostic
- Terrain : garçon 5-10 ans
- Contexte :
- Accident domestique ou sportif
- Traumatisme indirect : le plus fréquent, chute sur la paume de la main coude en extension → fracture en extension, déplacement postérieur de la palette
- Traumatisme direct : rare, traumatisme postérieur par chute sur un coude en flexion → fracture en flexion, déplacement antérieur
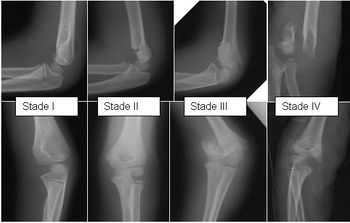
- Classification de Lagrange et Rigault :
- Stade I : fracture non-déplacée, fracture en bois-vert
- Stade II : déplacement en bascule postérieure uniquement, périoste postérieur intact
- Stade III : translation postérieure, fragments épiphysaires et métaphysaires en contact, périoste postérieur intact
- Stade IV : perte de contact entre fragment épiphysaire et métaphysaire → bascule + translation postérieure + rotation interne
- Interrogatoire :
- Terrain : ATCD médico-chirurgicaux, traitement habituel, carnet de santé, main dominante
- Traumatisme : heure, coude en extension, craquement audible, impotence fonctionnelle totale, douleurs vives à la face postérieure du coude
- Heure du dernier repas
- Examen physique :
- Attitude des traumatisés du MS
- Déformation :
- De face : coude demi-fléchi en pronation
- De profil : élargissement antéro-postérieur, coup de hache postérieur, saillie de l'olécrane, avant-bras raccourci
- Douleur exquise à la palpation locale, conservation des rapports osseux normaux de l'articulation si fracture supra-condylienne
- Recherche de complication immédiate :
- Musculaires : fréquentes, atteinte du muscle brachial antérieur +++
- Nerveuses : nerf médian (stade III/IV), rarement nerf radial → à rechercher avant réduction, examen daté signé
- Vasculaires : exceptionnelles, palpation des pouls périphériques, schéma daté signé
- Cutanées : ouverture exceptionnelle (en général Cauchoix I), phlyctènes secondaires à l’œdème, ecchymose
- Radiographies standard F+P ± ¾, classification par Lagrange et Rigault
Traitement
Indications
- Fractures en flexion :
- Déplacement → réduction sous AG + ostéosynthèse + BABP 90° 4 semaines
- Sans déplacement → BABP 60° 4 semaines
- Fractures en extension :
- Stade I : BABP 90° 4 semaines
- Stade II : réduction sous AG, méthode de Blount 4 semaines
- Stade IV : réduction sous AG + ostéosynthèse + BABP 90° 4 semaines
- Stade III : choix entre traitement du stade II ou du stade IV
Traitement orthopédique
- Réduction :
- En urgence, sous AG, par manœuvres externes sous contrôle scopique
- Contrôle radiologique : rétablissement de l'axe de Baumann (axe de l'humérus - jonction condyle externe/palette) 70°, restauration de l'antépulsion physiologique de profil
- Immobilisation :
- Plâtre brachio-antébrachio-palmaire, coude à 90° ou 60° selon le déplacement
- Immobilisation par méthode de Blount : immobilisation du coude en hyperflexion à 120° par manchette plâtrée + écharpe, surveillance médicale et parentale +++
Traitement chirurgical
- Autorisation parentale
- Réduction
- Contention par ostéosynthèse à foyer fermé (embrochage percutané) ou ouvert
- Immobilisation
Pronostic
- Evolution favorable : consolidation en 6 semaines
- Complications secondaires :
- Déplacement secondaire : reproduit le déplacement initial → famille prévenue, surveillance radiologique à J2, J8, J15, J21
- Complications post-opératoires : infection de matériel, ostéite profonde, migration de broche
- Syndrome de Volkman : syndrome des loges musculaires de l'avant-bras → rétraction ischémique des muscles fléchisseurs → griffes irréductibles → surveillance, famille prévenue, chirurgie en urgence
- Complications tardives :
- Cals vicieux : en cubitus varus, par insuffisance thérapeutique +++
- Raideur : rare chez l'enfant
Diagnostic différentiel
- Fractures de l'épicondyle médial : disparition des repères anatomiques normaux du coude, risque de lésion du nerf ulnaire, traitement orthopédique si non-déplacée (BABP 45 j)
- Fractures du condyle externe : mécanisme indirect en valgus forcé, prédominance latérale de la symptomatologie, traitement orthopédique si non-décplacée