132 : Angine de poitrine et infarctus myocardique : Différence entre versions
De Wiki ECN
(Page créée avec « = Objectifs = *Diagnostiquer une angine de poitrine et un infarctus du myocarde *Identifier les situations d’urgence et planifier leur prise en charge *Argumenter l’at... ») |
|||
| Ligne 129 : | Ligne 129 : | ||
= Syndromes coronaires sans sus-décalage de ST = | = Syndromes coronaires sans sus-décalage de ST = | ||
| + | == Diagnostic == | ||
| + | === Signes fonctionnels === | ||
| + | *Douleur angineuse typique, mais circonstances différentes : | ||
| + | **Angor spontané prolongé (> 20 min), régressif spontanément ou après trinitrine | ||
| + | **Angor d'effort sévère (classe 3 CCS) ''de novo'', surtout si ''crescendo'' | ||
| + | **Aggravation récente d'un angor stable jusque là : efforts moins importants ou cède plus lentement à la trinitrine | ||
| + | **Angor apparaissant moins d'1 mois après un IDM | ||
| + | *Formes atypiques : | ||
| + | **Fréquente → en cas de doute, hospitaliser au moins 24h pour bilan diagnostique | ||
| + | **Douleur épigastrique de repos, ou thoracique en coup de couteau ; mais non-influencée par la position, la respiration ou la mobilisation des muscles de la région concernée | ||
| + | *Terrain prédisposant : | ||
| + | **Co-existence de FdRV | ||
| + | **Ou maladie athéromateuse prévalente | ||
| + | === Examen clinique === | ||
| + | *Eliminer d'autres causes : péricardite, pneumothorax... | ||
| + | *Identifier d'autres localisations athéromateuses : souffles vasculaires, mesure de PA | ||
| + | *Rechercher une '''instabilité hémodynamique''' | ||
| + | *Souffle systolique précordial transitoire : insuffisance mitrale transitoire par ischémie de pilier | ||
| + | === ECG === | ||
| + | *Doit être obtenu en moins de 10 minutes après le premier contact médical | ||
| + | *Si possible renouvelé et comparé à un tracé antérieur | ||
| + | *Diagnostic posé par la mise en évidence de '''modifications transitoires de la repolarisation''' | ||
| + | *Modifications per-critiques : | ||
| + | **'''Sous-décalage du ST''' | ||
| + | **Sus-décalage du ST horizontal ou convexe vers le haut : '''angor de Prinzmetal''' = occlusion complète mais transitoire d'une artère | ||
| + | **Inversion transitoire de l'onde T | ||
| + | **'''Tracé inchangé n'exclut pas le diagnostic''' | ||
| + | *Anomalies post-critiques : | ||
| + | **Anomalies de la repolarisation (ST et T) | ||
| + | **Onde T négative profonde et symétrique dans les dérivations antérieures → évoquer une sténose sévère de l'IVA | ||
| + | === Troponinémie === | ||
| + | *Marqueur spécifique de nécrose myocardique | ||
| + | *↑ Tn dans les suites d'un accident coronaire non-occlusif : occlusion capillaire embolique | ||
| + | *Détection dans les 4 à 6 h après le début et pendant 24 à 48 h | ||
| + | *'''Dosage dès le premier contact médical et renouvelé à 6h''' | ||
| + | *Diagnostic positif, valeur pronostique, valeur thérapeutique (indication d'anti-GPIIb-IIIa) | ||
| + | === Echocardiographie === | ||
| + | *Eliminer un diagnostic différentiel de précordialgie : syndrome aortique aigu, péricardite, [[EP]] | ||
| + | *Eliminer des anomalies permanentes de la repolarisation : HVG, dilatation VG... | ||
| + | == Diagnostic différentiel == | ||
| + | *Précordialgie : origine pleuro-pulmonaire, thoracique, gastro-duodénale... | ||
| + | *Anomalies ECG : non-pathognomoniques, ce sont les '''variations per-critiques''' qui ont une valeur diagnostique | ||
| + | *Anomalies biologiques : lésions myocardique à l'origine d'une ↑ des Tn : médicaments, brûlures étendues, cardioversion, EP, hémochromatose, hypothyroïdie, insuffisance rénale, myocardite, sclérodermie, valvulopathie aortique... Et '''tout état de choc''' | ||
| + | == Pronostic == | ||
| + | *Evaluation systématique du diagnostic de gravité (risque de décès ou d'évolution occlusive) : | ||
| + | **'''Angor spontané prolongé (> 20 min) récent (< 24h)''' | ||
| + | **'''Sous-décalage fluctuant du ST''' | ||
| + | **'''Troponinémie positive''' | ||
| + | *'''Niveau de risque''' : | ||
| + | **'''Très haut risque → coronarographie immédiate''' : | ||
| + | ***Angor réfractaire | ||
| + | ***Angor récidivant malgré traitement anti-angineux et anti-thrombotique optimal, avec sous-décalage du ST ou ondes T négatives | ||
| + | ***Manifestations d'insuffisance cardiaque ou instabilité hémodynamique | ||
| + | ***Arythmie ventriculaire grave (tachycardie, FV) | ||
| + | **'''Haut risque → coronarographie dans les 72h''' : | ||
| + | ***Troponinémie élevée | ||
| + | ***Variations fluctuantes du ST ou de T | ||
| + | ***Diabète, insuffisance rénale | ||
| + | ***FEVG < 40% | ||
| + | ***Angor post-infarctus récent | ||
| + | ***ATCD d'IDM, d'ICP < 6 mois, de pontage | ||
| + | **'''Bas risque → pas de coronarographie précoce''' : | ||
| + | ***Pas de récidive douloureuse | ||
| + | ***Pas de manifestations d'insuffisance cardiaque | ||
| + | ***Pas d'anomalie du premier et du second ECG | ||
| + | ***Troponinémie nulle | ||
| + | *Score de Grace : | ||
| + | **Fonction de : âge, F<sub>c</sub>, PAS, créatinine, stade Killip, présence d'un sous-décalage du ST, troponinémie > 0, arrêt cardiaque | ||
| + | **→ Trois niveaux de risque | ||
| + | == Traitement == | ||
| + | *'''Hospitalisation en USIC, transport médicalisé, télémétrie''' | ||
| + | *'''Anti-agrégants plaquettaires''' : | ||
| + | **Après avoir évalué le risque hémorragique | ||
| + | **Aspirine : 250 à 500 mg IVD puis 75 mg/j au long cours | ||
| + | **Clopidogrel : 300 mg ''per os'' puis 75 mg/j pendant 1 an | ||
| + | **± anti-GPIIb-IIIa | ||
| + | *'''Anti-coagulants''' : | ||
| + | **Dès le diagnostic posé et jusqu'à coronarographie ou sortie de l'hôpital | ||
| + | **HNF : bolus 60 UI/kg IVD + 15 UI/kg/h IVSE avec objectif de TCA 1,5-2,5 | ||
| + | **HBPM : énoxaparine 100 UI/kg ×2/j SC, contre-indiquée si âge > 75 ou insuffisance rénale | ||
| + | **Fondaparinux (''Arixtra'') : 2,5 mg/j SC, contre-indiqué si insuffisance rénale | ||
| + | *Anti-ischémiques : | ||
| + | **Dérivés nitrés par voie sublinguale | ||
| + | **β-bloquants : 1<sup>ère</sup> intention sauf si contre-indiqués, ex : aténolol 100 mg ''per os'' | ||
| + | **Anticalciques : si βB contre-indiqués | ||
| + | ***Dihydropiridines tachycardisantes (nifédipine) : contre-indiquées seules, possible avec les βB | ||
| + | ***Anticalciques bradycardisants (diltiazem, vérapamil) en monothérapie | ||
| + | *Intervention coronaire percutanée : | ||
| + | **Identifier la lésion, évaluer les possibilités de traitement | ||
| + | **Mise en place d'une endoprothèse | ||
| + | **Préférer l'abord radial | ||
| + | |||
| + | = Syndromes coronaires avec sus-décalage de ST = | ||
| + | == Physiopathologie == | ||
| + | *Infarctus du myocardie = nécrose myocardique d'origine ischémique | ||
| + | *Diagnostic d'ischémie myocardique aiguë = électroclinique (douleur thoracique + modifications ECG) → diagnostic de SCA | ||
| + | *↑ Tn après SCA permet le diagnostic d'IDM | ||
| + | *'''Accident vasculaire coronaire athérothrombotique''' : | ||
| + | **Rupture/fissuration/ulcération de plaque → réaction thrombotique locale + vasoconstriction transitoire | ||
| + | **Thrombus plaquettaire non-occlusif → devient fibrino-cruorique, plus volumineux et occlusif | ||
| + | **Thrombus instable → peut migrer et occlure des vaisseaux en aval ; ou s'étendre en amont et en aval | ||
| + | *'''Occlusion coronaire aiguë responsable d'une anoxie myocardique''' : | ||
| + | **Nécrose myocardique est retardé, extension progressive en front de vague | ||
| + | **Délai de constitution fonction : du volume, de la présence de mécanismes de défense → évolution ralentis si circulation collatérale ou myocarde préconditionné par des épisodes subocclusifs répétés | ||
| + | **Ischémie aiguë → akinésie du segment concerné → hyperkinésie compensatrice des segments controlatéraux | ||
| + | **Akinésie réversible si revascularisation rapide = sidération myocardique | ||
| + | **Absence de reperfusion → nécrose s'installe, diminution de l'hyperkinésie réactionnelle, ± dilatation du VG avec risque d'insuffisance cardiaque chronique et troubles du rythme ventriculaies | ||
| + | **Ou évolution vers la dyskinésie → formation d'anévrysme ventriculaire | ||
| + | **Si lésions pré-existantes controlatérales à l'occlusion → hyperkinésie compensatoire diminuée → risque d'insuffisance cardiaque aiguë voire choc cardiogénique | ||
| + | *Objectif du traitement : | ||
| + | **Désobstruer le plus rapidement possible pour limiter l'étendue de la nécrose myocardique | ||
| + | **Prévenir la survenue secondaire d'une insuffisance cardiaque | ||
| + | == Diagnostic == | ||
| + | === Forme typique non-compliquée === | ||
| + | *IDM avec ST | ||
| + | *Souvent précédé de crises angineuses récurrentes (angor instable ou SCA non-ST) | ||
| + | *'''Douleur précordiale''' : | ||
| + | **Angineuse, rétrosternale, constrictive en barre, irradiant dans les avant-bras, les poignets, la mâchoire, le dos, les épaules | ||
| + | **Survenue au repos, prolongée > 30 min, trinitro-résistante | ||
| + | **Signes neurovégétatifs fréquents : sueurs, éructations, nausées, vomissements | ||
| + | *Douleur atypique : | ||
| + | **Brûlure rétrosternale, épigastrique, irradiations isolées | ||
| + | **Non-influencée par la mobilisation des muscles concernés, la respiration ou la position | ||
| + | *Examen clinique en général normal, parfois galop à l'auscultation cardiaque | ||
| + | *'''ECG''' : | ||
| + | **Sus-décalage du segment ST > 1 mm en frontal ou 2 mm en précordiale sur au moins 2 dérivations contiguës | ||
| + | **'''Onde de Pardee''' : débute au point J et englobe l'onde T, convexe vers le haut, valeur localisatrice | ||
| + | **Sus-décalage peut être masqué par un BBG en V1-3 → '''BBG récent a valeur de sus-décalage''' | ||
| + | **Sous-décalage en miroir classique | ||
| + | *Reperfusion myocardique → régression de la douleur et du sus-décalage ± constitution d'une onde Q | ||
| + | *Fébricule (38 °C) fréquente dans les 24-48 premières heures | ||
| + | *'''Troponine''' : | ||
| + | **Augmentée dès la 4<sup>ème</sup> heure et jusqu'à 10 jours après | ||
| + | **Détecter une récidive précoce : ascension des CK-MB (car se normalisent précocement) | ||
| + | === Formes cliniques === | ||
| + | *Indolore : fréquete, IDM découvert tardivement (onde Q nouvelle) ou révélé par une complication (TdR, OAP, accident embolique) | ||
| + | *Angor spontané trinitro-résistant sans ST-sus : en l'absence de sus-décalage, échocardiographie per-critique permet d'exclure le diagnostic si pas d'anomalie de la cinétique segmentaire | ||
| + | == Diagnostic différentiel == | ||
| + | *'''Péricardite aiguë''' : | ||
| + | **Douleur modifiée par la position (↑ décubitus) et les mouvement respiratoires (↑ inspiration) | ||
| + | **ECG : sus-décalage '''diffus''' du ST ± sous-décalage du PQ | ||
| + | *'''Embolie pulmonaire''' : | ||
| + | **Possible choc associé | ||
| + | **Pas de sus-décalage du ST, aspect S1Q3 ou tachycardie sinusale isolée | ||
| + | **Hypoxémie, hypocapnie | ||
| + | **Contexte | ||
| + | *'''Dissection aortique''' : douleur thoracique migratrice, asymétrie tensionnelle, pas de ST-sus | ||
| + | *Pathologies sous-diaphragmatiques : cholécystite aiguë, ulcère perforé, pancréatite aiguë hémorragique | ||
| + | == Complications == | ||
| + | === Précoces === | ||
| + | *'''Troubles du rythme et de la conduction''' : | ||
| + | **TdRV +++, indépendants de l'étendue de la zone ischémique ; '''risque de mort subite''' à la phase initiale mais pas de valeur pronostique à long terme | ||
| + | **TdRSV (FA +++) : peut favoriser une décompensation hémodynamique ou des accidents emboliques (contre-indications au digitaliques) | ||
| + | **BAV +++ souvent transitoire : nodal sur IDM inférieur | ||
| + | **BAV définitif : infra-nodal, sur IDM antérieur étendu, souvent mal toléré | ||
| + | **Hypervagotonie sur IDM inférieur → atropine + remplissage | ||
| + | *'''Insuffisance cardiaque''' : | ||
| + | **Facteur de mauvais pronostic à court-moyen terme | ||
| + | **Conséquence de : étendue de la nécrose ou complication mécanique (ex : insuffisance mitrale) ou survenue d'une arythmie | ||
| + | **Evaluation échocardiographique précoce : altération de la FEVG → alitement pendant 24h | ||
| + | **Sévérité selon classification de Killip | ||
| + | *'''Choc cardiogénique''' : | ||
| + | **Hypotension (PAS < 90 mmHg), signes d'hypoperfusion périphérique | ||
| + | **Ne répondant pas au remplissage macromoléculaire (→ pas hypovolémique) et après correction d'une bradycardie vagale ou d'une arythmie | ||
| + | **En général nécrose étendue du VG, mais parfois atteinte du VD ou secondaire à une complication mécanique | ||
| + | **En général secondaire (24-48 h, sur récidive ou détérioration), très mauvais pronostic (mortalité > 70%) | ||
| + | *'''Complications mécaniques''' : | ||
| + | **Rupture aiguë de la paroi libre du VG : collapsus, dissociation électro-mécanique, rapidement fatale | ||
| + | **Rupture subaiguë : récidive douloureuse, élévation du ST, hypotension brutale, tamponnade → confirmé par l'ETT, chirurgie en urgence extrême | ||
| + | **Rupture septale : détérioration hémodynamique, souffle précordial systolique, ETT avec Doppler → fermeture chirurgicale en urgence | ||
| + | **Insuffisance mitrale : 3 mécanismes | ||
| + | ***Dysfonction d'un pilier mitral sur infarctus inférieur | ||
| + | ***Rupture d'un pilier mitral | ||
| + | ***Dilatation de l'anneau mitral secondaire à la dilatation du VG | ||
| + | ***Diagnostic échographique, traitement chirurgical (remplacement valvulaire) en général sous contre-pulsion intra-aortique | ||
| + | *'''Infarctus du VD''' : | ||
| + | **Triade : hypotension artérielle + champs pulmonaires clairs + turgescence jugulaire | ||
| + | **ECG : sus-décalage ST en V1, V3R et V4R | ||
| + | **ETT : dilatation hypokinétique du VD et de l'OD, IT sur dilatation de l'aneau | ||
| + | **Souvent compliqué d'une FA → ↓ débit cardiaque, à réduire | ||
| + | **Contre-indication aux vasodilatateurs et limitation d'utilisation des β-bloquants | ||
| + | === Tardives === | ||
| + | *'''TVP et EP''' si alitement prolongé | ||
| + | *Thrombus intra-VG et embolie systémique : dépistés par l'échographie, surtout IDM antérieur | ||
| + | *'''Péricardite''' : | ||
| + | **Précoce : fréquente, souvent asymptomatique, parfois douleur thoracique ou frottement péricardique, décollement en ETT | ||
| + | **Secondaire à 3 semaines : '''syndrome de Dressler''', parfois accompagné de pleurésie, arthralgies, reprise thermique | ||
| + | **Traitement dans tous les cas : aspirine forte dose (3 g/j) voire AINS si très algique | ||
| + | *'''Troubles du rythme ventriculaire tardifs''' : sévères, TV/FV, favorisés par une atteinte étendue ou une ischémie résiduelle | ||
| + | *Angor et ischémie post-infarctus : EE possible dès le 5<sup>ème</sup> jour post-IDM ; ischémie au décours d'un IDM justifie une revascularisation | ||
| + | *'''Dysfonction ventriculaire gauche''' : | ||
| + | **Mécanismes : fibrose myocardique, sidération post-ischémique réversible, hibernation secondaire à une hypoperfusion chronique | ||
| + | **Bilan : scintigraphie myocardique de perfusion avec redistribution tardive, échographie à la dobutamine | ||
| + | **Evolution naturelle souvent péjorative : dilatation globale par remodelage, formation d'une zone anévrysmale | ||
| + | === Evaluation précoce du pronostic === | ||
| + | *Trois niveaux de risque | ||
| + | *'''Haut risque de complications secondaires''' : | ||
| + | **HypoTA persistante | ||
| + | **Insuffisance VG non stabilisée | ||
| + | **Arythmie ventriculaire grave | ||
| + | **Angor spontané ou au moindre effort | ||
| + | **FEVG < 35% | ||
| + | **Ischémie > 50% en scintigraphie | ||
| + | *'''Bas risque''' : | ||
| + | **Asymptomatiques | ||
| + | **FEVG > 50% | ||
| + | **Territoire ischémique < 20% | ||
| + | *'''Risque intermédiaire''' | ||
| + | == Traitement == | ||
| + | === SCA ST+ non-compliqué === | ||
| + | *Dès le diagnostic évoqué : appel SAMU, tout transport doit être médicalisé, patient transféré en USIC | ||
| + | *Surveillance : PA, auscultation, monitoring ECG (rythme), ECG biquotidien (repolarisation), biologie régulière avec Tn, glycémie, créatinine, hémogramme | ||
| + | *Traitement symptomatique : antalgiques majeurs, anxiolytiques, oxygénothérapie si dyspnée, dérivés nitrés ''per os'', '''pas de nitrés IVSE si atteinte du VD''' | ||
| + | ==== Anti-agrégants plaquettaires ==== | ||
| + | *'''Aspirine''' 250-500 mg IV en DDC puis 75 mg/j ''per os'' | ||
| + | *'''Clopidogrel''' 300-600 mg ''per os'' en DDC puis 75 mg/j ''per os'' | ||
| + | ==== Anti-coagulants ==== | ||
| + | *Héparine jusqu'à coronarographie ou sortie de l'hôpital sans relais AVK sauf complication à risque thrombo-embolique | ||
| + | *'''HNF''' : bolus de 60 UI/kg IV puis 12 UI/kg/h IVSE pour TCA 1,5-2,5 T | ||
| + | *'''Enoxaparine''' : bolus 50 UI/kg IV puis 100 UI/kg SC/12h, uniquement en cas de fibrinolyse IV et chez les patients < 75 ans | ||
| + | === β-bloquants === | ||
| + | *But : limiter l'extension de la nécrose, réduire le risque de trouble du rythme | ||
| + | *IV si : tachycardie, HTA, douleur persistant malgré morphine | ||
| + | *Sinon, ''per os'' (ex : aténolol 100 mg/j) | ||
| + | === IEC === | ||
| + | *Débuté secondairement dans les 24 premières heures | ||
| + | *Doses progressives fonction de la tolérance fonctionnelle et de la fonction rénale | ||
| + | === Reperfusion myocardique === | ||
| + | *'''D'autant plus utile qu'elle est précoce''' (< 12 h) | ||
| + | *Intervention coronaire percutanée (ICP-I) plus efficace que la fibrinolyse IV (FIV), mais FIV plus utile qu'une ICP tardive → '''délais''' | ||
| + | *Stratégie en bref : | ||
| + | **ICP-I si délai de réalisation < 2h, sinon FIV | ||
| + | **FIV si ischémie étendue et premier contact médical (PCM) < 2h et délai ICP-I > 90 min | ||
| + | **ICP-S si échec de FIV et délai de réalisation < 12h | ||
| + | **Coronarographie < 24h si succès de la FIV | ||
| + | ==== ICP d'emblée ==== | ||
| + | *Précédée ou accompagnée d'anti-GPIIb-IIIa | ||
| + | *Confirme l'occlusion et la traite immédiatement : thrombo-aspiration, dilatation au ballonnet, implantation d'une endoprothèse | ||
| + | ==== Fibrinolyse intraveineuse ==== | ||
| + | *Au domicile du patient dès le diagnostic posé en l'absence de contre-indication | ||
| + | *Contre-indications : | ||
| + | **Age physiologique > 75 ans | ||
| + | **Poussée ulcéreuse dans les 6 mois, chirurgie générale < 10 jours (1 mois pour vasculaire) | ||
| + | **AVC, malformation vasculaire cérébrale, traumatisme crânien récent | ||
| + | **HTA non-contrôlée (> 200 mmHg) | ||
| + | **Ponction récente de gros vaisseaux non-comprimables, injection IM | ||
| + | **Insuffisance hépatocellulaire grave, grossesse, post-partum, trouble de l'hémostase | ||
| + | *Molécules : TNK-tPA (''Metalyse'') : bolus avec dose de poids + héparinothérapie pendant 48h ou jusqu'à coronarographie | ||
| + | *Critères d'efficacité : syndrome de reperfusion dans les 90 minutes → régression de la douleur et du sus-décalage ; parfois BAV/hypotension/augmentation paradoxale de la douleur | ||
| + | *Complications : '''AVC''' (2%) | ||
| + | *Stratégie complémentaire : | ||
| + | **Risque de réocclusion : surtout si arrêt de l'anti-agrégation plaquettaire, réapparition ''a minima'' de la symptomatologie + ↑ CK-MB | ||
| + | **→ Impose le transfert vers un plateau technique pour coronarographie systématique ± ICP de sauvetage | ||
| + | === Traitement des complications === | ||
| + | *Troubles du rythme ventriculaire précoces : | ||
| + | **Anti-arythmique de 1<sup>ère</sup> intention = '''xylocaïne''' | ||
| + | **Indications : ESV nombreuses polymorphes en doublets/triplets ; TV après CEE si soutenue et mal tolérée ; FV après MCE et CEE | ||
| + | **Rythme idioventriculaire accéléré (TV lente) : pas de traitement sauf si mal toléré (réduction par accélération du rythme atrial par atropine ou stimulation électrique) | ||
| + | *TdRV tardifs : | ||
| + | **En général secondaires à une dysfonction VG | ||
| + | **Prévention de la mort subite : amélioration de la fonction VG, β-bloquant en systématique, DAI si FEVG < 30% | ||
| + | *TdRSV (précoces) : | ||
| + | **'''Contre-indication aux digitaliques à la phase aiguë et aux anti-arythmiques de classe IA et IC''' | ||
| + | **Réduction si mal toléré hémodynamiquement | ||
| + | **Justifie une anticoagulation au long cours (AVK) | ||
| + | *Bradycardie sinusale et trouble de la conduction : | ||
| + | **BAV transitoire (IDM inférieur) : atropine IV si symptomatique, entraînement électrosystolique si échec | ||
| + | **BAV sur IDM antérieur : '''SEES systématique''', accélération par isoprénaline en attendant mais risque d'arythmie ventriculaire maligne | ||
| + | *Insuffisance cardiaque gauche minime ou modérée : traitement habituel (diurétiques, IEC) | ||
| + | *'''Choc cardiogénique''' : | ||
| + | **Correction des facteurs aggravants : hypovolémie, TdR | ||
| + | **Lutte contre la sidération myocardique : dobutamine | ||
| + | **Possibilité de monitoring par Swan-Ganz | ||
| + | **Traitement interventionnel : contre-pulsion intra-aortique, revascularisation (ICP ou pontage), CEC, ECMO en attente d'une transplantation cardiaque | ||
| + | *Complications mécaniques : | ||
| + | **Rupture de la paroi libre du VG (mortelle), rupture septale, insuffisance mitrale par rupture de pilier | ||
| + | **Traitement '''chirurgical''' après mise en place de CPIA + dobutamine + diurétiques | ||
| + | |||
| + | = Examens paracliniques de la maladie coronaire = | ||
| + | == Identifier l'ischémie myocardique == | ||
| + | === ECG per-critique === | ||
| + | *Anomalies de la repolarisation régressant sous trinitrine | ||
| + | *Sus-décalage du ST : occlusion aiguë complète | ||
| + | *Sous-décalage du ST : ischémie non-transmurale | ||
| + | *Ondes T amples symétriques : équivalent du sus-décalage | ||
| + | *Ondes T négatives symétriques : valeur diagnostique si franche | ||
| + | *TdR, notamment ventriculaire | ||
| + | === ECG d'effort === | ||
| + | *Contre-indications : | ||
| + | **SCA récent confirmé | ||
| + | **Sujet invalide | ||
| + | **TdRV graves | ||
| + | **FA rapide | ||
| + | **HTA > 22/12 | ||
| + | **Modifications de l'ECG de repos pré-test notamment BBG et sous-décalage du ST (difficultés d'interprétation) | ||
| + | *Critères d'arrêt : | ||
| + | **Intolérance à l'effort (hypotension) | ||
| + | **HTA sévère (PAS > 22) | ||
| + | **TdRV | ||
| + | **Examen positif | ||
| + | **Fréquence maximale théorique atteinte (FMT = 220 - âge) | ||
| + | *Résultat : | ||
| + | **Vérifier : durée, charge maximale atteinte, fréquence atteinte (% FMT), PAS de repos et maximale, raisons de l'arrêt | ||
| + | **Ininterprétable si négative et patient n'ayant pas atteint sa FMT | ||
| + | **Positive si douleur thoracique ou équivalent et/ou modifications électrique spécifiques, en général en V5-V6 | ||
| + | === Scintigraphie myocardique de perfusion d'effort === | ||
| + | *Injection de 2 traceurs à l'acmé d'un effort (± ''Persantine'') se fixant différemment selon la vascularisation (normale ou retardée) | ||
| + | *Sous contrôle ECG | ||
| + | *Contre-indications/critères d'arrêt : cf EE + asthme contre-indique la ''Persantine'' | ||
| + | *Résulats : | ||
| + | **Ischémie myocardique : anomalie de fixation du traceur après l'effort sur un ou des segments + fixation normale à distance de l'effort | ||
| + | **Nécrose myocardique si anomalie persiste à distance de l'effort | ||
| + | === Echocardiographie de stress === | ||
| + | *= effort ou sous dobutamine | ||
| + | *Sous contrôle ECG | ||
| + | *Stress augmente la contractilité des secteurs perfusés mais diminue celle des secteurs ischémiés | ||
| + | *Même contre-indications que l'EE (+ patient anéchogène) | ||
| + | *Résultats : | ||
| + | **Ischémie myocardique si anomalie de contractilité segmentaire | ||
| + | **Nécrose si anomalie de contractilité aux 2 temps de l'examen | ||
| + | **Viabilité myocardique si amélioration à faibles doses de dobutamine | ||
| + | == Identifier les lésions coronaires == | ||
| + | *'''Coronarographie''' | ||
| + | *Injection de produit de contraste iodé dans une artère ou une cavité cardiaque ± injection de dérivé nitré ou de méthylergométrine (test au ''Méthergin'') | ||
| + | *Cathétérisme artériel rétrograde sous AL, conditions d'asepsie strictes | ||
| + | *Injection de produit de contraste iodé à l'ostium de chaque coronaire avant et après dérivé nitré (test au ''Méthergin'' si coronarographie sans anomalie mais patient symptomatique) | ||
| + | *Sténose = perte de parallélisme de la lumière artérielle, significative si > 70% (50% si tronc coronaire gauche) | ||
| + | *Calcul de la FEVG par ventriculographie | ||
| + | |||
| + | |||
| + | |||
| + | |||
| + | |||
| + | |||
Version du 6 octobre 2013 à 20:56
Sommaire
- 1 Objectifs
- 2 Angor stable
- 3 Définition des syndromes coronaires
- 4 Syndromes coronaires sans sus-décalage de ST
- 5 Syndromes coronaires avec sus-décalage de ST
- 6 Examens paracliniques de la maladie coronaire
Objectifs
- Diagnostiquer une angine de poitrine et un infarctus du myocarde
- Identifier les situations d’urgence et planifier leur prise en charge
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
- Décrire les principes de la prise en charge au long cours
Angor stable
Physiopathologie
- Survient exclusivement à l'effort
- Traduction d'une ischémie myocardique quand les apports en O2 au myocarde ne compensent pas les besoin (insuffisance de débit coronaire)
Diagnostic
Signes fonctionnels
- Douleur angineuse typique :
- Rétrosternale, en barre, irradiant dans les 2 épaules, les avants-bras, les poignets, la mâchoire, le dos
- Constrictive, angoissante
- Intensité variable ++
- Cède en quelques secondes (max 1 min) à la prise de trinitrine sublinguale
- Douleur angineuse atypique :
- Siège épigastrique ou irradiations isolées
- Blockpnée d'effort
- Palpitations d'effort : trouble du rythme d'origine ischémique
- Manifestations d'insuffisance ventriculaire gauche si ischémie étendue
- Tout signe à l'effort disparaissant à l'arrêt a une grande valeur diagnostique
- Ischémie silencieuse d'effort :
- Détectée par une épreuve d'effort
- Patient avec nombreux FdRV, âge > 45 ans et activité physique
- Risque de faux positifs de l'EE
- Si confirmée (2 examens concordants, ex : EE + scintigraphie d'effort ou coronarographie), prise en charge comme un angor stable
- Classification de sévérité (CCS) :
- 1 : activités quotidiennes non-limitées, angor pour des efforts soutenus, abrupts, prolongés
- 2 : limitation discrète des activités quotidiennes, angor à la marche rapide ou en côte, après le repas, par temps froid, ou au réveil
- 3 : limitation importante de l'activité physique, survient au moindre effort (marche à plat, 100-200m)
- 4 : impossibilité de mener la moindre activité physique sans douleur
Examen clinique
- Systématique mais souvent négatif
Recherche de :
- FdRV : hérédité, tabagisme, dyslipidémie, diabète, HTA, ménopause, excès pondéral...
- Souffle aortique : RAo peut être responsable d'angor sans lésion coronaire
- Souffle vasculaire (carotide, fémorale) : autre localisation athéromateuse
Examens paracliniques
- ECG de repos
- ECG d'effort :
- 1ère intention
- Diagnostic positif, tolérance de l'ischémie (tensionnelle, extrasystoles), seuil d'apparition et charge atteinte
- Scintigraphie myocardique de perfusion d'effort (ou équivalent) :
- Si EE ininterprétable
- Permet la localisation et l'évaluation de l'étendue
- Echocardiograhie d'effort/après dobutamine : opérateur-dépendant, informations comparables à la scintigraphie
- Coronarographie :
- Indications :
- Angor d'effort classe 3 résistant au traitement
- Arythmie ventriculaire préoccupante après revascularisation, en cas de récidive angineuse précoce invalidante
- Examens fonctionnels non-contributifs ou discordants avec probabilité de maladie coronaire forte
- Récidive ischémique (ex : EE +) après ICP d'un tronc principal
- Indications :
Facteurs pronostiques péjoratifs
- Angor classe 3 ou 4
- EE : seuil ischémique bas, obtenu pour une charge faible ou une Fc basse
- Imagerie d'effort : plusieurs segments ischémiques ou FEVG < 40%
- Coronarographie :
- Indication pour estimer le pronostic : tests fonctionnels en faveur d'un haut risque, angor sévère, avant chirurgie extracardiaque
- Mauvais pronostic : lésions pluritronculaires, du tronc coronaire gauche, de l'IVA proximale ; FEVG < 40%
Traitement
Mesures générales
- Traitement de la crise :
- Arrêt de l'effort
- Dérivés nitrés par voie sublinguale (effets secondaires : céphalées, hypotension)
- Correction des facteurs de risque :
- Sevrage tabagique
- Régime hypolipémiant hypocalorique, activité physique
- Traitement de l'HTA pour < 14/9
- Equilibration du diabète
- Statine (LDL < 1 g/L ou 0,8 (ESC)) et IEC LDL < 1 g/L ou 0,8 (ESC))
Médicaments anti-ischémiques
- Proposés en première intention
- β-bloqueurs :
- 1ère intention
- ↓ Fc, inotropisme et post-charge → ↓ MVO2
- Contre-indications : asthme, BPCO sévère, phénomène de Raynaud
- Posologie optimale : Fc < 60 bpm au repos, < 130 bpm à l'effort
- Exemple : Aténolol (100×1 mg/j)
- Anticalciques :
- ↓ post-charge et inotropisme
- Action vasodilatatrice → 1ère intention si composante vasospastique
- Anticalciques non-bradycardidants peuvent être associés aux βB : dihydropiridines
- Ex : Diltiazem 120 ×1 mg/j
- Ivabradine :
- Inhibiteur des canaux If → bradycardisant pur sur le nœud sinusal
- Peut être associé aux βB
- Dérivés nitrés à libération prolongée :
- Favorisent la sécrétion de NO
- En général, timbres transdermiques posés 18h/j, dans les formes cliniques invalidantes
- Molsidomine :
- Même mode d'action que les dérivés nitrés
- Mais absence d'échappement thérapeutique
- Nicorandil : activateur des canaux potassiques ATP-dépendants → vasodilatateur, effet protecteur sur le myocarde
- Trimétazidine : protecteur myocardique...
Médicaments anti-agrégants plaquettaires
- Aspirine :
- Inhibiteur de la voie du thromboxane A2
- Systématique chez tout coronarien
- Contre-indications : allergie, UGD
- Posologie : 75 à 160 mg/j
- Clopidogrel :
- Inhibiteur de l'activation plaquettaire ADP-dépendante
- Association à l'aspirine si atteinte plurivasculaire (carotide ou périphérique) ou après endoprothèse
- Monothérapie si intolérance/contre-indication à l'aspirine
- Posologie : 75 mg/j
Revascularisation myocardique
- Techniques :
- Intervention Coronaire Percutanée (ICP) :
- Angioplastie coronaire par ballonnet ± endoprothèse (stent)
- Stents actifs : permettent d'éviter la resténose, mais nécessitent une anti-agrégation plaquettaire prolongée
- Pontages coronaires : avec ou sans CEC, greffon artériel de préférence (artères mammaires internes +++), parfois veineux
- Intervention Coronaire Percutanée (ICP) :
- Indications :
- Fonctionnelle = échec du traitement anti-angineux médicamenteux si :
- Ischémie myocardique étendue
- Risque acceptable, chances de succès suffisantes
- Consentement éclairé
- Pronostique = revascularisation pour améliorer le pronostic vital :
- Sténose du tronc coronaire gauche
- Sténose tritronculaire proximale avec altération de la fonction VG/ischémie étendue/diabète
- Sténose de l'IVA proximale et ischémie antérieure
- Sténose + altération de la fonction VG potentiellement réversible
- Fonctionnelle = échec du traitement anti-angineux médicamenteux si :
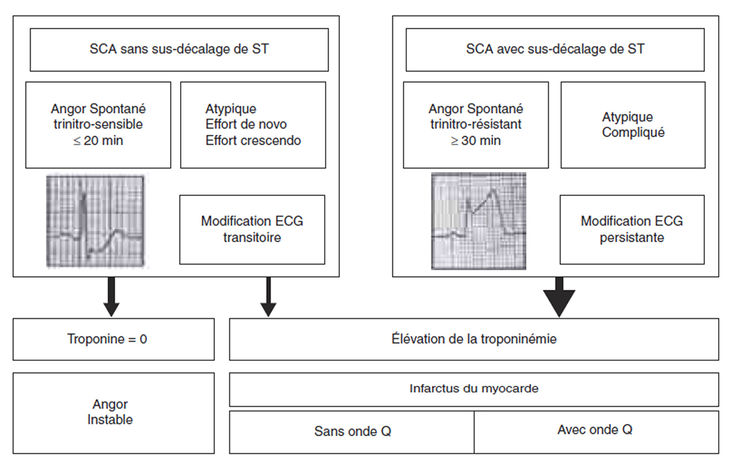
Définition des syndromes coronaires
- Conséquences de lésions instables → ischémie myocardique aiguë
- Pronostic immédiat : risque de mort subite par trouble du rythme
Syndromes coronaires sans sus-décalage de ST
Diagnostic
Signes fonctionnels
- Douleur angineuse typique, mais circonstances différentes :
- Angor spontané prolongé (> 20 min), régressif spontanément ou après trinitrine
- Angor d'effort sévère (classe 3 CCS) de novo, surtout si crescendo
- Aggravation récente d'un angor stable jusque là : efforts moins importants ou cède plus lentement à la trinitrine
- Angor apparaissant moins d'1 mois après un IDM
- Formes atypiques :
- Fréquente → en cas de doute, hospitaliser au moins 24h pour bilan diagnostique
- Douleur épigastrique de repos, ou thoracique en coup de couteau ; mais non-influencée par la position, la respiration ou la mobilisation des muscles de la région concernée
- Terrain prédisposant :
- Co-existence de FdRV
- Ou maladie athéromateuse prévalente
Examen clinique
- Eliminer d'autres causes : péricardite, pneumothorax...
- Identifier d'autres localisations athéromateuses : souffles vasculaires, mesure de PA
- Rechercher une instabilité hémodynamique
- Souffle systolique précordial transitoire : insuffisance mitrale transitoire par ischémie de pilier
ECG
- Doit être obtenu en moins de 10 minutes après le premier contact médical
- Si possible renouvelé et comparé à un tracé antérieur
- Diagnostic posé par la mise en évidence de modifications transitoires de la repolarisation
- Modifications per-critiques :
- Sous-décalage du ST
- Sus-décalage du ST horizontal ou convexe vers le haut : angor de Prinzmetal = occlusion complète mais transitoire d'une artère
- Inversion transitoire de l'onde T
- Tracé inchangé n'exclut pas le diagnostic
- Anomalies post-critiques :
- Anomalies de la repolarisation (ST et T)
- Onde T négative profonde et symétrique dans les dérivations antérieures → évoquer une sténose sévère de l'IVA
Troponinémie
- Marqueur spécifique de nécrose myocardique
- ↑ Tn dans les suites d'un accident coronaire non-occlusif : occlusion capillaire embolique
- Détection dans les 4 à 6 h après le début et pendant 24 à 48 h
- Dosage dès le premier contact médical et renouvelé à 6h
- Diagnostic positif, valeur pronostique, valeur thérapeutique (indication d'anti-GPIIb-IIIa)
Echocardiographie
- Eliminer un diagnostic différentiel de précordialgie : syndrome aortique aigu, péricardite, EP
- Eliminer des anomalies permanentes de la repolarisation : HVG, dilatation VG...
Diagnostic différentiel
- Précordialgie : origine pleuro-pulmonaire, thoracique, gastro-duodénale...
- Anomalies ECG : non-pathognomoniques, ce sont les variations per-critiques qui ont une valeur diagnostique
- Anomalies biologiques : lésions myocardique à l'origine d'une ↑ des Tn : médicaments, brûlures étendues, cardioversion, EP, hémochromatose, hypothyroïdie, insuffisance rénale, myocardite, sclérodermie, valvulopathie aortique... Et tout état de choc
Pronostic
- Evaluation systématique du diagnostic de gravité (risque de décès ou d'évolution occlusive) :
- Angor spontané prolongé (> 20 min) récent (< 24h)
- Sous-décalage fluctuant du ST
- Troponinémie positive
- Niveau de risque :
- Très haut risque → coronarographie immédiate :
- Angor réfractaire
- Angor récidivant malgré traitement anti-angineux et anti-thrombotique optimal, avec sous-décalage du ST ou ondes T négatives
- Manifestations d'insuffisance cardiaque ou instabilité hémodynamique
- Arythmie ventriculaire grave (tachycardie, FV)
- Haut risque → coronarographie dans les 72h :
- Troponinémie élevée
- Variations fluctuantes du ST ou de T
- Diabète, insuffisance rénale
- FEVG < 40%
- Angor post-infarctus récent
- ATCD d'IDM, d'ICP < 6 mois, de pontage
- Bas risque → pas de coronarographie précoce :
- Pas de récidive douloureuse
- Pas de manifestations d'insuffisance cardiaque
- Pas d'anomalie du premier et du second ECG
- Troponinémie nulle
- Très haut risque → coronarographie immédiate :
- Score de Grace :
- Fonction de : âge, Fc, PAS, créatinine, stade Killip, présence d'un sous-décalage du ST, troponinémie > 0, arrêt cardiaque
- → Trois niveaux de risque
Traitement
- Hospitalisation en USIC, transport médicalisé, télémétrie
- Anti-agrégants plaquettaires :
- Après avoir évalué le risque hémorragique
- Aspirine : 250 à 500 mg IVD puis 75 mg/j au long cours
- Clopidogrel : 300 mg per os puis 75 mg/j pendant 1 an
- ± anti-GPIIb-IIIa
- Anti-coagulants :
- Dès le diagnostic posé et jusqu'à coronarographie ou sortie de l'hôpital
- HNF : bolus 60 UI/kg IVD + 15 UI/kg/h IVSE avec objectif de TCA 1,5-2,5
- HBPM : énoxaparine 100 UI/kg ×2/j SC, contre-indiquée si âge > 75 ou insuffisance rénale
- Fondaparinux (Arixtra) : 2,5 mg/j SC, contre-indiqué si insuffisance rénale
- Anti-ischémiques :
- Dérivés nitrés par voie sublinguale
- β-bloquants : 1ère intention sauf si contre-indiqués, ex : aténolol 100 mg per os
- Anticalciques : si βB contre-indiqués
- Dihydropiridines tachycardisantes (nifédipine) : contre-indiquées seules, possible avec les βB
- Anticalciques bradycardisants (diltiazem, vérapamil) en monothérapie
- Intervention coronaire percutanée :
- Identifier la lésion, évaluer les possibilités de traitement
- Mise en place d'une endoprothèse
- Préférer l'abord radial
Syndromes coronaires avec sus-décalage de ST
Physiopathologie
- Infarctus du myocardie = nécrose myocardique d'origine ischémique
- Diagnostic d'ischémie myocardique aiguë = électroclinique (douleur thoracique + modifications ECG) → diagnostic de SCA
- ↑ Tn après SCA permet le diagnostic d'IDM
- Accident vasculaire coronaire athérothrombotique :
- Rupture/fissuration/ulcération de plaque → réaction thrombotique locale + vasoconstriction transitoire
- Thrombus plaquettaire non-occlusif → devient fibrino-cruorique, plus volumineux et occlusif
- Thrombus instable → peut migrer et occlure des vaisseaux en aval ; ou s'étendre en amont et en aval
- Occlusion coronaire aiguë responsable d'une anoxie myocardique :
- Nécrose myocardique est retardé, extension progressive en front de vague
- Délai de constitution fonction : du volume, de la présence de mécanismes de défense → évolution ralentis si circulation collatérale ou myocarde préconditionné par des épisodes subocclusifs répétés
- Ischémie aiguë → akinésie du segment concerné → hyperkinésie compensatrice des segments controlatéraux
- Akinésie réversible si revascularisation rapide = sidération myocardique
- Absence de reperfusion → nécrose s'installe, diminution de l'hyperkinésie réactionnelle, ± dilatation du VG avec risque d'insuffisance cardiaque chronique et troubles du rythme ventriculaies
- Ou évolution vers la dyskinésie → formation d'anévrysme ventriculaire
- Si lésions pré-existantes controlatérales à l'occlusion → hyperkinésie compensatoire diminuée → risque d'insuffisance cardiaque aiguë voire choc cardiogénique
- Objectif du traitement :
- Désobstruer le plus rapidement possible pour limiter l'étendue de la nécrose myocardique
- Prévenir la survenue secondaire d'une insuffisance cardiaque
Diagnostic
Forme typique non-compliquée
- IDM avec ST
- Souvent précédé de crises angineuses récurrentes (angor instable ou SCA non-ST)
- Douleur précordiale :
- Angineuse, rétrosternale, constrictive en barre, irradiant dans les avant-bras, les poignets, la mâchoire, le dos, les épaules
- Survenue au repos, prolongée > 30 min, trinitro-résistante
- Signes neurovégétatifs fréquents : sueurs, éructations, nausées, vomissements
- Douleur atypique :
- Brûlure rétrosternale, épigastrique, irradiations isolées
- Non-influencée par la mobilisation des muscles concernés, la respiration ou la position
- Examen clinique en général normal, parfois galop à l'auscultation cardiaque
- ECG :
- Sus-décalage du segment ST > 1 mm en frontal ou 2 mm en précordiale sur au moins 2 dérivations contiguës
- Onde de Pardee : débute au point J et englobe l'onde T, convexe vers le haut, valeur localisatrice
- Sus-décalage peut être masqué par un BBG en V1-3 → BBG récent a valeur de sus-décalage
- Sous-décalage en miroir classique
- Reperfusion myocardique → régression de la douleur et du sus-décalage ± constitution d'une onde Q
- Fébricule (38 °C) fréquente dans les 24-48 premières heures
- Troponine :
- Augmentée dès la 4ème heure et jusqu'à 10 jours après
- Détecter une récidive précoce : ascension des CK-MB (car se normalisent précocement)
Formes cliniques
- Indolore : fréquete, IDM découvert tardivement (onde Q nouvelle) ou révélé par une complication (TdR, OAP, accident embolique)
- Angor spontané trinitro-résistant sans ST-sus : en l'absence de sus-décalage, échocardiographie per-critique permet d'exclure le diagnostic si pas d'anomalie de la cinétique segmentaire
Diagnostic différentiel
- Péricardite aiguë :
- Douleur modifiée par la position (↑ décubitus) et les mouvement respiratoires (↑ inspiration)
- ECG : sus-décalage diffus du ST ± sous-décalage du PQ
- Embolie pulmonaire :
- Possible choc associé
- Pas de sus-décalage du ST, aspect S1Q3 ou tachycardie sinusale isolée
- Hypoxémie, hypocapnie
- Contexte
- Dissection aortique : douleur thoracique migratrice, asymétrie tensionnelle, pas de ST-sus
- Pathologies sous-diaphragmatiques : cholécystite aiguë, ulcère perforé, pancréatite aiguë hémorragique
Complications
Précoces
- Troubles du rythme et de la conduction :
- TdRV +++, indépendants de l'étendue de la zone ischémique ; risque de mort subite à la phase initiale mais pas de valeur pronostique à long terme
- TdRSV (FA +++) : peut favoriser une décompensation hémodynamique ou des accidents emboliques (contre-indications au digitaliques)
- BAV +++ souvent transitoire : nodal sur IDM inférieur
- BAV définitif : infra-nodal, sur IDM antérieur étendu, souvent mal toléré
- Hypervagotonie sur IDM inférieur → atropine + remplissage
- Insuffisance cardiaque :
- Facteur de mauvais pronostic à court-moyen terme
- Conséquence de : étendue de la nécrose ou complication mécanique (ex : insuffisance mitrale) ou survenue d'une arythmie
- Evaluation échocardiographique précoce : altération de la FEVG → alitement pendant 24h
- Sévérité selon classification de Killip
- Choc cardiogénique :
- Hypotension (PAS < 90 mmHg), signes d'hypoperfusion périphérique
- Ne répondant pas au remplissage macromoléculaire (→ pas hypovolémique) et après correction d'une bradycardie vagale ou d'une arythmie
- En général nécrose étendue du VG, mais parfois atteinte du VD ou secondaire à une complication mécanique
- En général secondaire (24-48 h, sur récidive ou détérioration), très mauvais pronostic (mortalité > 70%)
- Complications mécaniques :
- Rupture aiguë de la paroi libre du VG : collapsus, dissociation électro-mécanique, rapidement fatale
- Rupture subaiguë : récidive douloureuse, élévation du ST, hypotension brutale, tamponnade → confirmé par l'ETT, chirurgie en urgence extrême
- Rupture septale : détérioration hémodynamique, souffle précordial systolique, ETT avec Doppler → fermeture chirurgicale en urgence
- Insuffisance mitrale : 3 mécanismes
- Dysfonction d'un pilier mitral sur infarctus inférieur
- Rupture d'un pilier mitral
- Dilatation de l'anneau mitral secondaire à la dilatation du VG
- Diagnostic échographique, traitement chirurgical (remplacement valvulaire) en général sous contre-pulsion intra-aortique
- Infarctus du VD :
- Triade : hypotension artérielle + champs pulmonaires clairs + turgescence jugulaire
- ECG : sus-décalage ST en V1, V3R et V4R
- ETT : dilatation hypokinétique du VD et de l'OD, IT sur dilatation de l'aneau
- Souvent compliqué d'une FA → ↓ débit cardiaque, à réduire
- Contre-indication aux vasodilatateurs et limitation d'utilisation des β-bloquants
Tardives
- TVP et EP si alitement prolongé
- Thrombus intra-VG et embolie systémique : dépistés par l'échographie, surtout IDM antérieur
- Péricardite :
- Précoce : fréquente, souvent asymptomatique, parfois douleur thoracique ou frottement péricardique, décollement en ETT
- Secondaire à 3 semaines : syndrome de Dressler, parfois accompagné de pleurésie, arthralgies, reprise thermique
- Traitement dans tous les cas : aspirine forte dose (3 g/j) voire AINS si très algique
- Troubles du rythme ventriculaire tardifs : sévères, TV/FV, favorisés par une atteinte étendue ou une ischémie résiduelle
- Angor et ischémie post-infarctus : EE possible dès le 5ème jour post-IDM ; ischémie au décours d'un IDM justifie une revascularisation
- Dysfonction ventriculaire gauche :
- Mécanismes : fibrose myocardique, sidération post-ischémique réversible, hibernation secondaire à une hypoperfusion chronique
- Bilan : scintigraphie myocardique de perfusion avec redistribution tardive, échographie à la dobutamine
- Evolution naturelle souvent péjorative : dilatation globale par remodelage, formation d'une zone anévrysmale
Evaluation précoce du pronostic
- Trois niveaux de risque
- Haut risque de complications secondaires :
- HypoTA persistante
- Insuffisance VG non stabilisée
- Arythmie ventriculaire grave
- Angor spontané ou au moindre effort
- FEVG < 35%
- Ischémie > 50% en scintigraphie
- Bas risque :
- Asymptomatiques
- FEVG > 50%
- Territoire ischémique < 20%
- Risque intermédiaire
Traitement
SCA ST+ non-compliqué
- Dès le diagnostic évoqué : appel SAMU, tout transport doit être médicalisé, patient transféré en USIC
- Surveillance : PA, auscultation, monitoring ECG (rythme), ECG biquotidien (repolarisation), biologie régulière avec Tn, glycémie, créatinine, hémogramme
- Traitement symptomatique : antalgiques majeurs, anxiolytiques, oxygénothérapie si dyspnée, dérivés nitrés per os, pas de nitrés IVSE si atteinte du VD
Anti-agrégants plaquettaires
- Aspirine 250-500 mg IV en DDC puis 75 mg/j per os
- Clopidogrel 300-600 mg per os en DDC puis 75 mg/j per os
Anti-coagulants
- Héparine jusqu'à coronarographie ou sortie de l'hôpital sans relais AVK sauf complication à risque thrombo-embolique
- HNF : bolus de 60 UI/kg IV puis 12 UI/kg/h IVSE pour TCA 1,5-2,5 T
- Enoxaparine : bolus 50 UI/kg IV puis 100 UI/kg SC/12h, uniquement en cas de fibrinolyse IV et chez les patients < 75 ans
β-bloquants
- But : limiter l'extension de la nécrose, réduire le risque de trouble du rythme
- IV si : tachycardie, HTA, douleur persistant malgré morphine
- Sinon, per os (ex : aténolol 100 mg/j)
IEC
- Débuté secondairement dans les 24 premières heures
- Doses progressives fonction de la tolérance fonctionnelle et de la fonction rénale
Reperfusion myocardique
- D'autant plus utile qu'elle est précoce (< 12 h)
- Intervention coronaire percutanée (ICP-I) plus efficace que la fibrinolyse IV (FIV), mais FIV plus utile qu'une ICP tardive → délais
- Stratégie en bref :
- ICP-I si délai de réalisation < 2h, sinon FIV
- FIV si ischémie étendue et premier contact médical (PCM) < 2h et délai ICP-I > 90 min
- ICP-S si échec de FIV et délai de réalisation < 12h
- Coronarographie < 24h si succès de la FIV
ICP d'emblée
- Précédée ou accompagnée d'anti-GPIIb-IIIa
- Confirme l'occlusion et la traite immédiatement : thrombo-aspiration, dilatation au ballonnet, implantation d'une endoprothèse
Fibrinolyse intraveineuse
- Au domicile du patient dès le diagnostic posé en l'absence de contre-indication
- Contre-indications :
- Age physiologique > 75 ans
- Poussée ulcéreuse dans les 6 mois, chirurgie générale < 10 jours (1 mois pour vasculaire)
- AVC, malformation vasculaire cérébrale, traumatisme crânien récent
- HTA non-contrôlée (> 200 mmHg)
- Ponction récente de gros vaisseaux non-comprimables, injection IM
- Insuffisance hépatocellulaire grave, grossesse, post-partum, trouble de l'hémostase
- Molécules : TNK-tPA (Metalyse) : bolus avec dose de poids + héparinothérapie pendant 48h ou jusqu'à coronarographie
- Critères d'efficacité : syndrome de reperfusion dans les 90 minutes → régression de la douleur et du sus-décalage ; parfois BAV/hypotension/augmentation paradoxale de la douleur
- Complications : AVC (2%)
- Stratégie complémentaire :
- Risque de réocclusion : surtout si arrêt de l'anti-agrégation plaquettaire, réapparition a minima de la symptomatologie + ↑ CK-MB
- → Impose le transfert vers un plateau technique pour coronarographie systématique ± ICP de sauvetage
Traitement des complications
- Troubles du rythme ventriculaire précoces :
- Anti-arythmique de 1ère intention = xylocaïne
- Indications : ESV nombreuses polymorphes en doublets/triplets ; TV après CEE si soutenue et mal tolérée ; FV après MCE et CEE
- Rythme idioventriculaire accéléré (TV lente) : pas de traitement sauf si mal toléré (réduction par accélération du rythme atrial par atropine ou stimulation électrique)
- TdRV tardifs :
- En général secondaires à une dysfonction VG
- Prévention de la mort subite : amélioration de la fonction VG, β-bloquant en systématique, DAI si FEVG < 30%
- TdRSV (précoces) :
- Contre-indication aux digitaliques à la phase aiguë et aux anti-arythmiques de classe IA et IC
- Réduction si mal toléré hémodynamiquement
- Justifie une anticoagulation au long cours (AVK)
- Bradycardie sinusale et trouble de la conduction :
- BAV transitoire (IDM inférieur) : atropine IV si symptomatique, entraînement électrosystolique si échec
- BAV sur IDM antérieur : SEES systématique, accélération par isoprénaline en attendant mais risque d'arythmie ventriculaire maligne
- Insuffisance cardiaque gauche minime ou modérée : traitement habituel (diurétiques, IEC)
- Choc cardiogénique :
- Correction des facteurs aggravants : hypovolémie, TdR
- Lutte contre la sidération myocardique : dobutamine
- Possibilité de monitoring par Swan-Ganz
- Traitement interventionnel : contre-pulsion intra-aortique, revascularisation (ICP ou pontage), CEC, ECMO en attente d'une transplantation cardiaque
- Complications mécaniques :
- Rupture de la paroi libre du VG (mortelle), rupture septale, insuffisance mitrale par rupture de pilier
- Traitement chirurgical après mise en place de CPIA + dobutamine + diurétiques
Examens paracliniques de la maladie coronaire
Identifier l'ischémie myocardique
ECG per-critique
- Anomalies de la repolarisation régressant sous trinitrine
- Sus-décalage du ST : occlusion aiguë complète
- Sous-décalage du ST : ischémie non-transmurale
- Ondes T amples symétriques : équivalent du sus-décalage
- Ondes T négatives symétriques : valeur diagnostique si franche
- TdR, notamment ventriculaire
ECG d'effort
- Contre-indications :
- SCA récent confirmé
- Sujet invalide
- TdRV graves
- FA rapide
- HTA > 22/12
- Modifications de l'ECG de repos pré-test notamment BBG et sous-décalage du ST (difficultés d'interprétation)
- Critères d'arrêt :
- Intolérance à l'effort (hypotension)
- HTA sévère (PAS > 22)
- TdRV
- Examen positif
- Fréquence maximale théorique atteinte (FMT = 220 - âge)
- Résultat :
- Vérifier : durée, charge maximale atteinte, fréquence atteinte (% FMT), PAS de repos et maximale, raisons de l'arrêt
- Ininterprétable si négative et patient n'ayant pas atteint sa FMT
- Positive si douleur thoracique ou équivalent et/ou modifications électrique spécifiques, en général en V5-V6
Scintigraphie myocardique de perfusion d'effort
- Injection de 2 traceurs à l'acmé d'un effort (± Persantine) se fixant différemment selon la vascularisation (normale ou retardée)
- Sous contrôle ECG
- Contre-indications/critères d'arrêt : cf EE + asthme contre-indique la Persantine
- Résulats :
- Ischémie myocardique : anomalie de fixation du traceur après l'effort sur un ou des segments + fixation normale à distance de l'effort
- Nécrose myocardique si anomalie persiste à distance de l'effort
Echocardiographie de stress
- = effort ou sous dobutamine
- Sous contrôle ECG
- Stress augmente la contractilité des secteurs perfusés mais diminue celle des secteurs ischémiés
- Même contre-indications que l'EE (+ patient anéchogène)
- Résultats :
- Ischémie myocardique si anomalie de contractilité segmentaire
- Nécrose si anomalie de contractilité aux 2 temps de l'examen
- Viabilité myocardique si amélioration à faibles doses de dobutamine
Identifier les lésions coronaires
- Coronarographie
- Injection de produit de contraste iodé dans une artère ou une cavité cardiaque ± injection de dérivé nitré ou de méthylergométrine (test au Méthergin)
- Cathétérisme artériel rétrograde sous AL, conditions d'asepsie strictes
- Injection de produit de contraste iodé à l'ostium de chaque coronaire avant et après dérivé nitré (test au Méthergin si coronarographie sans anomalie mais patient symptomatique)
- Sténose = perte de parallélisme de la lumière artérielle, significative si > 70% (50% si tronc coronaire gauche)
- Calcul de la FEVG par ventriculographie